Отслойка плаценты на 19 неделе беременности
Отслоение плаценты на ранних сроках: причины, признаки и последствия для плода
Плацента – это совершенно уникальный орган, который можно встретить только в организме беременной женщины.
Он рождается вместе с ребенком (на 10-15 минут позже плода) и после этого образуется лишь при следующей беременности.
В народе плаценту называют «детским местом», потому что она служит неразрывной связью между матерью и ребенком. Нарушение этой связи очень опасно для нерожденного малыша.
Плацента: значение и функции
Плацента — важный и уникальный орган, который существует только в период беременности
Некоторые считают плацентой всю оболочку, в которой находит ребенок внутри матки. Но это не совсем верно. Плацента – это лишь небольшой участок оболочки, прилегающий к задней стенке матки. Он обеспечивает связь между плодом и организмом матери. Остальная оболочка называется последом.
Плацента имеет форму диска, пронизанного сеткой сосудов. Отслоение плаценты на ранних сроках ведет к нарушению кровообращения и кислородного обмена в организме эмбриона, что может быть опасно не только для жизни ребенка, но и для жизни матери.
Плацента в окончательном своем варианте образуется лишь к 15-ой неделе беременности, когда кровоток матери и ребенка полностью разграничен.До этого момента плацента еще не имеет четкой структуры. До 6-ой недели говорят лишь о хорионе, зачаточном органе, из которого затем образуется плацента.
Плацента выполняет несколько важных функций:
- Дыхание и газообмен. Кислород поступает к плоду именно через плаценту и кровоток. Кислород активно поступает к ребенку, а углекислый газ выводится.
- Выведение продуктов жизнедеятельности. Через плаценту удаляется мочевина и прочие вещества из организма ребенка.
- Питание. Все питательные вещества, витамины, минералы, необходимые растущему организму, поступают к плоду именно через плаценту. Поэтому нарушение кровообращения в плаценте может привести к задержке развития плода.
- Выработка гормонов. Плацента активизирует выработку гормонов, необходимых для развития плода и для подготовки молочных желез к лактации.
- Защита ребенка. Через плаценту к плоду поступают от матери различные антитела, которые защищают его от инфекции. Плацента защищает плод и от иммунной системы материнского организма, который может распознать его как угрозу.
Стоит помнить, что помимо питательных веществ через плаценту в организм ребенка попадают и вредные вещества, токсины, никотин, алкоголь, лекарственные препараты и инфекции. Беременной женщине следует беречь себя и вести здоровый образ жизни, что благотворно скажется и на состоянии плаценты, и на здоровье будущего малыша.
Причины отслоения плаценты на ранних сроках
Отслоение плаценты на ранних сроках могут вызвать многие факторы
Отслойка плаценты может произойти на любом сроке беременности и даже во время самих родов. На любом сроке и при любой ситуации отслоение плаценты может быть опасным, поэтому медицинская помощь и наблюдение необходимы.
Ранними сроками беременности считаются сроки до 20 недель. При этом отслойка может произойти как на 8-ой, так и на 19-ой неделе. Определить причину произошедшего достоверно бывает невозможно, поскольку причины отслойки не изучены в достаточной степени.
Однако есть определенные наиболее распространенные причины отслойки плаценты:
- Многочисленные роды. Если роды уже не первые, состояние матки ухудшается, что отражается и на плаценте. Она может преждевременно стареть, что вызывает отслойку.
- Вредные привычки. Алкоголь, курение, жирная пища, прием препаратов без консультации врача могут провоцировать нарушение кровообращения и отслойку плаценты.
- Гестоз. При этом состоянии происходит нарушение кровотока, повышается артериальное давление. Сосуды плаценты становятся более хрупкими, слабыми, что провоцирует отслойку.
- Аутоиммунные заболевания. При подобных заболеваниях иммунная система человека неадекватно реагирует на раздражители, распознавая клетки собственного организма как чужеродные. Таким же образом может пострадать плацента и плод.
- Внутриутробная инфекция. Инфицирование провоцирует множество проблем: от отклонений в развитии плода до отслойки плаценты и внутриутробной гибели. Любая инфекция, попавшая в организм беременной женщины, требует внимания врачей и немедленного лечения.
- Патология матки. В некоторых случаях объяснить отслойку плаценты можно только патологическими процессами в матке. Они опасны тем, что определить их и предотвратить довольно трудно.
- Травмы живота. Травмы могу возникнуть при падении, аварии, ударе в область живота. Это может быть опасно для ребенка и спровоцировать кровотечение, отслойку плаценты и преждевременные роды.
- Хронические заболевания. К отслойке могут привести некоторые сердечно-сосудистые заболевания, а также сахарный диабет, хронические заболевания почек.
Признаки и диагностика
Боли в низу живота и кровянистые выделения — признаки отслойки плаценты
На начальных стадиях отслойка плаценты может протекать бессимптомно. Обнаружить ее можно только при УЗИ. Врач определяет наличие гематомы в области прикрепления плаценты.
Если плацента отошла несильно, то кровь будет скапливаться между ней и маткой, а наружных кровотечений не будет. Однако чаще такое явление сопровождается болями в области живота и тонусом матки (напряжение, жесткий живот).
Основные симптомы отслойки плаценты на ранних сроках:
- Кровянистые выделения из влагалища. Кровь на любом сроке беременности пугает будущих мам, они стремятся быстрее обратиться к врачу, и это правильно. Если отслойка плаценты произошла со стороны одного края, кровь будет выходить, это тревожный симптом, который ни в коем случае нельзя игнорировать. При своевременной помощи можно остановить кровопотерю и сохранить беременность. Наиболее опасны внутренние кровотечения, которые могут привести к гибели матери и ребенка.
- Боли в животе. Они могут возникать как при наличии кровянистых выделений, так и без них. Отслойка плаценты практически никогда не обходится без болезненных ощущений. Боль может быть различной интенсивности, сильной и сковывающей или тянущей и ноющей. В любом случае появление боли требует обращения к врачу. Сильные боли могут указывать на опасное внутреннее кровотечение.
- Нарушение сердечного ритма и кислородное голодание плода. На более поздних сроках будущие мамы отмечают активное шевеление ребенка или отсутствие шевелений, но на ранних сроках такие симптомы невозможны. Обычно о сердечном ритме плода говорят во время планового УЗИ. Если отмечаются нарушения и на УЗИ есть признаки отслойки, беременную кладут в стационар на сохранение.
Об отслойке чаще говорят симптомы, после которых врач назначает дополнение УЗИ для подтверждения диагноза. Очень важно вовремя сообщать врачу о том, что беспокоит беременную и не избегать лечения в стационаре. Также при подозрении на отслойку врач осмотрит пациентку на кресле, чтобы определить, не открылась ли шейка матки.
Лечение
Лечение назначается врачом по ситуации в зависимости от состояния плода и пациентки. Отслойка плаценты имеет свои стадии и особенности. При небольшой отслойке на ранних сроках и своевременной помощи прогноз весьма благоприятный.
Пациентке назначают препараты, снимающие тонус матки, витамины, препараты железа, кровеостанавливающие средства. При правильном лечении и отсутствии серьезных патологий плацента прирастает к стенке матки за счет увеличения ее площади с ходом беременности.
В дальнейшем беременность может протекать без осложнений при соблюдении всех рекомендаций врача. Такая отслойка называется частичной и непрогрессирующей.
Если отслойка плаценты частичная, но прогрессирует, такое состояние пациентки считается более опасным. Необходимо остановить растущую гематому и восстановить питание плода.
Для этого беременную женщину кладут в стационар, внимательно наблюдают, прописывают постельный режим, различные препараты для снижения тонуса матки и для облегчения кровопотери. Если никакие средства не могут помочь, гематома растет, встает вопрос о срочном родоразрешении.
В первом триместре ребенок, как правило, погибает, но при своевременной помощи можно спасти маму.
Полная отслойка плаценты встречается редко.
В этом случае полностью прекращается поступление кислорода и питательных веществ к плоду, он погибает. Единственно возможное лечение в этом случае – экстренное родоразрешение.
Врачи могут отказаться от стимуляции родов и попытаться сохранить беременность в том случае, если срок беременности маленький и у ребенка мало шансов выжить после родов, а также если нет признаков того, что отслойка прогрессирует, кровопотеря невелика, а явные признаки кислородного голодания у плода отсутствуют.— Плацента при беременности.
Для улучшения состояния женщине прописывают спазмолитические препараты (Но-шпа, Дротаверин, Папаверин в виде суппозиториев, Магнезия), кровеостанавливающие препараты (Викасол в виде таблеток или инъекций Децинон), а также препараты железа, чтобы не допустить развития анемии. Ни в коем случае нельзя пытаться лечить отслойку дома без консультации врача. Без профессиональной медицинской помощи такое состояние может привести к гибели матери и ребенка.
Осложнения и профилактика
Возможные последствия отслойки плаценты на ранних сроках беременности
Несомненно, самым страшным последствием отслойки является гибель матери и ребенка. Врачи всеми силами пытаются не допустить подобного исхода. Если спасти ребенка невозможно, необходимо сохранить жизнь матери.
Одним из осложнений отслойки плаценты является скопление крови в матке. При экстренном кесаревом сечении (что чаще является наиболее оптимальным вариантом родоразрешения при отслойке) осматривается матка. Если есть опасность, что гематома будет образовываться и расти на матке, матку удаляют. В этом случае дальнейшие беременности будут невозможны.
Если матка не пострадала, перед женщиной встает вопрос: когда можно беременеть снова и как предотвратить отслойку плаценты при следующей беременности.
В случае кесарева сечения врачи рекомендуют подождать год-два, чтобы дать матке возможность восстановиться.
Говорить о методах профилактики трудно, поскольку причины отслойки в каждом конкретном случае трудно определяемы. Можно лишь снизить риск отслойки, но не предотвратить ее полностью:
- Перед следующей беременностью рекомендуется пройти полное обследование (желательно и будущему отцу тоже). У женщины проверяется состояние матки, фертильность, наличие заболеваний и инфекций. Если что-то обнаруживается, это необходимо пролечить еще до начала беременности.
- Во время беременности необходимо встать на учет и регулярно посещать врача, сдавать все анализы и проходить обследование. Любые препараты следует принимать только после консультации гинеколога.
- Беременной женщине следует избегать инфекций, травм (особенно опасен гололед и неудобная обувь), вредных привычек. Это позволит существенно снизить риск возникновения отслойки плаценты.
- Беременной нужно регулярно бывать на свежем воздухе, гулять. Важно также правильное питание и отсутствие стрессов. В случае необходимости можно записаться в группу психологической поддержки беременных женщин.
Источник: http://DiagnozLab.com/analysis/immunolog/antiphospholipid/otsloenie-platsenty-na-rannih-srokah.html
Отслойка плаценты на поздних сроках беременности — причины и лечение
Отслойка плаценты – серьезный диагноз, который осложняет течение беременности и напрямую угрожает её благоприятному исходу. Можно ли предотвратить это состояние и как поступить в случае, если отслойка все-таки произошла?
Плацента и её функции
Плаценту не зря называют «детским местом», ведь она образуется и функционирует исключительно в интересах будущего ребенка. Этот уникальный орган появляется в организме беременной женщины вскоре после зачатия, и на протяжении всей беременности является связующим звеном между матерью и её пока нерожденным малышом. К основным задачам плаценты относятся:
- Обеспечение плода питанием и кислородом. По сути, плацента состоит из огромного количества переплетенных между собой сосудов, по которым непрерывно движется кровь матери и вынашиваемого ею плода. Именно из крови матери будущий ребенок получает все необходимое ему питание и кислород.
- Удаление продуктов жизнедеятельности плода, которое происходит также благодаря тесному взаимодействию кровеносных сосудов матери и ребенка в плаценте.
- Выработка гормонов. Плацента вырабатывает и выделяет в кровь матери огромное количество гормонов, которые способствуют поддержанию беременности и подготовке женщины к родам и кормлению грудью.
- Защита плода от нежелательных влияний окружающей среды. По мере формирования плаценты в ней образуется гематоплацентарный барьер – своеобразный фильтр, благодаря которому многие ненужные и даже вредные вещества из крови матери не попадают в кровь ребенка.
Важно: Несмотря на наличие гематоплацентарного барьера, плацента не в состоянии оградить малыша от пагубного воздействия никотина, спиртосодержащих и наркотических веществ, некоторых лекарств и вирусов.
Природой предусмотрено, что плацента должна выполнять свои функции по жизнеобеспечению ребенка вплоть до его появления на свет. И лишь после того, как родился малыш, плацента самопроизвольно отделяется от стенок матки и рождается вслед за ним.
По ряду причин иногда этот алгоритм дает сбой, и плацента отделяется от стенок матки ещё до рождения ребенка – в этом случае речь идет об отслойке плаценты.
Важно: Несвоевременная или преждевременная отслойка плаценты диагностируется примерно в 1 % случаев.
Эта патология может настигнуть будущую мамочку на любом сроке вынашивания.
Но на поздних сроках беременности преждевременная отслойка плаценты опасна более всего, поскольку плацента в это время уже не растет и не развивается, а значит компенсировать состояние отслойки естественным путем не получится.
Врачам приходится спасать жизнь ребенка с помощью экстренной операции кесарева сечения. В ином случае последствия могут стать непредсказуемыми, вплоть до летального исхода.Важно: Отслойка плаценты является основной причиной случаев внутриутробной смерти, так как приводит к скоротечному развитию острого кислородного голодания у плода.
Учеными ещё не выявлено ни одного фактора, который однозначно приводил бы к возникновению на поздних сроках беременности отслойки плаценты. Но многочисленные исследования подтвердили, что риск развития данной патологии увеличивается в следующих случаях:
- высокое артериальное давление у будущей мамочки на протяжении длительного времени;
- травма живота беременной женщины (в результате аварии, несчастного случая);
- диагностированная отслойка плаценты в прошлом повышает вероятность возникновения такой же патологии до 25%;
- аномалии матки (например, седловидная форма);
- аномалии плаценты (предлежание, наличие дополнительных долек);
- патологии свертываемости крови у беременной;
- кесарево сечение в прошлом;
- беременность многоплодная;
- беременность переношенная;
- многоводие;
- большое количество родов;
- стремительные роды;
- возраст беременной больше 34 лет;
- токсикоз ранний и поздний;
- аутоиммунные и хронические эндокринные заболевания (волчанка, сахарный диабет).
Важно: При сочетании 2 и более факторов риск развития отслойки плаценты увеличивается многократно. Таким женщинам следует быть особенно внимательными к состоянию своего здоровья во время беременности.
Симптомы отслойки
В зависимости от того, в каком месте произошла отслойка и насколько она обширная, симптоматика может быть разной степени выраженности. Но основными признаками отслойки плаценты у беременной женщины в любом случае являются:
- Маточное кровотечение. Возникает всегда, так как отслойка представляет собой разрыв связи между плацентой и стенкой матки, который сопровождается кровянистыми выделениями. Кровотечение наружное в большинстве случаев, и беременная женщина может его обнаружить практически сразу.
Важно: При обнаружении любых кровянистых выделений из влагалища беременная женщина должна незамедлительно обращаться к врачу.
В 20% случаев отслойки плаценты никаких кровянистых выделений нет, поскольку кровь скапливается в виде гематомы между плацентой и стенкой матки. Это очень опасное состояние, поскольку растущая гематома давит на плаценту и тем самым усугубляет её отслойку. В этом случае основными симптомами патологии будут
- Боль в животе, его ощутимое напряжение. При внутреннем кровотечении возникает гематома, которая постепенно увеличивается в размерах и начинает давить на стенку матки и брюшину, раздражая их и вызывая болезненные ощущения. Если при этом у беременной женщины наблюдается и общее недомогание в виде тошноты, нарастающей слабости и головокружения – это тревожный признак возможного внутреннего кровотечения. Обращение к врачу должно быть незамедлительным!
Со стороны плода симптомом отслойки плаценты является состояние острой гипоксии или кислородного голодания. При незначительной степени гипоксии плод начинает активно шевелиться.
Таким образом он как бы «массирует» плаценту, чтобы увеличить приток кислорода и питательных веществ.
По мере нарастания степени кислородного голодания, шевеления ребенка становятся все более редкими, нарушается его сердечная деятельность.
Важно: При подозрении на отслойку плаценты обязательно необходимо провести кардиотокографическое исследование, чтобы оценить состояние здоровья плода.
К гибели малыша может привести отслойка третьей части от всей площади плаценты. При полной отслойке плаценты внутриутробная смерть плода наступает практически мгновенно.
Диагностика отслойки плаценты
Этот диагноз редко вызывает у врачей затруднения, так как чаще всего в наличии имеются кровянистые выделения из половых путей беременной, боль в животе и повышенный тонус матки, признаки кислородного голодания у плода.
УЗИ-диагностика необходима для того, чтобы классифицировать отслойку плаценты по следующим основаниям:
| Время возникновения | На раннем сроке (до 20 недель) | Благоприятный, у 80% роды в срок |
| На позднем сроке (после 20 недель) | Неблагоприятный, роды в срок у 20% | |
| Во время родов | Неблагоприятный | |
| Прогрессирование | Прогрессирующая | Неблагоприятный |
| Непрогрессирующая (отслойка остановилась) | Благоприятный | |
| Площадь | Частичная | Благоприятный при площади отслойки менее 25% |
| Полная | Неблагоприятный | |
| Локализация | Краевая – плацента отделяется по краю, выражено маточное кровотечение | Благоприятный при незначительной площади отслойки |
| Центральная – плацента отделяется в центральной части, маточное кровотечение может отсутствовать | Неблагоприятный | |
| Степень тяжести | Легкая – симптоматика незначительная, со стороны плода отсутствует гипоксия | Благоприятный для плода |
| Средняя – умеренная симптоматика со стороны матери и плода | Благоприятный | |
| Тяжелая – состояние матери тяжелое, внутриутробная смерть плода | Неблагоприятный |
Лечение отслойки плаценты
Любые кровянистые выделения, боли в животе, выраженный тонус матки, значительное ухудшение самочувствия беременной женщины и изменение активности плода должны насторожить будущую мамочку.
При появлении любого из этих симптомов необходимо немедленно обращаться за медицинской помощью.
Самолечение при беременности может быть просто преступным, поскольку речь идет не только о здоровье самой женщины, но и о жизни её будущего ребенка.
На поздних сроках беременности, особенно если до родов осталось всего несколько недель, начавшаяся отслойка плаценты является прямым показанием к экстренному родоразрешению. В данном случае это оптимальный исход для матери и ребенка, чтобы избежать необратимых последствий для их здоровья.Если отслойка плаценты незначительная и непрогрессирующая, то врачи постараются создать все условия, чтобы беременная женщина доносила своего ребенка.
В таком случае необходимо исключительно стационарное лечение под дневным и ночным наблюдением медиков с соблюдением строгого постельного режима. Контроль за состоянием ребенка осуществляется с помощью допплерометрии и кардиотокографии.
Любые негативные изменения в состоянии матери или плода могут стать показанием к экстренному кесареву сечению.
Важно: Беременные женщины, у которых при предыдущих беременностях была диагностирована отслойка плаценты, должны находиться в стационаре под наблюдением врачей уже с 36 недели беременности даже при отсутствии угрожающих симптомов.
— поведение беременной при угрозе невынашивания беременности
- Мария Сухоруких
- Распечатать
Источник: https://moy-kroha.info/otslojka-platsenty-na-pozdnih-srokah-beremennosti
Отслойка плаценты в 1 2 3 триместрах на 4 6 7 8 9 10 12 19 20 30 32 33 40 неделе
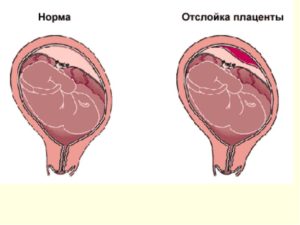
Отслойка плаценты — состояние, встречающееся достаточно часто (1:100 беременностей). При этом заболевании происходит отхождение плаценты от стенки матки до рождения ребенка. Отслойка плаценты в первом, втором или третьем триместре опасна прекращением ее функции, что может повлечь смерть плода.
Именно поэтому так важно знать первые признаки заболевания, при которых следует обращаться за помощью к специалисту.
Первый триместр
Следите за состоянием беременности
Отслойка плаценты в первом триместре встречается часто. Проявляется заболевание в виде кровотечения, однако в некоторых случаях состояние протекает без выделений. Поэтому не стоит пропускать профилактические осмотры. На УЗИ можно обнаружить изменения даже в ранние сроки.
Лечат данное состояние только экстренным родоразрешением. Если заболевание произошло на ранних сроках, необходимо сохранить беременность, для чего больной назначается покой и ряд препаратов, к примеру, Дюфастон.
особенность на этих сроках заключается в сохранении компенсаторного резерва плаценты. При соблюдении рекомендаций врача дефект устраняется и не несет никаких последствий для матери или ребенка.
В период с 4 по 6 неделю, отслойка плаценты встречается редко. Проявлений при этом никаких не наблюдается. Некоторым женщинам из группы риска могут с первой недели назначаться специальные препараты, а также особый режим, который позволит снизить риск формирования отслойки плаценты.
4 неделя
В этот период эмбрион активно развивается, поэтому, при появлении серьезных проблем всегда есть риск формирования пороков внутренних органов. Плацента также активно изменяется. Хорион начинает прорастать глубоко в слизистую оболочку матки. Отслойка плаценты на 4 неделе происходит крайне редко.
5 неделя
Появляются первые «неприятные» проявления беременности. Будущая мама может познакомиться с таким состоянием, как токсикоз. В это же время накапливается достаточно количество хорионического гонадотропина, поэтому тест на беременность даст положительный результат. Особенностей в течении такого заболевания, как отслойка плаценты нет. В это время оно обычно протекает бессимптомно.
6 неделя
Осторожно!
Плацента только прикрепляется к стенке матки. Она имеет небольшие размеры, но по прошествии этого периода начнет принимать активное участие в росте плода. Отслойка в этот период происходит редко.
7 неделя
Чаще всего происходит первичная отслойка плаценты. Из симптоматики что-то определенное выделить очень сложно. Клиническая картина индивидуальна и зависит от женщины. Обычно она болит, но не кровит, поскольку дефект очень маленький и редко достигает 8 мм.
8 неделя
Причины и последствия заболевания на 8 неделе очень просты. Чаще это травмы или сильное стрессовое состояние, которое вызывает небольшое отслоение плаценты. Срок еще слишком маленький, чтобы появилась основная клиническая симптоматика, однако если не начать своевременное лечение, то это может нанести большой вред плоду.
Опасность отслойки на ранних сроках заключается в том, что изменения могут носить необратимый характер. Именно поэтому так важно при появлении проявлений на столь ранних сроках, немедленно обращаться за помощью к специалисту.
9 неделя
Если небольшая отслойка плаценты возникает сейчас необходимо начинать лечение. Если этого не сделать, риск в дальнейшем будет только увеличиваться и это может привести к потере плода. Главные методы лечения на таких ранних сроках состоят в приведении в норму кровообращения. Для этого беременной женщине необходим полный покой и применение кровоостанавливающих препаратов.
10 неделя
Наблюдение
Полностью завершается эмбриональный этап развития зародыша. На 10 неделе женщины приходят в поликлинику для постановки на учет, поэтому, если до посещения врача были какие-либо симптомы или боли, о них в обязательном порядке необходимо сообщить врачу для исключения заболеваний, в том числе отслойки плаценты.
11 неделя
Особенностей в заболевании нет.
12 неделя
Последняя неделя третьего триместра, как и предыдущие, ничем особенным в течении данного заболевания не отличается. Плацента все еще продолжает расти, поэтому при небольших дефектах плоду и маме ничего не грозит. За счет компенсаторных механизмов плацента восстановит свою функцию в полном объеме.
Второй триместр
Окончательное формирование плаценты происходит на 16-18 неделе беременности. Со второго триместра беременная женщина может заметить основные проявления отслойки плаценты. Если в первом триместре основным проявлениям можно было назвать кровотечение, то во втором отслойка проявляется также повышением тонуса матки.
Все зависит от срока беременности. Вплоть до середины триместра плацента сохраняет свой рост, поэтому даже при отслойке площадь дефекта будет компенсирована, что повышает эффективность лечения.
13 неделя
Все гормональные изменения, которые наблюдались в предыдущие периоды, утихают. Плацента практически сформирована, она активно участвует во всех обменных процессах, доставляя необходимые питательные вещества к плоду. При развитии отслойки уже будут отмечаться выраженные проявления не только со стороны матери, но и от плода.
Не доверяйте всему, что пишут в интернете
14 неделя
Ощущения матери значительно улучшаются. Проявления токсикоза практически отсутствуют. Эмоциональное состояние стабилизируется.
Единственное, о чем следует помнить — в это время могут появляться незначительные выделения из влагалища светлого оттенка. Это вполне физиологический процесс.
Однако, если они изменяют цвет или сопровождаются болевым синдромом, необходимо обратиться за помощью к врачу.
15 неделя
Никаких изменений не отмечается. Все протекает также, как и раньше. Особенностей в клинической картине отслойки также нет.
16 неделя
Выделения из половых путей усиливаются. К ним нужно относиться также, как раньше. Если они не отличаются изменением цвета или неприятным запахом, а также не сопровождаются выраженными болями, волноваться не стоит.
17 неделя
Обычно полностью завершается формирование плаценты. Ее вес достигает 0,5 кг, а толщина 3 см. Приток крови к плоду усиливается, на фоне чего возрастает нагрузка на сердце беременной женщины. Поэтому, в эту неделю могут появиться кровотечения из носа.
18 неделя
В этот период должны ощущаться первые шевеления плода. Если они не чувствуются, не стоит беспокоиться. У некоторых они появляются только на 22-24 неделе. Если движения плода есть, и они ощущаются чаще, чем 5-6 раз за один час, это может быть свидетельством того, что ему не хватает кислорода. Это также может говорить об отслойке плаценты.
19 неделя
Никаких особенностей не отмечается. Важно обращать внимание на основные симптомы отслойки. При их появлении следует немедленно обращаться за помощью к специалистам.
20 неделя
Это переходный период, связанный с ростом плаценты. Сохранить беременность и плод получается в большинстве случаев, при своевременном начале лечебных мероприятий.
Клиническая картина в эти сроки не отличается ничем особенным, однако при большом объеме кровопотери лечение может сильно изменяться, в отличии от первого триместра. Так, в качестве комплексной терапии могут назначаться антибиотики. В частности, колят цефазолин.
21 неделя
Плацента перестает расти. Даже краевая отслойка с небольшим дефектом может нанести серьезный вред плоду. Если лечение не будет начато своевременно, есть большой риск потерять ребенка. При появлении таких симптомов, как кровотечении или усиление тонуса матки необходимо сразу обратиться за помощью к лечащему врачу.
22 неделя
Мнение эксперта
Боровикова Ольга
опасность заключается в снижение уровня эритроцитов в крови. Развивается беременных. Если имеется отслойка плаценты, то объем кровопотери растет и уровень гемоглобина падает еще ниже. Чтобы не было этой проблемы, назначаются препараты железа. Важно не пропускать их прием, если они были назначены лечащим врачом.
23 неделя
Никаких особых моментов, связанных с отслойкой плаценты в этот период не отмечается. Клиническая картина классическая. Из дополнительных жалоб, связанных с беременностью, могут появляться отеки и изменение вкуса.
24 неделя
Никаких особенностей не наблюдается. Важно, как и раньше следить за шевелениями плода, а также жалобами беременной женщины.
25 неделя
Отмечается повышенная активность плода. Будущая мама будет очень часто ощущать шевеления. В норме должно быть 5-6 шевелений за один час. Лечащий врач может предоставить беременной специальный бланк, на котором будут отмечаться все шевеления плода. В случае их урежения или напротив учащений, необходимо сообщать специалисту.
26 неделя
Основные проявления такие же, как и раньше. Важно продолжать следить за шевелениями плода. Отслойка в этот период не редкость. Клиническая картина отслойки классическая. Важно следить за возможным болевым синдромом и кровянистыми выделениями из половых путей.
Совет тем, кто в группе риска
Третий триместр
В третьем семестре отслойка плаценты протекает опасней всего. Это связано с тем, что компенсаторные возможности этого органа уже полностью исчерпаны. Если в этом триместре выявляется данное состояние в тяжелой степени, единственный способ лечения — родоразрешение.
Чтобы беременная могла доносить плод до сроков, на которых допускается кесарево сечение, ее в обязательном порядке помещают в стационар на сохранение.
В поздний период, заболевание проявляется следующим образом:
- кровотечение;
- головные боли;
- повышенный тонус матки;
- отсутствие шевелений плода.
В качестве терапевтических мероприятий, может быть назначена магнезия, поскольку в поздние сроки главной причиной развития данного состояния является .
27 неделя
В этот период усиливается двигательная активность плода. К вечеру или после того, как покушает беременная. Если учащения отмечаются при таких условиях, не нужно бить тревогу. Это естественно. Однако, если ребенок наоборот, практически не шевелится, стоит обратиться к врачу.
28 неделя
Мнение эксперта
Боровикова Ольга
В этот период будущую маму могут беспокоить незначительные боли в спине и области бедер. Это происходит на фоне сдавливания седалищного нерва растущей маткой. В этом случае также не нужно беспокоить врача. Главное, чтобы боли не были интенсивными и не сопровождались кровянистыми выделениями.
29 неделя
Боль в спине усиливается, на фоне повышенной продукции прогестерона. В остальном не отмечается никаких особенностей.
30 неделя
Единственное что необходимо помнить — не желательно спать на спине. Поскольку на фоне этого возможно формирование ложного синдрома нижней полой вены.
31 неделя
Важно следить за проявлениями и тем, как себя ведет плод. При наличии каких-либо серьезных проявлений следует обратиться к специалисту.
32 неделя
Выраженные отеки, боли в спине, изжога — основные проявления этого периода. Еще сильней нарушается гормональный фон беременной женщины. Обычно делают последнее УЗИ перед родами. Благодаря ему можно выявить бессимптомную отслойку.
33 неделя
Важно следовать рекомендациям врача и внимательно следить за состоянием беременной.
34 — 40 неделя
В последние (35, 36, 37, 38, 39) недели беременности никаких изменений не происходит. Жалобы сохраняются такими, какими они были раньше.
Дополнительных появляться не должно. Здесь беременной важно помнить про предвестники родов:
- опускание живота;
- отсутствие аппетита;
- изменение характера стула;
- выход пробки;
- излитие вод.
При появлении данных симптомов, в особенности излития вод, важно сообщить об этом врачу и отправиться в больницу. Отслойка плаценты на таких поздних сроках ничем особенным не отличается.
Заключение
Вне зависимости от срока возникновения, отслойка плаценты является очень тяжелым состоянием, требующим немедленной медицинской помощи.
В зависимости от степени тяжести, лечение может различаться начиная с постельного режима и приема лекарственных средств и заканчивая экстренным родоразрешением.
Несмотря на то, что специфических профилактических мероприятий не существует, при соблюдении основных правил есть возможность снизить риск этого состояния.
Список литературы:
Харпер П. (1984). «Практическое медико-генетическое консультирование». Издательство: «Медицина».Андреева М. Д. (2015). «Маркеры тромбофилии у пациенток с осложненным течением беремнности в анамнеозе и тромбофилией». «Курский государственный медицинский университет».
Бунин А. Т., Стрижаков А. Н. (2007). «Особенности клиники и тактики ведения при преждевременной отслойке нормально расположенной плаценты». В кн: Ташкент.
Щеголев А.И., Туманова У.Н., Шувалова М.П. (2016). «Преждевременная отслойка плаценты в генезе мертворождения». «Международный журнал прикладных и фундаментальных исследований». № 7-4. – С. 575-579.
Аббуллаходжаева М.С., Кхваджа С. (2007). «Характеристика маточно-плацентарного комплекса при полной отслойке нормально расположенной плаценты на фоне ЕРН-гестоза и анемии беременных». Арх.патол. №1.
Вы сейчас на каком сроке беременности?
На раннемНа позднем
- Зачем нужно мужчине пить фолиевую кислоту перед зачатием
- Можно ли забеременеть без месячных?
- Нет месячных после Постинора
- Как принимать (пить) боровую матку при эндометриозе
- Миома матки небольших размеров в сочетании с эндометриозом, симптомы и лечение
- Какова вероятность забеременеть во время месячных
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник: https://sberemennost.ru/planirovanie/otslojka-v-1-2-3-trimestre
Отслойка плаценты при беременности
Медики утверждают, что у каждой сотой беременной выявляется преждевременная плацентарная отслойка – состояние, когда плацента начинает отторгаться от стенок матери. При нормальных условиях этот процесс должен случиться после родов, но бывают случаи, когда это происходит во время вынашивания и во время родового процесса. Причин этому есть много.
Нарушение представляет опасность и для будущей матери, и для ее малыша, доктора при диагностике отслойки могут назначить лечение, которое заключается в употреблении кровоостанавливающих препаратов и спазмолитиков. В некоторых случаях может назначаться экстренное родоразрешение.
Общие сведения
Плацента начинает активно развиваться уже с 10-го дня после зачатия, когда яйцеклетка крепиться на маточной стенке. Дальнейшие 10 недель плацента активно растет, и обычно к 12-ой недели полностью формируется.
Плацента представляет собой соединение сосудов – материнских и детских, между ними формируется мембрана – гемоплацентарный барьер. Детское место (плацента) служит защитой для малыша. Она его защищает от разных инфекций и вредных компонентов, которые есть в организме женщины.
Функции
Плацента выполняет множество очень важных функций. Перечислим их:
- Приводит в норму гормональный фон. Во время вынашивания плацента выполняет работу эндокринной железы. Иначе говоря, детское место производит гормоны, которые обеспечивают нормальное течение беременности. Такими гормонами есть – пролактин, лактокен, эстрогены, прогестерон гонадотропин, серотонин и другие.
- Защищает плод. Детское место является проводником к плоду материнских антител, которые регулируют иммунную защиту. Иногда плацента предупреждает последствия развития резус-конфликта между беременной и малышом. Но она не способна защитить от воздействия некоторых медикаментов, вирусов, алкоголя и наркотических веществ.
- Обмен веществ – обеспечивает «доставку» к плоду микроэлементов, витаминных веществ, воду. Обеспечивает вывод продуктов жизнедеятельности.
- Обеспечивает газообмен. За счет плаценты к плоду поставляется кислород, а от него выводиться углекислый газ.
Как видите, плацента выполняет действительно жизненно необходимые функции. Поэтому отслойка этого органа – очень опасное состояние, как для матери, так и для малыша. Когда происходит плацентарная отслойка, то в первую очередь повреждаются сосуды, в результате чего к ребенку нормально не доходит кислород и питательные вещества.
При отслойке может возникать авитаминоз, гипоксия, кровотечение. Все зависит от степени поражения органа.
Важно! Чаще всего данное нарушение возникает у первородящих.
Причины
Если беременная абсолютно здорова, то у нее не может возникнуть данное нарушение. С оной стороны на нее давят мышцы матки, с другой стороны давление обеспечивает плодное яйцо.
То есть, обеспечивается противодействие, в результате чего плацента не может отторгаться раньше положенного срока. Но баланс может быть нарушен такими факторами:
- Переношенная беременность;
- Развитие у женщины гипертонии;
- Частые стрессы, которые провоцируют скачки АД;
- Многоплодие, которое обеспечивает дегенерацию слизистой оболочки органа. Также подобное может случиться, если женщина рожает часто.
- Регулярный сон на спине. В результате постоянно сдавливается полая маточная вена.
- Возраст беременной больше 35 лет;
- Токсикозы, поздние токсикозы, которые увеличивают риск проявления высокого давления, отеков;
- Нарушения в строении матки, ломкость капилляров, потеря эластичности капилляров;
- Наличие злокачественных опухолей;
- Большой вес беременной;
- Аллергия на лекарственные препараты;
- Травма живота, которая была получена после удара, падения, аварии;
- Пониженный гемоглобин, низкий процент эритроцитов, малокровие;
- Некоторые болезни, такие как сахарный диабет, инфекционные воспаления, заболевания щитовидной железы, крови;
- Злоупотребление наркотическими веществами, спиртными напитками и курение;
- Не верное расположение детского места или нарушения его развития;
- Если прошлые роды были проведены с помощью операции кесарева сечения;
- Нарушения родового процесса.
Симптомы
Когда плацента отторгается, происходит повреждение сосудов матки и плаценты. Этот процесс провоцирует сбор крови между стенками матки и плаценты. Это становиться причиной развития гематомы, которая начинает становиться больше.
Такое увеличение способствует ускорению отторжения, тем самым ставя под угрозу деятельность пролегающего к гематоме участка плаценты. Весь этот процесс характеризуется симптомами, которые характерны для определенной стадии нарушения.
Формы отслойки плаценты:
- Легкая степень. В данном случае не проявляются никакие симптомы. Явить патологию можно при проведении ультразвуковой диагностики либо уже после рождения малыша, когда доктора видят маленькую впадину с темными сгустками крови на плаценте.
- Средняя форма. Присутствует болезненность в животе, по характеру приступообразная. Боль может отдавать в промежность, спину, бедро. При пальпации матки женщина не чувствует боли. В некоторых случаях из-за образования гематомы может возникнуть легкая припухлость. Также за счет недостаточного поступления кислорода к ребенку доктор может выявить сбои в работе его сердца. Могут присутствовать не существенные кровяные влагалищные выделения.
- Тяжелая форма нарушения. Возникают сильные боли, головокружение, общая слабость. Женщина может падать в обморок, температура тела понижается, понижается артериальное давление. Кожные покровы становятся бледными, из половых путей идут бурые кровянистые выделения. Матка болезненная при пальпации, она имеет асимметрическую форму. Можно прощупать тело малыша, но биение сердца не слышно.
Обратите внимание! Боль в животе при беременности – повод визита к доктору. Кровотечения из половых органов могут отсутствовать, а могут быть довольно сильными. Все зависит от площади нарушения места, где случилась отслойка. Также повод обращения к врачу – отсутствие шевелений ребенка, ведь подобное может указывать на наличие у него гипоксии.
Отслойка по срокам
Нужно знать, что симптомы нарушения, а также манипуляции докторов, будут зависеть от срока беременности, на котором было выявлено нарушение.
- Если патология была обнаружена в первые 3 месяца беременности, то лечение состоит в том, что пациентке назначают прием средств, останавливающих кровь. Патология обычно не имеет никаких симптомов, выявляют ее во время ультразвуковой диагностики. Обычно при правильном использовании медикаментов прогноз благоприятный. Плацента, которая активно развивается, целиком компенсирует потерянную площадь соприкосновения с маткой, что никак не отображается на здоровье мамочки и ее малыша.
- Во втором триместре развивается маточный тонус. Это состояние опасно тем, что может провоцировать развитие гипоксии плода. О возникновении нарушения матери даст знать сам малыш – его движения будут более активными. Именно так он будет пытаться ускорить кровообращение. Если патология выявляется в период, пока детское место еще может развиваться, то беременность продлевают. Если нарушение выявляют позже этого срока (примерно после 19 недель), то в таком случае могут проводить экстренное родоразрешение, чтобы избежать внутриутробной гибели ребенка в результате недостатка воздуха.
- Если нарушение выявляют в третьем триместре, то обязательно проводятся экстренные роды. Плацента в третьем триместре уже не развивается, поэтому она не сможет восстановить утерянную область. Роды могут не проводиться в случае, если плацента отторгнута не полностью, и при этом нет кровотечения. Женщину в таком случае помещают в стационар.
- Отслаивание может начаться во время родового процесса. В данном случае возникают кровянистые выделения из родовых путей. При этом биение сердца ребеночка нарушается, околоплодные воды становятся красноватыми (смешиваются с кровью). В данном случае доктора проводят стимуляцию родов или делают операцию кесарева сечения.
Диагностика
Диагностика патологии основывается изначально на жалобах самой беременной. Если есть подозрения на данную патологию, то специалист проводит УЗИ. Благодаря этому методу исследования можно точно определить расположение гематомы, ее величину, а также общую площадь поражения.
https://www.youtube.com/watch?v=OAHZdFrgOOE
Также проводиться осмотр маточной шейки и влагалище. Это нужно, чтобы определить, нет ли никаких инфекций, не открылась ли шейка матки.
Диагнозы могут быть такими – частичная прогрессирующая отслойка, частичная не прогрессирующая, полная. Если поставлен последний диагноз, то это указывает о том, что детское место полностью отделилось от матки, и ребенок погиб в результате отсутствия газообмена.
Дальнейшая беременность
Если после данного нарушения женщина беременеет повторно, то риск того, что нарушение повториться составляет 10-15%. Если речь идет не о второй, а о третьей беременности, то процент повышается, составляя 25%. На сегодняшний день, к большому сожалению, специалисты не могут уменьшить, либо предотвратить риск.
Однако есть общие рекомендации, которые позволяют свести к минимуму риск развития патологии:
- Нужно следить за АД, в особенности, если у женщины часто наблюдается повышенное давление;
- Планово ходить на осмотры к доктору, проходить ультразвуковую диагностику;
- Вести здоровый образ жизни, отказаться от вредных привычек;
- При наличии болезней, гестоза, незамедлительно обращаться к доктору;
- Есть имеется резус-конфликт и кровотечение из влагалища во 2 и 3 триместре, ввести иммуноглобулин анти-Д;
Профилактика
Чтобы свести к минимуму риск ранней плацентарной отслойки желательно, чтобы беременность была спланированная. То есть, нужно обследоваться до беременности, чтобы исключить различные болезни.
Изначально это относиться к заболеваниям малого таза и матки. Также нужно следить за показателями артериального давления, отказаться от приема новых продуктов во время вынашивания малыша.
Выводы
Отслойка плаценты – нарушение, которое имеет весьма опасные последствия. Чтобы сохранить жизнь не только беременной, а и плода, нужно при первых симптомах данного нарушения обращаться к доктору и при надобности соглашаться на госпитализацию.
Источник: https://nebolet.com/beremennost/otslojka-placenty-pri-beremennosti-simptomy-lechenie-i-posledstviya.html


