Предлежание плаценты на 32 неделе беременности
Предлежание плаценты при беременности
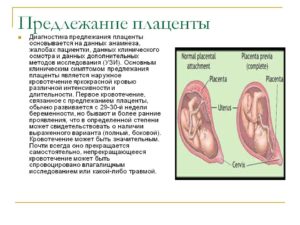
Плацента – орган особенный. Его еще называют детское место или послед. Он формируется в женском организме исключительно во время ожидания малыша. Плацента служит связующим звеном между крохой и материнским организмом. Через нее малышу поступает необходимое питание и витамины. Послед снабжает его кислородом и способствует выведению продуктов его жизнедеятельности.
Когда образуется плацента при беременности
Послед целиком сформирован к 16-ой неделе беременности. Но до 36-ой недели он продолжает увеличиваться в размерах. Потому что малыш растет, ему требуется все больше кислорода и питания. Как и прочие процессы, образование детского места может происходить с разного рода аномалиями. Одной из вероятных проблем специалисты считают низкую плацентацию.
Низкое предлежание плаценты
Что понимается под термином низкая плацентация? Чаще всего, покидая маточные трубы, зародыш закрепляется на задней либо передней стенке верхней части матки.
Именно здесь и начинает наслаиваться плацента. Иногда бывает, что эмбрион остается в нижней части матки, это ближе к зеву- выходу из нее.
Если расстояние между последом и зевом составляет не больше 6 см, идет речь о низкой плацентарности.
О низком предлежании плаценты свидетельствует ее более значительное смещение и перекрывание выхода из матки.Как у любых других отклонений, у этих, имеется целый перечень потенциальных, но совсем не обязательных исходов. В чем опасность такого явления? Чтобы ответить, рассмотрим подробнее физиологию этих процессов.
С течением времени эмбрион растет. Поэтому увеличивается давление на матку.
Если детское место располагается низко, то оно также подвержено чрезмерному давлению со стороны плода. Чем это опасно? Возможно, начнется отслоение плаценты и влагалищное кровотечение. Повышается риск выкидыша. Кровоснабжение в нижней части матки происходит хуже, чем в верхней.
Поэтому ребенку может поступать недостаточное количество кислорода и питания.
В чем риск низкой плацентации определились. Что происходит, когда наблюдается предлежание последа? Все указанные выше особенности для него также характерны. Но следует учитывать, что в таких случаях детское место располагается в самом низу. Следовательно, на нее оказывается наиболее сильное давление, что удваивает все последствия, вызываемые низкой плацентацией.
Центральное предлежание плаценты при беременности
Предлежание последа может быть частичным. Когда зев матки перекрыт им на одну треть либо две трети. Центральное или полное предлежание — это когда центр последа целиком совмещен с входом в матку.
Накопленная статистика показывает, что неполное предлежание наблюдается намного чаще, чем центральное.
В случае частичного, а значит бокового либо краевого предлежания, есть вероятность, что ближе к началу родов орган самостоятельно переместится в нужную зону.
В случае с центральным предлежанием этого никогда не происходит.
В чем причины подобной аномалии? Иногда бывает, что зародыш не может зафиксироваться в нужном месте из-за поврежденного слоя эндометрия. Значит, имеются патологии. Причинами этой проблемы служат:
- аборты;
- деформации слоя эндометрия вследствие воспалений;
- спайки, миомы, нарушения секреторной функции;
- уменьшение слоя эндометрия;
- нарушение кровотока внутри матки, вызванных заболеваниями сердца, почек и печени.
Перечисленные причины явно демонстрируют, что центральное предлежание выявляется у повторнородящих мамочек чаще, чем при вынашивании первого ребенка.
Болезни половой системы – вот, что способствует развитию центрального предлежания. Также одной из причин считается отставание эмбриона в развитии.
Когда зародыш закреплен в районе зева, а не на дне матки. Здесь и начинает расти детское место.
Утолщение плаценты при беременности
Толщина последа — важнейший диагностический критерий. Очень важно, чтобы этот орган не был очень тонким или чрезмерно толстым. Нужно, чтобы толщина совпадала с нормативными значениями.
Существует только один способ определить этот показатель — провести УЗИ. Параллельно определяется еще один показатель – стадия зрелости последа. Эти нормативы особенно важны, поскольку через плаценту ребеночку поступает питание и кислород.
Следовательно, аномалии плаценты могут вызвать осложнения и в его развитии.
Для этого специалист выявляет участок органа с наибольшим размером и производит его замер. Если все идет без отклонений, то в 34 недели толщина последа достигает максимальной отметки. В 36 недель рост этого органа прекращается.
Он либо остается неизменным по толщине, либо чуть истончается. Но случается, что значения главных характеристик последа отклоняются он нормы.
В случае чрезмерного утолщения детского места речь ведут о проблеме, приводящей к экстренному прерыванию беременности и смерти эмбриона.
Но, к счастью, медицина сегодня позволяет спасти жизнь малышу.
Причины утолщения плаценты
Из-за сахарного диабета, резус-конфликта, анемии, гестоза или перенесенного инфекционного заболевания. Беременные, входящие в группу риска, находятся под особым наблюдением врача. В чем кроется опасность? Быстрый рост последа приводит к его стремительному созреванию. Соответственно он стареет раньше времени. Структура органа становится дольчатой.
В итоге, детское место перестает обеспечивать кроху нужными веществами. Вследствие отека последа нарушается его функция, что чревато родами раньше срока или выкидышем. При выявленных аномалиях женщину обычно направляют повторно на УЗИ, доплерографию и кардиотокографию. Терапия не назначается, если развитие ребенка идет нормальными темпами.
Будущая мамочка будет находиться под удвоенным наблюдением доктора.
Если будут замечены сбои в развитии крохи, то врач назначит терапию. Но излечить плаценту на 100 процентов просто нельзя. Однако правильно подобранные препараты способны улучшить обмен веществ между малышом и детским местом. Это позволит сохранить ребеночку жизнь и обеспечить ему полноценное развитие.
Источник: http://inforebenok.ru/pregnacy/predlezhanie-placenty-pri-beremennos/
Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты.
Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты».
Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают.
Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге.
Но наблюдение акушера-гинеколога, все же необходимо.
Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.
Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.
Причины предлежания плаценты
Основные факторы, оказывающие влияние на расположение плаценты, образуются прежде всего, из-за патологических изменений в слизистой стенке матки.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение.
Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи.
Обильные кровотечения при предлежании угрожают жизни женщины и плода.
Источник: https://razvitie-rebenka24.ru/beremennost/predlezhanie-platsenty-pri-beremennosti.html
Предлежание и неправильное расположение плаценты при беременности – чем грозит и что делать?
Неправильное положение плаценты при беременности – симптомы, особенности беременности и родов
Как известно, плацента отвечает за связь будущей мамы и ее крохи: именно через нее плоду поступает питание с кислородом, в обратную же сторону «уходят» продукты обмена. Развитие беременности (а иногда и жизнь ребенка) напрямую зависит от состояния «детского места», поэтому выявление «предлежания» требует пристального наблюдения специалистов и особой внимательности.
статьи:
Причины неправильного положения плаценты в матке при беременности – кто в группе риска?
Формирование «детского места» осуществляется в матке на участке крепления плодного яйца. Что касается самого участка, его выбирает именно плодное яйцо по принципу «самое лучшее» для выживания (то есть, без рубцов и различных новообразований — и, конечно, с толстым эндометрием).
В случае, когда «самое лучшее» место оказывается в нижней части матки, яйцо закрепляется именно там. Это и называется предлежанием плаценты (неправильное ее расположение).
Каковы причины?
Маточные факторы
- Изменения эндометрия, возникающие вследствие воспалительных заболеваний
- Операт/манипуляции внутри матки (прим. – кесарево сечение, аборты, диагност/выскабливания и пр.).
- Воспалительные заболевания полов/органов (прим. — сальпингит, аднексит и пр.).
- Нарушенный гормональный баланс.
Плодные факторы
- Оперативные вмешательства (кесарево сечение и сделанные аборты, удаление миомы и пр.).
- Многоплодная беременность.
- Миома матки или эндометриоз.
- Аномальное строение матки или ее недоразвитие.
- Роды с осложнениями.
- Эндоцервицит.
- Истмико-цервикальная недостаточность.
Учитывая, что женщины, рожающие впервые, с кесаревым сечением и перенесенной многоплодной беременностью (а также большинством женских болезней) не знакомы, риск предлежания плаценты у них самый низкий.
Кто в группе риска?
Прежде всего, с данной проблемой сталкиваются женщины, в анамнезе которых…
- Сложные роды, аборты и диагност/выскабливания.
- Патологии шейки матки и миомы матки.
- Любые перенесенные операции на матки в прошлом.
- Нарушения менструальной функции.
- Перенесенные заболевания половых органов или органов малого таза.
- Недоразвитие половых органов.
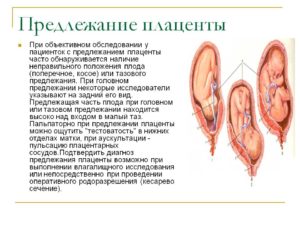
Виды неправильного расположения и предлежания плаценты
В соответствии с конкретными особенностями расположения плаценты, специалистами (прим. – на основании информации, полученной после УЗИ) выделяются определенные виды ее предлежания.
- Полное предлежание. Самое опасное. Вариант, когда плацентой полностью закрыт внутренний зев (прим. – отверстие шейки матки). То есть, кроха попасть в родовые пути просто не сможет (выход перекрыт плацентой). Единственный вариант родов при этом – кесарево сечение.
- Неполное предлежание. В этом случае плацентой перекрыт внутренний зев лишь частично (небольшой участок остается свободен) или же нижняя часть «детского места» расположена на самом краю внутреннего зева. В большинстве случаев и с неполным предлежанием «классические» роды тоже невозможны – только кесарево сечение (ребенок просто не пройдет в часть узкого просвета).
- Нижнее предлежание. Наиболее благоприятный вариант относительно опасности в вынашивании и родах. В этом случае плацента располагается в 7 (прим. – и менее) см от периметра входа непосредственно в цервик/канал. То есть, участок внутреннего зева плацентой не перекрывается (путь «из мамы» свободен).
Основные виды предлежания плаценты — низкое, полное и частичное
Симптомы и диагностика неправильного положения плаценты – на каком сроке можно диагностировать?
Один из самых «ярких» симптомов предлежания – регулярное кровотечение, сопровождающееся болезненными ощущениями. Оно может отмечаться с 12-й недели и вплоть до самых родов — но, как правило, развивается со 2-й половины беременности по причине сильного растяжения маточных стенок.
В последние недели интенсивность кровотечения может усилиться.
Провоцируют кровотечение следующие факторы:
- Избыточная физическая нагрузка.
- Влагалищное исследование.
- Запор или непосредственно дефекация при сильном натуживании.
- Визит в баню или сауну.
- Половой контакт.
- И даже сильный кашель.
Кровотечения бывают различными, и объем/интенсивность от степени предлежания совершенно не зависит.
Кроме того, следует отметить, что кровотечение может являться не только признаком, но и серьезным осложнением предлежания в случае, когда оно не прекращается долгое время.
Также к симптомам предлежания можно дополнительно отнести:
- Дефицит объема циркулирующей крови.
- Выраженную анемию.
- Гипотонию.
- Гестоз.
И отдельные косвенные признаки:
- Высокое дно матки.
- Неправильное предлежание плода (прим. – ягодичное, косое или же поперечное).
Во 2-3-м триместре плацента может поменять место своей локализации вследствие ее роста в направлении самых кровоснабжаемых участков миометрия.
В медицине это явление называют термином «миграция плаценты». Процесс обычно завершается ближе к 34-35 неделе.
Диагностика предлежания плаценты – как ее определяют?
- Акушерское наружное исследование (прим. – высота дня матки, положение плода).
- Аускультация (при ней в случае предлежания обычно отмечают шум плацентарн/сосудов непосредственно в нижней части матки около плаценты).
- Гинекологический осмотр с зеркалами. Пальпацией определяется полное предлежание в случае, если имеется мягкое и большое образование, что занимает все своды влагалища, и неполное – когда им занят только боковой или передний свод.
- УЗИ. Самый безопасный метод (в сравнении с предыдущим). С его помощью определяется не только факт предлежания плаценты, но и размер, площадь и структура, а также степень отслойки, гематомы и угрозу прерывания беременности.
Течение беременности с неправильным расположением плаценты и возможные осложнения
Из возможных осложнений предлежания «детского места» можно перечислить следующие:
- Угроза прерывания беременности и гестоз.
- Тазовое/ножное предлежание плода.
- Анемия мамы и хроническая гипоксия плода.
- Фетоплацентарная недостаточность.
- Задержка в развитии плода.
Стоит отметить, что полное предлежание плаценты в большинстве случаев заканчивается преждевременными родами.
Как протекает беременность при установленном предлежании плаценты?
- Период 20-28 недель. Если предлежание подтверждено на 2-м по счету УЗИ, а симптомы отсутствуют, то достаточно регулярного осмотра будущей мамы ее гинекологом-акушером. Обычно назначают дополнительно средства для снижения тонуса матки. При наличии даже мажущих выделений госпитализация обязательна.
- Период 28-32 недели. Наиболее опасный период для обоих: при повышении тонуса матки в ее нижних отделах повышается риск отслойки и серьезного кровотечения при малых размерах и незрелости плода. При краевом или полном предлежании показан стационар.
- Период 34 недели. Даже при отсутствии кровотечения и выраженных страданий плода будущей маме показан стационар до самых родов. Только постоянное наблюдение специалистов сможет гарантировать благополучный исход беременности и родов.
Особенности родов при неправильном расположении и предлежании плаценты – всегда ли необходимо кесарево?
При данном диагнозе роды действительно могут быть естественными.
Правда, при определенных условиях:
- Соответствующее состояние здоровья мамы и плода.
- Отсутствие кровотечения (или же его полная остановка после вскрытия плод/пузыря).
- Регулярные и достаточные по силе схватки.
- Шейка матки, полностью готовая к родам.
- Головное предлежание плода.
- Незначительное предлежание.
В каком случае проводят кесарево сечение?
- Прежде всего, при полном предлежании.
- Во-вторых, при неполном предлежании в сочетании с одним из факторов (несколькими факторами): тазовое предлежание плода или многоплодная беременность, рубцы на матке, узкий таз мамы, многоводие, отягощенный акушерск/анамнез (аборты или выкидыши, операции и пр.), возраст более 30-ти лет при условии 1-х родов.
- В случае постоянного кровотечения с серьезным объемом кровопотери (прим. – свыше 250 мл) и независимо от вида предлежания.
При естественных родах врач сначала ждет, пока начнется родовая деятельность (сама по себе, без стимуляторов), а после раскрытия шейки матки на один-два см вскрывает плодн/пузырь. Если после этого кровотечение не прекратилось или вовсе набирает обороты, то срочно проводят кесарево сечение.
На заметку:
Профилактика предлежания, как ни странно, тоже существует. Это — отказ от абортов или их предотвращение путем использования контрацептивных средств и их правильного применения, своевременное лечение воспалительных заболеваний и внимательное отношение к женскому здоровью.
Берегите себя и будьте здоровы!
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Диагноз должен ставить только врач после проведенного обследования. А потому при обнаружении тревожных симптомов обязательно обратитесь к специалисту!
Поделитесь с друзьями и оцените статью:
Загрузка…
Присоединяйтесь к нам на канале Яндекс.Дзен.
Источник: https://www.colady.ru/nepravilnoe-polozhenie-placenty-pri-beremennosti-simptomy-osobennosti-beremennosti-i-rodov.html
Беременность с предлежанием плаценты
Плацента играет большую роль на протяжении всего периода беременности. Она обеспечивает поступление кислорода и питательных веществ от матери к эмбриону, выведение углекислого газа и ненужных продуктов обмена, вырабатывает гормоны, способствующие сохранению беременности и необходимые для лактации, а также является защитой для эмбриона.
Плацента образуется в месте прикрепления оплодотворённой яйцеклетки. Однако нормальное функционирование плаценты возможно при размещении в месте, где матка лучше всего снабжается кровью и где она растягивается не очень быстро.
Это область находится ближе ко дну матки или в области её тела по задней (лучше всего) или передней стенке. В некоторых случаях плацента размещается низко, в нижней части (сегменте) матки около зева или выше его на 3 см. Такое расположение называется предлежанием плаценты и является патологией.
Плацента может перекрывать внутренний зев полностью или частично, или не перекрывать его, но находиться от него слишком близко (не выше 7 см). Такое расположение неблагоприятно для беременности и родов.
Как распознать предлежание плаценты
О предлежании плаценты свидетельствует спонтанно начавшееся кровотечение из половых путей. Выделяющаяся кровь имеет ярко-красную окраску. При этом болевых ощущений не наблюдается.
Кровотечение обусловлено тем, что нижний сегмент матки в период своего формирования и растяжения сокращается, а плацента сделать этого не может. В результате происходит скольжение между стенкой матки и плацентой, что вызывает отслойку последней. Отслаиваясь, плацента открывает кровеносные сосуды, из которых и выделяется кровь.
Обычно кровотечения бывают в конце второго или в третьем триместре. Часто кровотечения возникают на сроках от 28 до 32 недель беременности, редко — в ранние сроки, начиная с 16 недели беременности.
Предлежание плаценты устанавливается на УЗИ.
Опасность предлежания плаценты во время беременности
В зависимости от площади отслоения плаценты кровотечение может быть от незначительного до обильного. Такое кровотечение останавливается, когда нижний сегмент матки перестаёт сокращаться, происходит тромбоз сосудов и плацента перестаёт отслаиваться.
Однако, однажды случившееся кровотечение, обычно неоднократно повторяется. Это может привести к развитию железодефицитной анемии у беременной. А обильное кровотечение опасно для жизни женщины и плода.
В нижнем сегменте матки ток крови несколько ниже и часто плод не получает достаточного количества кислорода и питательных веществ, что грозит ему гипоксией и задержкой развития.При предлежании плаценты беременность может осложняться угрозой прерывания. Неправильное расположение плаценты часто не позволяет плоду принять благоприятное положение для родов.
Наблюдение за беременной с предлежанием плаценты
Если обнаружено предлежание плаценты, то её исследуют в динамике. Для этого на протяжении всей беременности проводится УЗИ. Исследование должно проводится не менее 3 раз: на 16, 24 — 26 и 34 — 36 неделях беременности.
УЗИ позволяет определить, как происходит «миграция» плаценты. Вместе с увеличение матки плацента перемещается вверх и возможно, что к родам она займёт положение, не вызывающее осложнений.
С целью определения уровня гемоглобина делают анализы крови. Если он ниже нормы, беременной назначают железосодержащие препараты и рекомендуют питание, содержащее достаточное количество белка, который способствует усвоению железа.
На ранних сроках (первом триместре) при отсутствии кровотечения женщина должна воздерживаться от физических нагрузок, чаще отдыхать, не волноваться. В это время запрещены сексуальные контакты, вызывающие возбуждение и, тем более, оргазм женщины.
Начиная со второго триместра, если нет кровотечений, женщина находится под тщательным присмотром врача женской консультации. При удовлетворительном состоянии женщины и плода и если она живёт рядом с родильным домом и может добраться до него в течение 5-10 минут, возможно наблюдение беременной в женской консультации до 32 — 34 недели.
Если же отмечаются кровотечения, женщину помещают в стационар, где ей показан строгий постельный режим и препараты, снимающие сокращения матки. При этом проводится лечение сопутствующих осложнений.
Ведение беременности направлено на её продление до 37 — 38 недели. По достижении этого срока проводится родоразрешение.
Татьяна Терешкова
Источник: https://mambest.com/page/beremennost-s-predlezhaniem-placenty
Предлежание плаценты
Предлежание плаценты при беременности считается одним из серьезных осложнений во время вынашивания ребеночка и последующих родов.
Дело в том, что ситуация, когда плацента целиком или частично закрывает маточный зев, а это и есть предлежание плаценты, непоправима – медикаментозно такое положение дел исправить нет возможности, хотя всегда остается шанс, что плацента самостоятельно сместиться из нижних отделов матки.
Единственные симптомы, которые могут свидетельствовать о предлежании плаценты при беременности – это безболезненные кровотечения. Возникают они, как правило, ближе ко второй половине беременности на фоне полного благополучия.
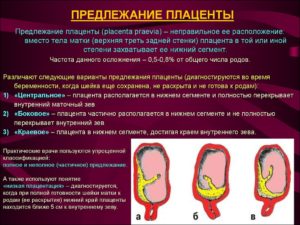
Краевое предлежание плаценты
Частичным, или неполным предлежанием плаценты называют такое ее расположение, при котором внутренний зев матки плацентой перекрыт, но не полностью. Одним из видов частичного предлежания плаценты является краевое предлежание плаценты.
При краевом расположении плаценты нижний ее край находится на уровне края внутреннего зева, при этом выходное отверстие матки закрыто тканью плаценты приблизительно на треть.
Обычно диагностируется краевое предлежание плаценты во втором триместре беременности с помощью УЗИ, на фоне жалоб беременной на постоянные кровотечения.
Если таки краевое предлежание плаценты было определено, женщине требуется тщательное медицинское наблюдение и проведение всех необходимых исследований.По мере необходимости могут назначаться железосодержащие препараты – во избежание кровотечения и развития анемии по причине снижения уровня гемоглобина.
Полное предлежание плаценты (центральное предлежание плаценты)
Полное предлежание плаценты, наверное, наиболее серьезная патология, связанная с неправильным расположением плаценты.
О полном предлежании говорят тогда, когда плацента полностью закрывается внутренний зев, во время влагалищного исследования везде определяется плацентарная ткань, плодные оболочки не прощупываются.
Если к тому же удается установить, что центр плаценты располагается на уровне зева, ставят диагноз «центральное предлежание плаценты».
Частичное предлежание плаценты диагностируется с частотой 70-80% из всего числа предлежаний. В то же время, на полное предлежание приходится в 20-30% случаев, и это, к сожалению, вовсе немалый показатель.
При полном предлежании плаценты женщину, даже при отсутствии кровотечений, обязательно направляют в стационар. Диагностированное центральное предлежание – серьезная патология, при которой беременной должно быть обеспечено постоянное квалифицированное медицинское наблюдение.
Лечение предлежания плаценты
Если было обнаружено предлежание, определятся со схемой лечения и последующими действиями врач будет, исходя из специфики предлежания плаценты. Но, как бы то ни было, в случае, когда у беременной было диагностировано предлежание плаценты, ей потребуется постоянное наблюдение специалистов.
Если кровотечений не наблюдается, наблюдаться будущей маме могут позволить амбулаторно. При этом ей необходимо избегать нагрузок – и физических и эмоциональных, исключить половые контакты, спать не менее 8 часов в сутки и как можно больше гулять.
Понадобится и специальная диета, предполагающая потребление в пищу продуктов, богатых железом, белком и витаминами. Диета необходима для максимального поступления в организм беременной полезных веществ: при предлежании плаценты часть ее не участвует в газообмене, что может спровоцировать гипоксию у плода.
У мамочки тем временем может наблюдаться анемия или пониженное артериальное давление, которые также становятся последствием предлежания плаценты при беременности.
Если же на сроке после 24 недель у беременной наблюдаются периодические кровотечения, ей предложат лечь в стационар, где ей всегда смогут оказать неотложную помощь в случае возможных осложнений. При этом наблюдаться стационарно врачи рекомендуются вплоть до конца беременности.Если кровотечения незначительные, а самочувствие женщины не ухудшилось, прибегают к консервативным методам лечения: беременной прописывают постельный режим, полный покой, препараты, понижающие тонус матки и улучшающие кровообращение.
В случае обнаружения у будущей мамочки анемии, ей прописывают препараты для повышения уровня гемоглобина, а также средства для общего укрепления организма.
Роды с предлежанием плаценты
Предлежание плаценты при беременности является показанием для проведения родоразрешения путем кесарева сечения, в случае полного предлежания – обязательно, поскольку иные пути родоразрешения невозможны. Если беременность удалось сохранить, то кесарево проводят на сроке 38-39 недель.
При неполном предлежании плаценты возможны и роды естественным путем, но они сопряжены с определенным риском.
Кроме того, для естественных родов при неполном предлежании плаценты обязательными условиями становятся обязательное прекращение кровотечения после вскрытия плодного пузыря, зрелая шейка матки, хорошая родовая деятельность и головное предлежание плода.
В иных случаях, если роды будут протекать естественным путем, существует высокий риск полного отслоения плаценты, что потянет за собой очень сильное кровотечение. А это чревато серьезными осложнениями – вплоть до летального исхода как для матери, так и для ребеночка.
Специально для beremennost.net – Татьяна Аргамакова
Источник: https://beremennost.net/predlezhanie-platsenty
Беременность и роды при предлежании плаценты
Чаще всего вынашивание беременности – это радостные эмоции от предстоящей встречи с малышом. Но, к сожалению, бывают осложнения беременности. Чего ожидать, когда возникает предлежание плаценты?
Предлежание плаценты: что это, варианты
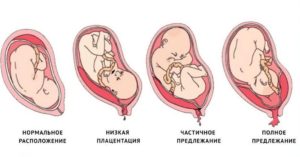
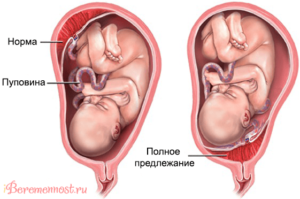
Основным органом, обеспечивающим питание плода, является плацента. Она располагается на внутренней поверхности матки, и в норме должна находиться достаточно далеко от выхода из нее. В зависимости от расстояния между плацентой и внутренним зевом шейки матки, различают следующие патологические варианты:
- низкая плацентация: край плаценты приближается к внутреннему зеву ближе, чем на 6 см;
- краевое предлежание: краешек плаценты находится рядом с внутренним зевом;
- неполное предлежание плаценты: край частично накладывается на выход из матки;
- полное предлежание: плацента полностью лежит на выходе.
В первой половине беременности какой-либо неправильный вариант расположения плаценты бывает чаще. Но из-за возможности самостоятельного перемещения плаценты (миграции плаценты), во второй половине частота патологии значительно ниже. По статистике в родах частота предлежания плаценты бывает только лишь у 0,3-0,8% рожениц.
Каковы причины патологического расположения (предлежания) плаценты
Плацента всегда пытается найти такое место в матке, чтобы получать наилучшее питание для плода. Именно для этого существует миграция: поиск места, где оптимальный маточный кровоток в сосудах.
В здоровой матке лучшее кровоснабжение в верхних отделах (дно, передняя и задняя стенка).
Соответственно, если плацента смещается в нижние части плодовместилища, прикрепляясь близко к выходу, то можно предположить, что в дне и по стенкам в верхних отделах кровоснабжение хуже.
Какие же причины могут вызвать это нарушение:
- Последствия травматичных вмешательств
- Хронический эндометрит
- Использование внутриматочной контрацепции
- Осложнения предыдущих родов
- если ранее было родоразрешение путем кесарева сечения;
- из-за сложностей с отхождением последа врачу пришлось проводить ручное исследование полости матки;
- преждевременно отошедшие воды при недоношенной беременности привели к длительному безводному периоду с высоким риском инфицирования матки.
- Наличие гинекологических болезней
Наиболее частая причина – ранение внутренней поверхности матки при медицинском аборте.
Эта операция очень опасна для будущего деторождения именно из-за непредсказуемых последствий.
Кроме этого, любое лечебно-диагностическое действие, при котором врач производит внутриматочное вмешательство, может привести к проблемам при вынашивании плода.
Воспалительный процесс на внутренней поверхности матки приводит к ухудшению состояния эндометрия, который принимает непосредственное участие в создании условий для правильного прикрепления плаценты.
Широкое применение спиралей, вводимых в полость матки, становится одной из причин будущих проблем с локализацией плаценты в матке. Внутриматочный контрацептив всегда оставляет после себя последствия в виде очагового воспалительного процесса. После удаления спирали надо обязательно выждать определенное время (3-6 менструальных циклов), и только потом беременеть.
Если в прошлых родах были осложнения или оперативные вмешательства, то возможны проблемы и в будущем. В частности, риск предлежания плаценты повышается при следующих ситуациях:
Если мышца матки поражена эндометриозом, или есть миоматозные узлы, то плацента переместится дальше от этих патологически измененных мест, потому что кровоснабжение и состояние мышечной ткани там значительно хуже того, что необходимо для вынашивания плода.
Что может быть при предлежании плаценты
- Эпизоды кровотечения
- Особое положение плода
- Страдание плода
Основной и самый страшный симптом – кровотечение. При вынашивании беременности не должно быть выделений крови из влагалища. Если же есть даже минимальные проявления кровотечения в виде мажущих выделений, то врач обязательно направит в акушерский стационар.
Чаще всего эпизоды кровотечений происходят в сроке 28-32 недели, когда повышается сократительная активность нижней части матки. Хоть и реже, но кровотечения возникают и в сроках 16—28 недель.
Их можно принять за симптомы угрожающего выкидыша, но, в отличие от угрозы прерывания, при предлежании плаценты не будет болей и повышения маточного тонуса.
Как правило, головка плода, находящаяся внизу, располагается достаточно высоко над лоном, что говорит о возможном нахождении плаценты внизу. Она просто не дает головке плода опускаться вниз.
Сосудистая сеть в нижних отделах матки меньше, поэтому кровообращение на уровне плаценты хуже. Плод недополучает питание и кислород, что может стать причиной выраженного страдания малыша.
1. УЗИ
Наиболее просто и быстро выявить месторасположение плаценты можно при помощи ультразвукового исследования. Как правило, второе УЗИ выполняется в 18-21 неделю, и врач увидит, что плацента находится низко, или есть краевое предлежание.
Однако это еще не повод для серьезного беспокойства, потому что именно во втором триместре плацента мигрирует в поисках лучшего места. Но если врач в эти сроки видит полное предлежание, то это прогностически очень важно для беременности. Следующий срок для УЗИ – 32 недели.
Однако по показаниям может возникнуть необходимость УЗ диагностики в 26-28 недель.
2. Осмотр врачом
При каждом визите в женскую консультацию врач всегда спрашивает жалобы и оценивает предлежащую часть плода. При любом, даже минимальном, появлении крови женщине надо говорить об этом врачу.
Если головка плода расположена высоко над входом в таз, или ребенок неправильно лежит в животике у мамы (поперечное или косое положение), то гинеколог может предположить проблемы с плацентой и направить на дополнительное обследование.
3. Состояние плода
При осмотре доктор после 25 недель всегда слушает стетоскопом сердцебиение плода. При этом исследовании врач может заподозрить страдание ребенка и выполнит КТГ (кардиотокография) плода.
При этом исследовании фиксируются на бумаге сердцебиение плода и его реакции на внешние раздражения.
Врач по кардиотокограмме подтвердит страдание малютки, что станет причиной для своевременной госпитализации в акушерский стационар.
Какие есть опасности при предлежании плаценты
- Осложнения у матери.
- Осложнения у плода.
Самое неприятное для женщины – это кровотечение. Если оно скудное, и вовремя оказана помощь, то есть возможность сохранить беременность и доносить плод. Если же кровотечение обильное, то возникает смертельно опасный риск для жизни матери, что потребует срочного вмешательства.
В лучшем случае ребенок не будет получать в достаточном количестве все, что ему необходимо. Это станет причиной задержки развития. В худшем — при начавшейся отслойке плаценты и кровотечении, к плоду перестанут поступать жизненно важные вещества. В первом случае надо помогать плоду, а во втором – спасать малыша.
Особенности ведения беременности при предлежании плаценты
20-28 недель
При обнаружении патологического расположения плаценты на втором УЗИ и при отсутствии симптомов кровотечения будущая мамочка может продолжать находиться под амбулаторным наблюдением своего акушер-гинеколога, но в обязательном порядке надо использовать препараты, снижающие тонус матки. Если есть хотя бы мажущие кровянистые выделения, то требуется госпитализация в стационар.
28-32 недели
Это самое опасное время для беременной женщины и малыша: тонус нижних отделов матки может повышаться, риск отслойки и кровотечения высок, а плод маленький и незрелый. Если есть полное или краевое предлежание плаценты, то оптимальным выходом будет стационарное наблюдение.
34 недели
В этом сроке при предлежании плаценты, даже при отсутствии симптомов кровотечения и страдания плода, женщина должна находиться в перинатальном центре или крупном акушерском стационаре, пока не родит. Только так можно гарантировать, что с малышом и его мамочкой все будет хорошо.
Как рожают при предлежании плаценты
Единственная возможность для естественных родов – краевое или неполное предлежание при отсутствии отслойки плаценты, кровотечения и гипоксии плода.
Если же выход из матки полностью закрыт, то роды будут только через кесарево сечение, которое может быть выполнено экстренно или планово.
Показанием к экстренной операции являются обильное кровотечение или угроза жизни плода. Плановые оперативные роды выполняются в 38 недель.
Предлежание плаценты, хоть и редкая проблема, но если возникает, то создает большой риск для мамы и малыша. Это требует оказания высококвалифицированной медицинской помощи.
Источник: http://ipregnancy.ru/beremennost/predlezhanie-platsenty/


