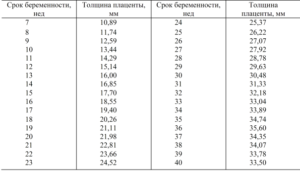
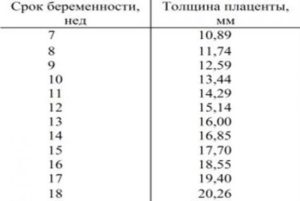
Толщина плаценты на 19 неделе беременности
Причины утолщения плаценты при беременности. Лечение утолщения плаценты при беременности. Чем грозит утолщение плаценты
Процедуру планового УЗИ будущая мама ждет с замиранием сердца — что скажет ей врач? К сожалению, некоторые женщины узнают тревожные новости. К таким относится диагноз «утолщение плаценты при беременности».
Патологическое состояние угрожает нормальному развитию плода и сулит серьезные осложнения во время родов. Неблагоприятный прогноз заболевания можно исправить своевременным лечением.
О признаках, лечении и профилактике отклонения поговорим в статье.
Плацента (детское место) — это специфический орган, который формируется в женском организме в период зарождения новой жизни. Он отличается сложнейшей структурой, благодаря чему кровеносные системы матери и плода существуют независимо друг от друга.
Зарождение плаценты начинается одновременно с имплантацией плодного яйца в стенку матки. Через некоторое время детское место берет на себя работу по обеспечению ребенка полезными для роста веществами и кислородом.
Кроме того, плацента защищает будущего человека от всевозможных инфекционных заболеваний.
Полноценным органом плацента становится, когда беременность достигает 16 недель, и продолжает увеличиваться в размерах до 37 недели (если отсутствуют патологии).
Первое УЗИ для изучения параметров и оценки состояния плаценты назначают на 20 неделе беременности. По мере приближения родов детское место истончается.Этот процесс также протекает в соответствии с установленными нормами, которые зависят от срока беременности.
Утолщение плаценты при беременности: что происходит в организме женщины
Об утолщении, или гиперплазии плаценты говорят, когда происходит чрезмерное утолщение органа. Это, несомненно, отклонение от нормы и оно требует оперативного лечения в условиях стационара.
Из-за слишком толстых стенок детского места затрудняется питание плода и значительно сокращаются порции кислорода, которые малыш должен регулярно получать. Нарушается и выделительная функция.
Патологию диагностируют на сроке 20 недель или позже.
Последствия утолщения плаценты у беременной женщины
Слишком поздно диагностированная гиперплазия и, соответственно, ее несвоевременное лечение грозит серьезными осложнениями. Так как плацента является общим органом для мамы и малыша, неизбежно пострадают оба.
Осложнения при утолщении плаценты у плода
Последствия гиперплазии для ребенка очень тяжелые:
- дефицит кислорода и питательных веществ;
- умеренная форма отклонения допускает естественное появление ребенка на свет, в то время как ярко выраженная гиперплазия вынуждает врачей провести роды через кесарево сечение, поскольку малыш сильно ослаблен и родиться самостоятельно не сможет;
- задержка внутриутробного роста и развития;
- недостаточный вес и гипоксия при рождении;
- гипертрофия органов при рождении;
- если гиперплазия сопровождалась маловодием, велика угроза искривления костей скелета и сращения частей тела;
- вероятность развития осложнений после утолщения плаценты сохраняется для ребенка в течение первого года жизни;
- если своевременного лечения гиперплазии не последует, ребенок погибает в утробе матери.
Осложнения при утолщении плаценты для матери
Аномальное состояние плаценты отразится и на течении беременности, что доставит сильные неудобства женщине:
- развитие вследствие утолщения плаценты фетоплацентарной недостаточности, что является серьезным препятствием для нормального родоразрешения;
- гиперплазия в сочетании с многоводием становится причиной подтекания амниотической жидкости или преждевременных родов;
- большая вероятность кесарева сечения.
К счастью, утолщение плаценты при беременности считается не критическим состоянием, хотя врачи и не отрицают его опасность. Возможности современной медицины позволяют в 90% случаев не допустить развития осложнений ни во время родов, ни после них. Чем раньше начато лечение, тем положительнее прогноз болезни.
Причины утолщения плаценты при беременности
Факт существования такой аномалии медики объясняют множеством причин. Их можно поделить на внешние и внутренние факторы. Укажем самые распространенные:
- анемия в запущенной стадии;
- сахарный диабет (в этом случае развивается диффузное утолщение плаценты, когда она разрастается настолько, что покрывает почти всю внутреннюю поверхность матки);
- наличие резус-конфликта между женщиной и плодом;
- водянка плода;
- заболевания половых органов инфекционного характера (хламидиоз, сифилис, микоплазмоз);
- гестоз на позднем сроке беременности;
- мутации на почве генетики.
О причинах развития гиперплазии должна быть осведомлена каждая будущая мама, поскольку все они лежат в основе ее профилактики. Однако если утолщение все-таки сформировалось, большое значение имеет его своевременная диагностика.
Признаки утолщения плаценты при беременности
Самая главная опасность гиперплазии заключается в отсутствии видимых признаков патологии. Это означает, что будущая мама при наличии такого заболевания будет чувствовать себя хорошо и ничего не заподозрит.
О заболевании становится известно при плановом проведении процедуры УЗИ. Выделим такие характерные признаки патологии, которые диагност видит на мониторе аппарата УЗИ:
- чрезмерно расширенное пространство между ворсинками плаценты на сроке 18 — 30 недель;
- резкое изменение активности движений ребенка: интенсивные шевеления в несколько мгновений становятся плавными, замедленными;
- приглушенное биение сердца ребенка и изменение активности сердечных сокращений (тахикардия сменяется брадикардией);
- слишком большой объем околоплодных вод;
- повышенное содержание сахара в крови у матери, больной сахарным диабетом беременных.
Утолщение плаценты при беременности: норма и патология
Для каждого периода беременности есть определенные нормы размеров плаценты, на которые всегда ориентируется врач при ведении беременности каждой своей пациентки. Однажды установленные нормальные показатели помогают специалистам подтверждать или опровергать диагноз гиперплазии. С этой информацией не помешает ознакомиться и будущим мамам, чтобы не волноваться понапрасну:
- 20 недель беременности — нормальная толщина детского места колеблется в пределах 20 мм;
- 25 недель — 25 мм;
- 33 недели — 33 мм;
- 37 недель — нормальное утолщение плаценты достигает своего предела и составляет 37 мм.
Если личные показатели у беременной такие же — переживать не о чем. При наличии отклонений нужно не паниковать, а собираться в стационар. Доверившись врачам, женщина повышает свои шансы на успешное рождение здорового ребенка.
Лечение утолщения плаценты у беременных
Врачебное вмешательство в патологический процесс разрастания детского места преследует две цели — добиться нормализации кровообращения в плаценте и устранить первопричину заболевания.
Будущей маме назначают курс лечения лекарственными препаратами, а также рекомендуют ей делать все, чтобы обеспечить максимально комфортное внутриутробное развитие малыша.
Примерный курс комплексной терапии гиперплазии выглядит так:
- Разнообразное здоровое питание.
- Постоянный отдых.
- Мероприятия по устранению фактора, который послужил толчком для утолщения плаценты.
- Эмбриональное переливание крови, если присутствует резус-конфликт.
- Прием железосодержащих препаратов в сочетании с аскорбиновой кислотой (Гемоферона, Актифферина, Феррокомплекса)
- Прием лекарств, которые помогают восстановить нормальное кровообращение в детском месте (Актовегина, Трентала, Дипиридамола).
- Прием поливитаминных комплексов, антикоагулянтов и эссенциальных фосфолипидов.
Зачастую лечение проходит успешно и самые страшные опасения взволнованной будущей мамы не подтверждаются. Однако если патология была обнаружена слишком поздно и до родов осталось немного времени, даже самое оперативное лечение не сможет предотвратить развитие осложнений при появлении малыша на свет.
Утолщение плаценты при беременности: как предотвратить осложнение патологии
Если УЗИ на 20 неделе беременности натолкнуло врача на мысли о гиперплазии детского места, панику будущей маме нужно отставить. Специалист непременно назначит ей соответствующее лечение, а также проинструктирует по поводу профилактических мероприятий, чтобы не допустить развития осложнений заболевания.
Чтобы поспособствовать своему скорейшему выздоровлению, от беременной не требуется ничего сверхъестественного. Достаточно:
- регулярно гулять подальше от мест оживленного автомобильного движения. В идеале нужно почаще выбираться в лес;
- не пить алкогольные напитки и навсегда позабыть о курении, если такая привычка имеется;
- питаться качественной полезной пищей;
- избегать мест большого скопления людей, чтобы не заболеть ОРВИ;
- следить за массой тела;
- регулярно принимать витамины;
- своевременно сдавать плановые анализы, чтобы не «проглядеть» анемию;
- не пропускать плановых посещений женской консультации.
Если детское место развивается неправильно и причина этого уже найдена, дело осталось за малым — врач составляет программу лечения с учетом срока беременности с целью улучшить метаболизм и помочь плоду расти в сложившихся условиях. Главное, не упустить ценного времени, тогда у малыша будут все шансы родиться здоровеньким даже при таком неблагоприятном диагнозе.
Источник: https://beremennuyu.ru/prichiny-utolshheniya-placenty-pri-beremennosti-lechenie-utolshheniya-placenty-pri-beremennosti-chem-grozit-utolshhenie-placenty
Толщина плаценты: нормы по неделям беременности и отклонения от них
Плацента («детское место») – это временный орган, с помощью которого осуществляется связь организмов матери и ребенка.
От правильного расположения и функционирования плаценты зависит полноценное развитие плода, поэтому ее состояние оценивается врачами на протяжении беременности.
Своевременно выявленные изменения можно медикаментозно скорректировать, благодаря чему беременность будет успешно развиваться.
Значение плаценты для развития плода
Формирование «детского места» начинается уже с первых дней беременности, когда оплодотворенная яйцеклетка прикрепляется к маточной стенке. Этот процесс завершается к 12-16 неделе беременности, и с этого момента плацента начинает полноценно функционировать. Она выполняет следующие функции:
- дыхательная – снабжение плода кислородом и выведение углекислого газа;
- трофическая – обеспечение ребенка необходимыми ему питательными веществами;
- эндокринная – гормональная поддержка беременности. Плацента сама продуцирует ряд жизненно важных гормонов, а также переносит к плоду гормоны матери;
- барьерная – защита ребенка от воздействия вредных веществ, но не от всех. Через нее способны проникать лекарства, алкоголь, никотин;
- иммунная защита – предотвращение иммунного конфликта между организмами матери и ребенка.
Правильно функционировать плацента может только в том случае, если в ее состоянии нет никаких отклонений. Периодически в течение беременности при помощи процедуры УЗИ контролируется расположение, структура и толщина.
На каком сроке отслеживают показатели?
Плацента визуализируется во время ультразвукового исследования уже на 11-13 неделе гестации, но отслеживать ее толщину начинают с 20 недели.
Во время УЗИ замеряют самый толстый участок органа, после чего полученный показатель сравнивается с принятой нормой для каждой недели беременности.
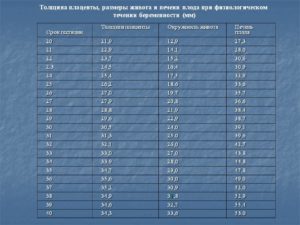
Таблица. Нормы толщины плаценты на разных неделях беременности
| Неделя беременности | Толщина плаценты, мм | Диапазон нормальных значений, мм |
| 20 | 21,96 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34,0 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,59 | 28,0-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
В норме толщина увеличивается до 36 недели беременности. Затем ее рост останавливается и к дате родов толщина органа незначительно уменьшается.
Если толщина на определенном сроке беременности выходит за границы установленных норм, это служит признаком ее неправильного функционирования. Такое состояние плаценты чревато гипоксией и задержкой внутриутробного развития плода, поэтому женщине необходима медикаментозная терапия.
Иногда значение толщины плаценты незначительно выходит за рамки допустимого, но на развитии плода это никак не отражается. В этом случае врачи занимают выжидательную тактику, отслеживая состояние плаценты и плода в динамике.
Толстая плацента
Гиперплазия (утолщение) плаценты диагностируется в том случае, когда ее толщина превышает верхнюю границу допустимой нормы.
Спровоцировать утолщение плаценты способны следующие факторы:
Утолщение плаценты – гораздо более серьезная патология, чем ее истончение. Толстая плацента быстрее стареет, что может привести к фетоплацентарной недостаточности.
При этом «детское место» перестает в полной мере выполнять свои функции.
Такое состояние опасно для ребенка: у него может начаться гипоксия (кислородное голодание), задержка внутриутробного развития. Если гиперплазия плаценты обусловлена венерическим заболеванием, то инфекция может внутриутробно передаться плоду. В особо тяжелых случаях вероятны преждевременные роды или антенатальная гибель плода.
Начальную стадию утолщения плаценты, которая еще не оказывает влияния на самочувствие ребенка, можно определить только с помощью УЗИ.
Более позднюю стадию гиперплазии, когда плод уже начинает страдать, можно заподозрить по изменившемуся характеру шевелений ребенка или по частоте сердцебиения на аппарате КТГ.
Эффективность лечения гиперплазии зависит от верной диагностики причины заболевания. Для определения фактора, спровоцировавшего утолщение «детского места», женщине нужно пройти комплекс диагностических процедур:
- обследование на TORCH-инфекции;
- общие анализы мочи и крови;
- гинекологический мазок на флору;
- исследование крови на антитела;
- КТГ и УЗИ с допплером.
Повлиять на толщину плаценты при помощи медикаментов нельзя, но можно улучшить маточно-плацентарный кровоток. Для этого будущей матери назначается курс лечения препаратами «Курантил» или «Актовегин».
Одновременно проводится лечение основного заболевания, ставшего причиной гиперплазии. В зависимости от диагноза женщине назначается курс антибиотиков, противовирусные средства, препараты для снижения уровня сахара в крови или повышения уровня гемоглобина.
В случае резус-конфликта эффективно только внутриутробное переливание крови; в тяжелых случаях беременность приходится прерывать.
Тонкая плацента
Если толщина «детского места» меньше, чем должна быть по норме, предполагают гипоплазию плаценты, то есть ее недоразвитие и ограниченную функциональность.
Тонкая плацента может быть физиологической особенностью женщин небольшого роста и хрупкого телосложения. В этом случае несоответствие размеров плаценты никак не отражается на развитии ребенка.
Но существуют и другие причины, по которым толщина не вписывается в нижние границы нормы:
- генетические отклонения у плода;
- инфекционные заболевания, перенесенные матерью в период беременности;
- поздний токсикоз;
- сопутствующие заболевания (атеросклероз, гипертония и некоторые другие);
- употребление матерью во время беременности алкоголя, табака или наркотиков.
Тонкая плацента не в состоянии обеспечить ребенку необходимое количество полезных веществ и кислорода. Это ведет к отставанию плода в развитии.
Если при наличии тонкой плаценты по УЗИ определяется малый вес и рост плода, врачи назначают дополнительные обследования – КТГ и допплер.
Они позволят оценить серьезность нарушений внутриутробного развития.
Гипоплазию плаценты можно скорректировать только в том случае, когда ее причиной послужило заболевание матери. Женщина помещается в стационар, где проводится лечение основного заболевания и корректируется внутриутробное развитие ребенка.
Пациентке назначаются лекарственные препараты, стабилизирующие кровоток в плаценте. Весь период лечения отслеживается сердцебиение ребенка и его активность.
В отдельных случаях, когда гипоплазия плаценты провоцирует серьезное ухудшение состояния ребенка, проводится экстренное родоразрешение. Но при современном уровне развития медицины такой итог – скорее исключение. При своевременном выявлении проблемы, грамотной медикаментозной поддержке и мониторинге состояния плода лечение гипоплазии проходит успешно.Несоответствие толщины плаценты сроку беременности невозможно определить и нивелировать самостоятельно. Поэтому беременной женщине не следует избегать посещения врачей и прохождения необходимых обследований.
Если в результате диагностики будет выявлено утолщение или истончение плаценты, не нужно преждевременно расстраиваться. Лечение этой патологии проводится только тогда, когда есть угроза полноценному развитию плода.
В этом случае женщине будет предложено пройти курс лечения в стационаре. Своевременно проведенная терапия позволит поддержать работу плаценты и негативное влияние на ребенка сведется к минимуму.
Источник: https://in-waiting.ru/tolshhina-platsentyi-po-nedelyam.html
Нормы и отклонения толщины плаценты

Толщина плаценты – важный диагностический критерий. Этот орган играет определяющую роль в процессах питания и защиты плода, поэтому во время беременности медики контролируют его состояние наряду с другими параметрами.
Слишком тонкая или толстая плацента может послужить основанием для проведения дополнительных исследований, поскольку значительные отклонения в любую сторону расцениваются как симптомы патологии.
Каковы нормы толщины плаценты, и на что могут указывать отклонения от этих норм?
Нормы
Формирование плаценты начинается с момента имплантации плодного яйца в полость матки. Полностью функциональной она становится к 16-18 неделе беременности, а максимальной толщины достигает к 34-36 неделе. Затем ее размеры прекращают увеличиваться и даже несколько снижаются.
Толщина плаценты определяется во время УЗИ. Для этого специалист выявляет видимый участок, где орган обладает наибольшим размером, а затем определяет его толщину. Хорошо рассмотреть плаценту на УЗИ можно уже с 7 недели, но в акушерской практике принято фиксировать и оценивать ее толщину после 20 недель, поскольку до этого срока отклонений в развитии органа практически не бывает.
Толщина плаценты: нормы по неделям
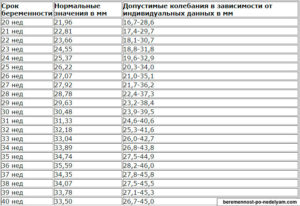
| Неделя беременности | Границы нормы, мм |
| 20 | 16,7-28,6 |
| 21 | 17,4-29,7 |
| 22 | 18,1-30,7 |
| 23 | 18,8-31,8 |
| 24 | 19,6-32,9 |
| 25 | 20,3-34,0 |
| 26 | 21,0-35,1 |
| 27 | 21,7-36,2 |
| 28 | 22,4-37,3 |
| 29 | 23,2-38,4 |
| 30 | 23,9-39,5 |
| 31 | 24,6-40,6 |
| 32 | 25,3-41,6 |
| 33 | 26,0-42,7 |
| 34 | 26,8-43,8 |
| 35 | 27,5-44,9 |
| 36 | 28,0-46,0 |
| 37 | 27,8-45,8 |
| 38 | 27,5-45,5 |
| 39 | 27,1-45,3 |
| 40 | 26,7-45,0 |
Важно понимать, что приведенные данные считаются только условным ориентиром, а судить о возможности каких-либо нарушений может только врач.
Нередко бывает, что отклонения от норм являются всего лишь одной из индивидуальных особенностей течения беременности. Первостепенное значение имеет не сама толщина плаценты, а показатели состояния ребенка.
Случается, что даже при наличии отклонений все параметры соответствуют нормам и не вызывают у врачей опасений.
Оценивать нормы толщины плаценты следует с учетом индивидуальных физиологических особенностей беременной. Так, у худеньких женщин небольшого роста плацента часто бывает несколько тоньше средних показателей, а у крупных, наоборот, толще. Тем не менее, значительные отклонения могут указывать на определенные риски и требуют пристального внимания медиков.
Отклонения
Когда плацента слишком тонкая, акушеры-гинекологи применяют термин «гипоплазия плаценты». Он означает, что орган недостаточно развит, а значит, не способен правильно, без сбоев обеспечивать питание малыша. Такое может наблюдаться при перенесенных в период беременности инфекциях, некоторых заболеваниях матери, влиянии определенных генетических факторов.
Если причина тонкости плаценты – заболевания женщины, то нарушение можно устранить путем их лечения. Когда это отклонение вызвано другими факторами, для поддержания функциональности плаценты назначают медикаментозную терапию препаратами, улучшающими маточно-плацентарный обмен. Она позволяет снизить риск негативных последствий для плода.
При крайнем истончении плаценты и ухудшении состояния ребенка на допустимых сроках беременности медики могут прибегнуть к экстренному кесареву сечению. Но такое случается очень редко, поскольку тщательное наблюдение за показателями плода и применение современных медикаментов позволяют избежать осложнений и стабилизировать условия течения беременности.Утолщение плаценты встречается чаще и считается более серьезной аномалией. К нему могут привести такие же факторы, как и в случае с истонченной плацентой, а также ряд других патологий:
- резус-конфликт;
- сахарный диабет;
- анемические состояния;
- поздний гестоз;
- курение, употребление алкоголя.
Распространенная причина утолщения плаценты – инфекционные заболевания. При этом для развития патологического утолщения не обязательно, чтобы будущая мама сама перенесла какую-либо инфекцию: достаточно просто быть носителем ее возбудителей, находящихся в неактивной форме.
Основная опасность при толстой плаценте заключается в том, что она слишком быстро стареет и теряет функциональность. В результате у плода может возникнуть дефицит питания и кислорода.
Последствия этого состояния бывают очень тяжелыми: задержка внутриутробного развития, преждевременные роды, низкий вес новорожденного, прерывание беременности.
Для предупреждения таких патологий назначают лекарства, которые активизируют обменные процессы в маточно-плацентарной системе.
Многие отклонения во время беременности следует рассматривать как часть общей картины. Это может сделать только врач, имеющий возможность их сопоставить и оценить все значимые факторы и условия. Не беспокойтесь из-за результатов обследований преждевременно и делайте то, что зависит лично от вас – заботьтесь о своем здоровье и ответственно относитесь к медицинским назначениям.
Источник: http://www.wjtoday.ru/tolshhina-placenty/
Какой должна быть толщина плаценты и насколько опасны отклонения от нормы
В период беременности плацента защищает ребенка от негативного воздействия вредных факторов, питает его необходимыми для нормального развития веществами, насыщает кислородом и участвует в процессе обмена веществ между материнским и детским организмами. Изменение толщины плаценты настораживает врачей. Колебание в любую из сторон может привести к плацентарной дисфункции, а это, в свою очередь, отрицательно сказывается на здоровье будущей мамы и ее малыша.
Как и когда измеряется
После 20-й недели беременности врач назначает пациентке плановое УЗИ, во время которого специалист будет наблюдать не только за ребенком, но и за состоянием плаценты. Врач УЗИ находит самый толстый ее участок и измеряет с точностью до миллиметра.
Как правило, на 34-ой неделе беременности толщина плаценты достигает своего максимума, а после 36-ой недели начинает незначительно уменьшаться.
Таблица нормы показателя по неделям
Для каждой недели существует своя норма толщины плаценты. Ниже приведена удобная и подробная таблица, пользуясь которой беременная сможет самостоятельно расшифровать заключение врача.
| Неделя беременности | Толщина плаценты, мм | Границы нормальных показателей |
| 20 | 21,96 | 16,7-28,6 |
| 21 | 22,81 | 17,4-29,7 |
| 22 | 23,66 | 18,1-30,7 |
| 23 | 24,52 | 18,8-31,8 |
| 24 | 25,37 | 19,6-32,9 |
| 25 | 26,22 | 20,3-34 |
| 26 | 27,07 | 21,0-35,1 |
| 27 | 27,92 | 21,7-36,2 |
| 28 | 28,78 | 22,4-37,3 |
| 29 | 29,63 | 23,2-38,4 |
| 30 | 30,48 | 23,9-39,5 |
| 31 | 31,33 | 24,6-40,6 |
| 32 | 32,18 | 25,3-41,6 |
| 33 | 33,04 | 26,0-42,7 |
| 34 | 33,89 | 26,8-43,8 |
| 35 | 34,74 | 27,5-44,9 |
| 36 | 35,59 | 28,0-46,0 |
| 37 | 34,35 | 27,8-45,8 |
| 38 | 34,07 | 27,5-45,5 |
| 39 | 33,78 | 27,1-45,3 |
| 40 | 33,5 | 26,7-45,0 |
Отметим, что приведенные в таблице показатели являются лишь ориентировочными. Так, у стройных женщин толщина плаценты может быть несколько меньше, нежели указано в нормативах по неделям, а у полных – несколько больше. Врач обязательно учитывает дополнительные факторы, прежде чем судить о наличии или отсутствии патологии.
Лечение при утолщенной плаценте
При подозрении на утолщение плаценты врачи в первую очередь подтверждают этот диагноз. После этого выясняют причину аномалии, а затем назначают курс лечения.
Процесс и длительность лечения зависят от того, что именно послужило причиной утолщения плаценты. Как правило, терапия включает в себя прием медикаментов, в том числе и антибиотиков, если речь идет об инфекции, и витаминно-минеральных комплексов.
Кроме того, беременной может потребоваться серьезная коррекция образа жизни.
Важно понимать, что главную роль в оценке течения беременности играет не толщина плаценты, а состояние здоровья ребенка. Если плод развивается нормально без каких-либо серьезных нарушений, лечение при отклонении толщины плаценты от нормы не потребуется. Решение о необходимости или ненужности дополнительного лечения принимается только врачом.
Источник: https://mezhdunami.net/dety/tolshhina-placenty.html
Толщина плаценты по неделям беременности в таблице: нормы и отклонения от них, причины и последствия утолщения и истончения детского места
Вынашивание ребёнка — продуманный до мельчайших подробностей процесс, но порой заложенная природой программа даёт сбои.
Для того чтобы знать, что всё идёт хорошо, плод развивается в нормальном темпе, врачи путём длительных наблюдений вывели нормы, которые дают возможность следить за течением беременности и вовремя обнаруживать патологии.
Плацента — очень важный орган, поэтому врачи наблюдают за её функционированием и состоянием, толщиной и степенью зрелости. А при появлении отклонений назначают лечение.
Роль плаценты в развитии плода
Плацента (или детское место) — особый орган, формирование и существование которого возможно только в период беременности. Она выполняет ряд важных функций:
- обеспечивает кислородное дыхание плода и поступление к нему всех необходимых веществ;
- выводит углекислый газ и продукты обмена веществ, сформированные в процессе жизнедеятельности и развития малыша;
- защищает ребёнка от проникновения из кровотока матери опасных веществ;
- вырабатывает гормоны, необходимые для нормального течения беременности и успешного становления грудного вскармливания после родов.
В некоторых странах плацента имеет не только физиологическое, но и мистическое значение. Так, в Индонезии она считается ангелом-хранителем ребёнка, после родов закапывается перед домом и почитается на протяжении всей жизни человека.
Поскольку значение состояния плаценты для течения беременности и развития плода играет первостепенную роль, то врачи следят за развитием этого органа, в обязательном порядке определяют место его прикрепления, толщину и степень зрелости.
Когда начинают отслеживать показатели толщины плаценты
Формирование детского места начинается с самого начала беременности, когда оплодотворённая яйцеклетка прикрепляется к стенке матки.
При этом сначала образуется так называемый хорион, который развивается и впоследствии становится плацентой.
Определить на УЗИ её можно уже с 11–13 недели, то есть при первом плановом ультразвуковом исследовании, но выполнять свои функции она начинает к середине второго триместра.
Толщина плаценты измеряется на УЗИ
Измерять толщину плаценты начинают с 20 недели беременности. Делать это раньше не имеет смысла, потому что полученные показатели не несут смысловой нагрузки. Во время УЗИ специалист определяет и фиксирует ширину самого большого значения детского места, а затем этот показатель сравнивается с разработанными и принятыми ранее нормами.
Таблица: нормальная толщина плаценты по неделям
| Неделя беременности | Нижняя и верхняя граница нормы, мм | Среднее значение, мм |
| 20 | 16,7–28,6 | 21,96 |
| 21 | 17,4–29,7 | 22,81 |
| 22 | 18,1–30,7 | 23,66 |
| 23 | 18,8–31,8 | 24,52 |
| 24 | 19,6–32,9 | 25,37 |
| 25 | 20,3–34,0 | 26,22 |
| 26 | 21,0–35,1 | 27,07 |
| 27 | 21,7–36,2 | 27,92 |
| 28 | 22,4–37,3 | 28,78 |
| 29 | 23,2–38,4 | 29,63 |
| 30 | 23,9–39,5 | 30,48 |
| 31 | 24,6–40,6 | 31,33 |
| 32 | 25,3–41,6 | 32,18 |
| 33 | 26,0–42,7 | 33,04 |
| 34 | 26,8–43,8 | 33,89 |
| 35 | 27,5–44,9 | 34,74 |
| 36 | 28,2–46,0 | 35,59 |
| 37 | 27,8–45,8 | 34,35 |
| 38 | 27,5–45,5 | 34,07 |
| 39 | 27,1–45,3 | 33,78 |
| 40 | 26,7–45,0 | 33,50 |
Отклонения толщины плаценты от нормы: причины, последствия и тактика лечения
Не всегда беременность протекает гладко, в некоторых случаях развитие плаценты не соответствует нормальным показателям. Если толщина детского места меньше нормы, но говорят о гипоплазии, в противном случае имеет место гиперплазия.
Утолщение плаценты или гиперплазия
Диагноз гиперплазия ставится тогда, когда ширина плаценты в самом толстом её месте превышает верхнюю границу нормы, причём чем больше отклонение, тем опаснее ситуация. Развивается такая патология по разным причинам:
- инфекции, передающиеся половым путём (хламидиоз, сифилис, гонорея и другие);
- сахарный диабет;
- вирусные инфекции, в том числе, ОРВИ;
- резус-конфликт;
- пороки развития плода;
- анемия;
- гестоз;
- беременность близнецами.
Беременность близнецами — это та ситуация, когда гиперплазия является вариантом нормы. Чтобы обеспечить сразу два плода кислородом и всеми необходимыми для них веществами, детское место становится больше, увеличивается объём плацентарной ткани.
При беременности однояйцовыми близнецами формируется только одна плацента, которая обеспечивает поступление к ним всех необходимых веществ и кислорода, поэтому увеличение её размеров считается вариантом нормы
Гиперплазия — это ответ организма на влияние внешних факторов, попытка защитить беременность.
При недостаточном снабжении ребёнка кислородом, отмирании капилляров происходит усиленное разрастание сети кровеносных сосудов для того, чтобы предотвратить кислородное голодание плода.
Поэтому в современное медицине толстая плацента — это не самостоятельный диагноз, а следствие какой-то другой патологии.Обнаруживается гиперплазия во время УЗИ. При этом чаще всего никаких сопутствующих симптомов не наблюдается. Медики считают патологию опасной для плода тогда, когда помимо утолщения детского места есть основание говорить о нарушении его функций. Если плацента не выполняет свою роль в полной мере, высока вероятность последствий как для малыша, так и его матери:
- ребёнок не получает необходимого ему количества кислорода, что сказывается на всех его органах и системах, в тяжёлых случаях не исключена гибель плода;
- возможно начало преждевременных родов или возникновение необходимости в кесаревом сечении;
- слабость родовой деятельности из-за нарушения гормональной функции детского места может привести к осложнённым родам, родовым травмам;
- в послеродовом периоде повышается риск кровотечений у матери, есть вероятность проблем с грудным вскармливанием.
Будущей маме нужно обращать внимание на шевеления плода: при недостатке кислорода двигательная активность малыша увеличивается. Опасный сигнал — уменьшение количества шевелений. При появлении тревожных признаков нужно как можно скорее обратиться к врачу.
Выявление гиперплазии требует обязательного медицинского наблюдения за женщиной. Прежде всего необходимо установить причину патологии и уже от этого будет зависеть тактика лечения.
Проводится комплексное обследование состояния здоровья матери, назначается кардиотокография и доплерометрия для определения частоты сердцебиения ребёнка и установления отклонений в плацентарном кровообращении.
Даже если функционирование детского места не нарушено, врачи часто назначают препараты, улучшающие кровообращение в плаценте (например, Актовегин, Курантил). Лечение может проводиться как в стационаре, так и дома.
Гипоплазия имеет место тогда, когда толщина плаценты не соответствует норме, а находится за пределами её нижней границы. При этом у плода наблюдаются кислородное голодание, замедлен ритм сердцебиения и плацентарный кровоток. Всё это приводит к отставанию в развитии, преждевременным родам и даже внутриутробной гибели малыша, поэтому обязательно требуется медицинское вмешательство.
Отставание толщины плаценты от нормальных показателей может быть вызвано разными причинами:
- пороки развития плода;
Если причина гипоплазии кроется в генетических отклонениях, то в таком случае медики говорят о первичной форме патологии. Она не поддаётся медицинскому лечению. Во всех остальных случаях гипоплазия считается вторичной, то есть вызванной сопутствующим заболеванием, и корректируется лекарственными препаратами.
- высокое давление;
- атеросклероз;
- гестоз;
- бактериальные и вирусные инфекции;
- употребление алкоголя, наркотиков, курение.
Тонкая плацента как вариант нормы может быть только у миниатюрных женщин, во всех остальных случаях это признак патологии.
Гипоплазия обнаруживается только на УЗИ. Женщин с таким диагнозом госпитализируют, назначают препараты для улучшения тока крови в плаценте, предотвращения образования тромбов, влияющие на свёртываемость крови, витамины и другие в зависимости от причин патологии.
Гипоплазия плаценты требует постоянного медицинского контроля за состоянием женщины и ребёнка, поэтому беременную госпитализируют
Что такое зрелость плаценты
Помимо толщины, есть такое понятие, как зрелость плаценты. Дело в том, что этот орган живёт всего 9 месяцев, за которые проходит все этапы развития: от образования до старения, а затем отторжения сразу после родов.
По мере прохождения своего жизненного цикла, детское место изменяет свою структуру и внешний вид.
Так, если вначале оно однородное, ровное и гладкое, то по мере созревания (или старения) становится волнистым, в нём появляются включения солей кальция и уплотнения, образовавшиеся в результате отмирания кровеносных сосудов. Этот процесс не является патологическим, он неизбежен для любой беременности.
Степени зрелости и их описание
Выделяют 4 степени созревания плаценты:
- нулевую, которая в норме наблюдается до 30 недели гестации — детское место имеет однородную структуру, его поверхность гладкая и ровная, уплотнения и отложения солей кальция отсутствуют;
- первую, которая соответствует 27–36 неделе гестации — структура перестала быть однородной, имеют место уплотнения и соли кальция, но их немного, поверхность плаценты стала волнистой;
- вторую, которая соответствует 34–39 неделе гестации — уплотнений и включений солей кальция обнаруживается всё больше, поверхность становится более волнистой;
- третью, которая наблюдается после 36 недели гестации — соли кальция и уплотнения в структуре плаценты обнаруживаются в большом количестве, возможно появление кист, детское место приобретает дольчатую структуру.
Помимо описанных четырёх степеней зрелости, в некоторых источниках можно встретить и промежуточные этапы созревания плаценты: 0-I, I-II, II-III. Выделение таких переходных периодов связано с присутствием признаков, характерных как для одной, так и другой степени старения. Связано это с тем, что изменения в детском месте происходят постепенно, начиная с краёв и продвигаясь к середине.
Выделяют 4 степени зрелости плаценты: нулевую, первую, вторую и третью
Чем опасно преждевременное и позднее созревание детского места
Хотя старение плаценты — процесс естественный, он должен проходить в положенный для него срок. При несоответствии нормам говорят о преждевременном/позднем созревании детского места.
Отклонение как в одну, так и в другую сторону — признак патологии, но судить о том, опасна ли ситуация, следует не только по степени старения, но и по функционированию, поэтому обязательно проводят доплерометрию сосудов фетоплацентарного комплекса, которая позволяет оценить, достаточно ли кислорода поступает к плоду.
Если показатель исследования в норме, бить тревогу нет смыла, гинеколог может лишь порекомендовать повторное УЗИ через некоторое время.Когда плацента не выполняет своих функций должным образом, ребёнок не получает достаточного количества кислорода, не выводятся в полной мере продукты жизнедеятельности, поэтому происходит интоксикация как плода, так и самого хориона, что только усугубляет ситуацию. В этом случае требуется лечение, а при угрозе для жизни и здоровья плода прибегают к преждевременному родоразрешению.
Опыт мам, столкнувшихся проблемами развития плаценты
Отклонения от нормальных значений толщины плаценты, её преждевременное или запоздалое созревание — это не повод впадать в панику.
Если на УЗИ у вас обнаружили гипер- или гипоплазию, несоответствие степени созревания детского места срокам гестации, необходимо проконсультироваться с гинекологом, который ведёт беременность и следовать его советам.
Пренебрегать здравым смыслом в такой ситуации нельзя, ведь возможны серьёзные последствия как для ребёнка, так и будущей мамы. Но в большинстве случаев женщины с подобными проблемами становятся счастливыми матерями.
Источник: https://medvoice.ru/tolshhina-platsentyi-po-nedelyam/


