Индукция овуляции
Мониторинг индукции овуляции — Humanitas

Достижение положительного результата зависит от полученной реакции яичников (количество фолликулов, уровень эстрогенов) и возможности получения подходящего количества (не менее 3 — 4) ооцитов.
Для того, чтобы стимулировать производство большего количества фолликулов (и, следовательно, большего количества яйцеклеток) назначают терапию с помощью подкожных инъекций (или иногда внутримышечных) гонадотропинов (для индукции нескольких овуляций), для того, чтобы вызвать одновременное созревание нескольких фолликулов (так как физиологически каждый месяц 15/20 только один из яичников готовится к достижению зрелости).
В некоторых случаях назначают предварительную терапию с аналогичным препаратом GnRH и / или стимуляцию прогестагеном (таблетки), чтобы предотвратить вредное влияние гормональной реакции на яичники (спонтанный LH пик), в то время как в других случаях эта терапия назначается при взаимодействии с антагонистом гонадотропина GnRH.
Примерно через 5 — 6 дней после начала стимулирующей терапии начинается периодический контроль уровня гормонов и количества и диаметра фолликулов для контроля за реакцией яичников и подбора наиболее подходящего времени для оплодотворения яйцеклетки (пикап ооцита).
Реакция на стимуляцию и контроль за терапией имеют решающее значение для успеха цикла лечения.
Прием таблеток (эстроген — прогестагена) во многих случаях рекомендуется при подготовке индукционной терапии, так как они позволяют синхронизировать период начала цикла, обеспечивают плавную реакцию яичников, а также уменьшают или устраняют любые побочные эффекты лекарственных средств на основе аналогов GnRH.Индукция многократной овуляции используется на основе опыта, накопленного в научном мире, некоторые из схем, которых могут быть сведены в две основные категории:
- Первый протокол предусматривает подавление преждевременной реакции слизистой до начала индукционной терапии
- Второй протокол не предусматривает этого шага, и терапия начинается с 1 – 2-го дня менструального спонтанного цикла или синхронизируется с приемом эстроген -прогестагена.
Побочные эффекты
Побочные эффекты, как правило, бывают мягкими и кратковременными: это может проявляться легкой задержкой жидкости в организме и увеличению массы тела, не отличаясь от того, что происходит на ранних стадиях беременности.
Наиболее серьезные риски в значительной степени сосредоточены в синдроме гиперстимуляции яичников.
Это явление, изредка встречающееся у женщин, не подлежит вспомогательной репродукционной терапии, оно включает в себя дискретное увеличение объема яичников, с образованием жидкости в брюшной полости и, иногда, появлению основных субъективных симптомов (боль, тяжесть, затруднение дыхания, снижение диуреза). В редких случаях синдром гиперстимуляции яичников может быть очень серьезным, поэтому прилагаются все усилия, чтобы предотвратить его появление.
Не были охарактеризованы осложнения в результате стимуляции яичников, происходящие с течением времени, и связанные с увеличением риска возникновения заболеваний, или которые могут повлиять на характер ранее существовавших обстоятельств, столь отличных от тех, которым обычно подвергается беременная женщина.
Реакция индукции на многократный рост фолликулов также может отсутствовать. Вполне возможно, что индукционная терапия не приводит к росту достаточного количества фолликулов, или проводимый мониторинг гормонального уровня полагает, что ооциты достигают своей зрелости. В этом случае в 15% начатых циклов может возникнуть необходимость прекращения лечения.
Препараты, используемые в индукции овуляции
Медикаменты, необходимые на данной фазе программы, выбираются в зависимости от конкретных условий и потребностей цикла пары. Это важно для команды Центра Репродуктивной медицины Humanitas, которая делится с парой всей необходимой информацией об их применении, объясняя главным образом принципы действия рекомендуемых лекарств.
Наличие лекарственной терапии для фертильности постоянно обновляется коллективом клиники Humanitas, обеспечивая внедрение новых лекарственных средств в соответствии с совместным просмотром соответствующей медицинской литературы и участием в клинических протоколах исследований.
Препараты, используемые для подавления спонтанного пика ЛГ и синхронизации цикла
Стимулирование реакции яичников имеет решающее значение для повышения шансов на беременность. С этой целью, крайне важно, предотвратить и избежать гормональных помех, которые могут помешать успешному завершению процедуры.
Введение аналогов GnRH, гонадотропин — рилизинг гормона, а в последнее время антагонистов GnRH, представляет собой очень важный элемент в способности уменьшить частоту спонтанных спаек Lh, лютеинизирующего гормона, который играет разные функции, но он должен регулироваться в индукции овуляционной терапии, чтобы позволить регулярному и синхронизированному созреванию нескольких яйцеклеток одновременно.
Аналоги GnRH могут приниматься с препаратами замедленного всасывания (у пациентки с нормальной реакцией яичников) или ежедневно использоваться в процедурах, которые обеспечивают подавление гипофиза перед началом стимуляции.
В последнее время этот тип препаратов можно назначать в сочетании с эстроген — прогестагеном (таблетки), поскольку они позволяют сократить период приема, степень гипофизарного подавления и симптомов, связанных с ним, а также сохранить первоначальный стимулирующий эффект, с целью использования более низких доз без потери их эффективности.У пациенток ранее с неадекватной или заниженной реакцией, или подозрением на эти условия, аналоги GnRH могут быть использованы в сочетании с гонадотропинами для увеличения в первые дни реакция яичников с помощью синергетического эффекта двух молекул (вспышка).
Антагонисты GnRH могут быть предложены женщине, у которой предполагается заниженная реакция или, наоборот, излишне назначенная терапия. Это связано с эстроген — прогестагенами для синхронизации цикла, а также в целом для сокращения периода индукции овуляции.
Для пациентки с «нормальной» реакцией яичников существует выбор между агонистами и антагонистами с частичным совпадением протоколов. С точки зрения вероятности успеха она до сих пор является предметом размышлений и изучения.
Препараты, используемые для индукции овуляции
Гонадотропины (ФСГ и ЛГ) стали революцией в терапевтической возможности индукции овуляции у пациенток, а также в качестве терапии для стимуляции овуляции во вспомогательных репродуктивных процедурах. Сегодня, благодаря введению молекул, полученных из рекомбинантной ДНК-технологии, мы имеем наиболее безопасные и эффективные лекарства.
Среди преимуществ, благодаря новым рекомбинантным молекулам, стало возможным появление большой однородности препаратов, большая клиническая эффективность и способность использовать более низкие дозы препарата при беременности, принимая во внимание основной принцип предосторожности, которым мы руководствовались по отношению к этой категории молекул. Дозировки определяются на основании оценки овариального резерва (подсчет антральных фолликулов и гормона Antimulleriano), реакции на предыдущие стимуляции, индекс возраста и массы тела пациентки (ИМТ).
Ежедневные дозы в диапазоне от 75 до 100 МЕ назначаются молодым пациенткам с отличным овариальным резервом, нормальным весом и поликистозной растяжкой.
Максимальная суточная доза — 450 МЕ, это предел, который, как правило, не превышается даже у пациенток с нарушением функции резерва яичников, так как это считается неэффективным.
Эхографический и гормональный мониторинг необходим для определения реакции и уменьшения, насколько это возможно, количества вводимых гонадотропинов и риска гиперстимуляции яичников.
Недавнее использование специальных ручек для самостоятельного введения гонадотропинов сделало его упрощенным, уменьшая побочные эффекты для пациентки.
Исходя из нашего опыта, можно констатировать, что существует прямая связь между числом ооцитов и вероятностью успеха (будущих рожденных детей), даже без учета беременностей из криоконсервации, которая приводит к снижению негативного влияния возраста.
По этой причине мы хотим, в случае неблагоприятности схем средней или минимальной стимуляции, главным образом предлагать пациенткам из северных европейских стран, где их средний возраст значительно ниже наших женщин, когда тот же процент беременностей сохраняется только благодаря возрастанию количества индукций.
Источник: https://www.humanitashospitals.ru/lecheniye/monitoring-induktsii-ovulyatsii/
Стимуляция овуляции: схемы проведения, препараты, осложнения
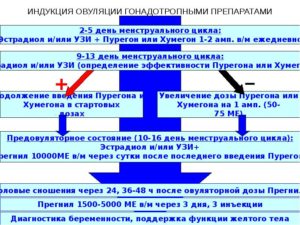
Причины бесплодия у женщин бывают разные. Одной из них является ановуляция – отсутствие овуляторного периода. Существует несколько методик лечения этой проблемы, в основе которых лежит стимуляция процесса овуляции.
Но их выбор зависит от причин, приведших к проблеме, и степени ановуляции. Иногда можно справиться самостоятельно, с применением средств народной медицины, в других же ситуациях необходимо медикаментозное лечение.
Рассмотрим разные методики и принципы их действия.
Как вызвать овуляцию – основные этапы
Отсутствие овуляторного процесса может быть по разным причинам. Чаще это происходит при синдроме поликистозных яичников. Но существуют и другие причины, этиологию которых специалисты продолжают изучать. Не все эти проблемы лечатся при помощи стимуляции, и не всегда можно справиться с патологией в домашних условиях.
Схема стимуляции овуляции назначается врачом в соответствии с выявленной проблемой. Поэтому на первом этапе проводиться полное обследование женщины и выявление отсутствия факторов бесплодия, которые невозможно вылечить стимуляцией (мужское бесплодие, отсутствие маточных труб и прочее). А также определяется уровень патологии, и обговариваются способы лечения.
Стимуляция овуляции народными средствами проводится тоже под наблюдением врача, если причину можно устранить таким методом. Но чаще используют медикаментозное лечение. В зависимости от назначенного препарата, его прием начинается с 2-го или 9-го дня менструального цикла, а заканчивается через 10–14 дней. Продолжительность приема определит наблюдающий специалист.
В это время каждые 2–3 дня проводится контрольное УЗИ. После достижения фолликулами зрелого возраста (20–25 мм), при помощи препарата ХГЧ производится запуск овуляторного процесса. Это делается, чтобы избежать образования фолликулярных кист. Если пациентке назначено ЭКО, укол ХГЧ не делают, а извлекают созревшие яйцеклетки.При нормальном течении овуляторного процесса врач рекомендует ежедневный половой акт для зачатия или инсеминацию. После выхода яйцеклетки назначают препараты Прогестерона или Утрожестана, что способствует образованию желтого тела.
При неудачном процессе, повторяющемся три курса подряд, пересматривают методику лечения.
Подготовка к стимуляции овуляции
Перед стимуляцией овуляции следует пройти полную диагностику для выявления причин отсутствия или нарушения овуляторного процесса. Врач проводит беседу с парой и назначает обследование как женщине, так и ее партнеру. Если выявится мужское бесплодие, индукция тут не поможет. В случае непроходимости маточных труб сначала назначают лапароскопию, и только потом проводят стимулирование.
Если возможно восстановление овуляции другими методами, то сначала проводят лечение. А если оно не привело к положительным результатам, тогда делают эту процедуру.
Обследование перед стимуляцией проводится следующее:
- анализ крови на ВИЧ и Сифилис;
- выявление гепатита группы В и С;
- ультразвуковое исследование молочных желез;
- мазок на онкологические заболевания;
- уровень антимюллеровского гормона (АМГ);
- посев на наличие грибковых и бактериальных инфекций – хламидии, микоплазмы, трихомонады, уреаплазмы и прочее.
Важным условием является подтверждение способности пациентки к вынашиванию плода.
Если никаких противопоказаний к проведению процедуры не выявлено, подбирают схему стимуляции и назначают прием гормональных препаратов, ускоряющих созревание и выход яйцеклеток.
Что такое индукция овуляции
Индукцией овуляции называют стимулирование искусственным методом процесса созревания яйцеклетки. Проводиться она медицинскими препаратами, которые ускоряют рост женских клеток. Весь процесс контролируется УЗИ, чтобы избежать негативных факторов.
При индукции овуляции может развиваться одна яйцеклетка или несколько одновременно, что еще называют – стимуляция суперовуляции. Ее проводят обычно при экстракорпоральном оплодотворении или инсеминации.
Происходит стимуляция овуляции при поликистозных яичниках либо при нарушении овуляторного процесса, который носит повторяющийся характер – хроническая ановуляция.
Если женщина на протяжении 10–12 месяцев при регулярном незащищенном половом акте не может забеременеть – это уже повод обратиться к врачу для обследования. В этом случае ей, возможно, назначат индукцию овуляции, если не будет других серьезных патологий, мешающих зачатию.
Медикаментозная стимуляция
После исключения возможных противопоказаний к стимуляции назначают медикаментозное лечение. Программу подбирают в соответствии с причиной бесплодия, индексом массы тела и возрастом женщины. На выбор лекарства также влияет будущее применение яйцеклеток – ЭКО, ИКСИ либо естественный метод оплодотворения.
Существуют разные препараты для стимуляции овуляции, которые применяются в соответствии с определенными показаниями. Но нельзя гарантировать, что после первой же процедуры удастся забеременеть. Как правило, первая удачная попытка бывает только у 15% женщин. Далее перечислены препараты, которые наиболее часто применяются при стимулировании овуляторного процесса.
Клостилбегит «кломифена цитрат»
Наиболее эффективное медикаментозное средство, помогающее простимулировать овуляцию, – Клостилбегит, активным веществом которого служит кломифена цитрат. Выпускается он в форме таблеток, каждая из которых по 50 мг.
Препарат активизирует лютеинизирующий и фолликулостимулирующий гормоны, увеличивающие скорость созревания ооцита.
При первичном лечении применяется схема, при которой препарат начинают принимать со 2-го или с 5-го дня цикла по 1 таблетке ежедневно. Прием длится 5 дней. При повторном курсе объем препарата увеличивается вдвое (до 100 мг в сутки).
Прием этого средства имеет свои противопоказания:
- Толщина эндометрия не должна быть меньше 8 мм, иначе плод не сможет имплантироваться в матку.
- Запрещено принимать препарат дольше назначенного врачом срока, чтобы не произошло яичниковое истощение.
- Нельзя проводить лечение Клостилбегитом больше 6-и раз, иначе это может спровоцировать ранний климакс. Обычно после третьей неудачной попытки нет смысла продолжать лечение этим средством.
Летрозол (фемара)
Если прием Клостилбегита по каким-либо причинам невозможен, заменой ему служит Летрозол. Таблетки применяются с 3-го дня цикла по 1 капсуле в течение 5-и дней. Дозировка назначается врачом, и составляет примерно 2,5–5 мг в сутки.
Действие этого средства по сравнению с предыдущим не такое глубокое и менее длительное. Применяя Летрозол для стимуляции овуляции, можно увеличить толщину слизистой оболочки матки.
Положительным эффектом является повышение чувствительности организма женщины к фолликулостимулирующему гормону, что позволяет в 3 раза уменьшить дозу при искусственном введении этого гормона.
Побочных реакций на препарат практически не наблюдается.Кроме этого средства могут назначить препарат под названием «Фемара». Это практически тот же Летрозол с концентрацией 2,5 мг в таблетке и добавлением вспомогательных веществ.
Гонадотропины
Стимуляция овуляции гонадотропинами производится в случае невосприимчивости организмом клофимен цитрата или наличии противопоказаний к его применению. Эта группа препаратов относится ко второй линии индукции. Для лечения применяют Меногон, Пурегон, Гонал и другие фолликулостимулирующие средства, выпускаемые для внутримышечного введения.
Гонадотропные гормоны, согласно рекомендациям Минздрав РФ, могут вводиться по двум методикам:
- В режиме повышения дозы. Начинается лечение с приема 37,5–50 МЕ. Если по истечении 7 дней созревание не происходит, дозировку увеличивают на 40–100%. Чаще эту схему применяют при лечении синдрома поликистозных яичников, чтобы избежать осложнений.
- В режиме понижения. Если у пациентки понижен уровень АМГ, ей назначают повышенные стартовые дозы препарата, составляющие 100–150 МЕ. Однако этот метод используется редко, и требует ограничения длительности курса.
ХГЧ
Хорионический гонадотропин назначается для завершающей стадии овуляторного процесса, чтобы помочь яйцеклетке высвободится из фолликула.
Процедура применения препарата едино разовая, и производится после завершения приема одного из вышеперечисленных средств. Укол делается внутримышечно, дозировка составляет 5 000–10 000 МЕ.
Но перед введением ХГЧ необходимо удостовериться, что один из фолликулов достиг зрелости, а толщина эндометрия составляет не меньше 8 мм.
Уровень роста ХГЧ в крови способствует не только разрушению фолликула, но и трансформации его в желтое тело. Вторым положительным качеством гормона является подготовка матки для принятия оплодотворенной яйцеклетки и имплантации эмбриона, а также в развитии плаценты.
Дидрогестерон (Дюфастон)
Препарат дидрогестерона, стимулирующий овуляцию, выпускается в форме таблеток, и называется Дюфастон.
Применение препарата имеет двойственное значение: передозировка приводит к подавлению процесса созревания фолликулов, но умеренный прием способствует прогестагенному воздействию на эндометрий.
Назначают Дюфастон для поддержки лютеиновой фазы в дозировке по 10–20 мг (1–2 таблетки) два раза в сутки. Длительность курса составляет 18 дней, затем проводят ультразвуковую диагностику для подтверждения беременности.
Овариамин
Препарат Овариамин относится к БАДам, поэтому исследований о его результативности не проводилось. Но некоторые специалисты могут его назначать, поскольку его действие основано на приеме вытяжки из яичников крупного рогатого скота, что, по мнению некоторых, дает положительные результаты в лечении бесплодия. Это объясняется наличием в препарате цитамина, влияющего на работу яичников.
В инструкции указано, что навредить Овариамин не может, но есть все же противопоказания:
- эндометриоз;
- миома матки;
- нарушения работы эндометрия;
- гиперпластические процессы в молочных железах.
Менопур
Лечение Менопуром основано на введение в организм гонадотропина. Созревание яйцеклеток происходит в искусственно созданном гормональном фоне.
Препарат можно применять лишь при наличии в яичниках неповрежденных яйцеклеток.
Перед приемом средство, состоящее из основного вещества и растворителя, смешивают, и вводят внутримышечно. Каждый раз нужно готовить новый раствор.
Стимуляция гоналом
Препарат «Гонал-Ф» – очень мощный стимулятор овуляторного процесса, который применяется только в том случае, если другие средства не привели к положительному результату.
Выпускается гормональное средство в двух видах – в виде порошка для инъекций и специального шприца-ручки. Флаконы с порошком могут быть в 2-х дозировках – 5,5 или 11 мкг. А ручки с уже готовым раствором имеют три дозировки – 22, 33 и 66 мкг.
Изобретения препарата в виде шприца-ручки имеет несколько преимуществ:
- Не требуется приготовление раствора перед применением.
- Не нужно высчитывать дозу самостоятельно.
- Удобно делать инъекции самостоятельно.
- За счет тонкой иглы укол безболезненный.
Гонал-Ф имеет ряд негативных последствий, к которым относят:
- синдром ПМС;
- образование тромбов;
- аллергию;
- увеличение яичников;
- внематочная беременность;
- разрыв кист.
Источник: https://ovulyacion.ru/stimulyatsiya-ovulyatsii
Индукция овуляции или Стимуляция овуляции

Индукция овуляции, стимуляция овуляции — это программа, проводимая с помощью медицинских препаратов, нацеленная на создание гормональных условий, способствующих созреванию яйцеклетки (овуляции) и повышающая вероятность наступления беременности. Если взять к рассмотрению все аспекты женского здоровья, одним из первых может нарушаться процесс овуляции и созревания фолликула.
Овуляцией в медицине называют процесс, когда из яичника выходит созревшая яйцеклетка. Это происходит в результате создания определенных гормональных условий. В течение каждого менструального цикла наступает момент, когда уровень выработки гормона эстрадиола увеличивается.
Под действием этого слизистая оболочки матки, эндометрий, растёт. Высокий уровень эстрадиола от растущего фолликула вызывает резкое увеличение уровеня лютеинизирующего гормона (ЛГ). Именно пик ЛГ становится причиной овуляции.
Это время является наиболее благоприятным периодом для зачатия.
Показания к проведению курса лечения
Существует множество факторов, влияющих на процесс овуляции в женском организме. Правильно проходящий менструальный цикл — один из первых признаков женского здоровья во всех сферах. Баланс гормонов и их взаимодополняющее влияние реализуют уникальный по своей сложности механизм смены фаз женского цикла.
В норме женский цикл составляет 28-32 дня, хотя могут быть индивидуальные колебания.
В случае если женский цикл длится дольше или меньше указанного промежутка времени, стоит уточнить, является ли это индивидуальной особенностью или же признаком возможного нарушения гормонального фона и процесса овуляции.
Если в течение одного года 1-2 цикла были ановуляторными, это считается нормой. Если же таковых больше, плюс отмечаются задержки цикла до 40-60 дней, очень вероятно, что могут быть трудности с овуляцией и планируемой беременностью.
Ввиду того, что медицинские препараты, стимулирующие процесс овуляции, имеют ряд побочных эффектов, лечение назначают строго по определенным показаниям:
- При многократно встречающихся ановуляторных циклах (синдром поликистозных яичников)
- При подготовке к экстракорпоральному оплодотворению с целью получения нескольких яйцеклеток.
- Для проведения внутриматочной инсеминации.
По данным разных источников распространенность синдрома поликистозных яичников (СПКЯ) колеблется от 5 до 10% и, безусловно, эта цифра в разы больше среди женщин, испытывающих трудности в планировании беременности. Основой синдрома является отсутствие овуляции или крайне редкие овуляции.
Это и становится причиной проблем с зачатием. Нужно так же отметить, что сам по себе синдром поликистозных яичников в молодом возрасте, может являться предвестником риска развития сахарного диабета и сердечно-сосудистых заболеваний в более зрелом периоде.
Впрочем, многих серьезных состояний удается избежать, соблюдая ряд рекомендаций.
Методы определения наличия овуляции
Есть ряд простых «домашних» вариантов проверки, происходит ли овуляция,— это измерение базальной температуры, а также применение аптечных тестов, с помощью которых определяется уровень ЛГ в моче.
При регулярном 28-дневном менструальном цикле тестом рекомендуется воспользоваться в период с 12 по 15-й день после начала менструации, то есть за 2-3 дня до предполагаемого появления овуляции.
При нерегулярном цикле тестирование проводят с 11 по 20-й день цикла.
Стоит отметить, что при общей доступности, методы отличаются существенной погрешностью и необходимостью крайне тщательного выполнения условий оценки результатов.
Наиболее информативным в плане оценки всех нюансов станет посещение репродуктолога. Ультразвуковое исследование позволяет оценить рост фолликулов, потенциально способных к овуляции, и толщину эндометрия. В совокупности с результатами гормонального исследования по данным УЗИ можно получить рекомендации по планированию и необходимой коррекции цикла в режиме реального времени.При установлении отсутствия овуляции (ановуляции) могут быть даны рекомендации по дообследованию — исследованию гормонального профиля с целью исключения заболеваний эндокринной системы. Также для выбора оптимального варианта коррекции нарушений целесообразно уточнить параметры спермограммы супруга и проходимость маточных труб.
Способы стимуляции овуляции (индукции)
Принципиально существует два рода препаратов, применяемых с целью стимуляции овуляции:
- Кломифена цитрат (клостилбегит) — таблетированный препарат, воздействующий на рецепторы женских гормонов, эстрогенов. Вызывает рост «своего» фолликулостимулирующего гормона и опосредованный им рост фолликулов.
Препарат отличается удобством приема и хорошей переносимостью. Имеется ряд существенных недостатков препарата, одним из них является негативное влияние, связанное с блокировкой рецепторов эстрогенов в самом эндометрии. Зачастую толщина эндометрия не соответствует требуемой на момент овуляции, что может сказываться на имплантации эмбриона и наступлении беременности.
Принципиальный недостаток у препаратов этого рода лишь один — инъекционный путь введения. То есть, для того чтобы обеспечить запрограмированный рост фолликула, необходимо ежедневно проводить уколы. Стоит отметить, что благодаря современным системам шприц-ручек, неудобства в применении таковых минимальны. Обычно негативные ожидания до начала уколов не соответствуют реальному опыту.
Процедура проведения
Для проведения индукции овуляции необходимо прийти на прием на 2-3-й день менструального цикла с целью оценки состояния яичников и возможных проблем с эндометрием. Если все в порядке, с учетом результатов гормонального исследования, врач выбирает препарат и дозу для стимуляции овуляции.
Следующий осмотр назначается через 4-5 дней. В зависимости от имеющейся динамики по УЗИ, происходит коррекция дозы препарата и назначается следующий визит, обычно через 2-3 дня.
Когда по данным УЗИ определен фолликул, способный к овуляции, даются рекомендации по времени, максимально подходящем для зачатия.
Следующий визит назначается после произошедшей овуляции для оценки гормонального фона, создаваемого «желтым телом», образующимся на месте овулировавшего фолликула.
Пациентки получают рекомендации по коррекции этого фона. В ряде случаев назначается анализ крови на свертываемость (гемостазиограмма, коагулограмма). Это целесообразно при наличии мутаций свертывающей системы крови.
В зависимости от результатов проводится коррекция.
Индукция овуляции методом приема цитрата кломифена проводится в течение 4-6 месяцев. Гонодотропины назначают, когда препараты 1-й группы не привели к желаемому результату, а также при недостаточной выработке ЛГ гормонов. У 50-80% женщин при этом наступает беременность.
Побочные эффекты и противопоказания
Кломифена цитрат относится к группе антиэстрогенных препаратов. По этой причине он может способствовать созданию неполноценности шеечной слизи, что становится препятствием в процессе оплодотворения, так как возникает искусственный барьер для проникновения сперматозоидов.
Другим побочным фактором является недостаточная толщина эндометрия, что влияет на успешную имплантацию плодного яйца. Примерно у 10% женщин наблюдаются проблемы общего характера:
- Общие вегетативные реакции
- Сухость влагалища
- Синдром гиперстимулированных яичников (увеличение размеров, появление жидкости, образование кист).
В 50% случаев наблюдается недостаточность лютеиновой фазы. В 10 случаях из 100 развивается двуплодная беременность. При наличии кист яичников кломифена цитрат должен применятся с особой осторожностью, так как в ряде случаев препарат может способствовать их увеличению.
Побочными эффектами от применения гонадотропинов являются:
- В 70% случаев — наступление многоплодный беременности. В 30% это беременность тройней. Это очень серьезное осложнение, существенно сказывающееся на течении беременности. Именно с целью исключения подобного осложнения, в случае, если происходит рост более одного фолликула, принимается взвешенное решение об отмене такого цикла или переходе в программу ЭКО, когда есть возможность забрать все выросшие фолликулы, избегая возможной гиперстимуляции.
- 5-8% составляют внематочные беременности
Чем вызваны неудачные попытки стимуляции овуляции?
Если беременность не наступила после 6 циклов стимуляции цитратом кломифена, следует рассмотреть скрытые эндокринные патологии. Соответствующее лечение надпочечников, щитовидной железы может подготовить почву для успешной овуляции.
Другой причиной неудач может стать недостаточность лютеиновой фазы (НЛФ), прогестерона. Для профилактики НЛФ назначают хорионический гонадотропин и контролируют достижение фолликулов размера в 20мм.
Проблема недостаточности лютеиновой фазы решается достаточно просто.
На данный момент препараты прогестеронового ряда широко используются для коррекции подобных нарушений, отличаются большой физиологичность и хорошей переносимостью.
Источник: https://utisheva.ru/metody-lecheniya-i-programmy/metody-lecheniya/induktsiya-ovulyatsii.html


