Молочница на 34 неделе беременности
Чем лечить молочницу при беременности

Обновление: Декабрь 2018
Практически каждая женщина испытывала на себе проявления молочницы, и чаще всего они возникают в период вынашивания ребенка. Это очень неприятно, когда счастливое время вынашивания плода омрачается симптомами болезни. Лечение молочницы во время беременности восстанавливает душевное равновесие, улучшает комфорт жизни и предотвращает серьезные осложнения.
Молочницу вызывает грибок-сапрофит Candida, который имеется у всех людей, поэтому медицинское название болезни — кандидоз. Этот микроорганизм у человека можно обнаружить в складки кожи, ротовой полости, кишечнике, влагалище. В некоторых ситуациях при определенных условиях он начинает размножаться, приводя к воспалительному процессу. О том, чем лечить молочницу при беременности, наша статья.
Изменение гормонального фона
Выраженная перестройка эндокринного статуса необходима для нормального вынашивания ребенка. В гормональном балансе преобладают гестагены, которые способствуют размножению кандидозных грибков.
Физиологическое снижение иммунитета
Плод для женского организма наполовину генетически чужероден. Иммунитет у человека создан и работает так, чтобы не допустить внутрь чужой генетический материал. Чтобы не произошло отторжения плода, природой создан механизм подавления иммунной защиты во время беременности. Любое снижение защитных сил организма приводит к появлению кандидоза.
Предрасполагающие факторы
Кроме основных причин, к молочнице во время беременности могут привести следующие факторы:
- недостаточное питание с дефицитом витаминов и микроэлементов
- общие болезни — частые ОРВИ, анемия, сахарный диабет, заболевания щитовидной железы, болезни кишечника
- хроническое воспаление во влагалище (см. лечение кольпита при беременности)
- частое и необоснованное использование антибиотиков (см. правила приема антибиотиков)
Пример из практики: у женщины 22 лет, планирующей беременность, при обследовании обнаружен хламидиоз. Обоим (ей и мужу) назначена антибактериальная терапия.
Через месяц после контроля излеченности паре разрешено беременеть. Женщина, решив перестраховаться, самостоятельно провела ещё один курс антибиотиков.
В результате, начиная с 1 триместра, из-за постоянных рецидивов молочницы за всю беременность пришлось провести 4 курса противогрибковой терапии.
Симптомы молочницы
Основными симптомами кандидоза являются следующие признаки:
Врач при осмотре обнаружит воспалительный процесс в виде красноты и отечности слизистых оболочек влагалища. В наиболее тяжёлых случаях будут микротрещины, эрозированные участки на стенках вагины, расчесы на коже промежности.
Опытный врач уже по внешнему виду влагалища легко поставит диагноз, но его надо обязательно подтвердить специальными исследованиями. При микроскопическом исследовании влагалищных мазков обнаруживаются элементы грибка Candida.
При посеве белей можно не только выявить вид грибка, но и оценить чувствительность микроорганизма к противогрибковым препаратам.Поэтому для правильного и эффективного лечения молочницы надо всегда проводить это диагностическое исследование.
Как лечить кандидоз во время беременности?
Наиболее сложным будет лечение молочницы в 1 триместре, потому что нежелательно использовать какие-либо лекарственные средства в период закладки органов и систем у растущего плода.
Но, к счастью, кандидоз в первые недели вынашивания плода возникает очень редко. Доказано, что с увеличением срока беременности возрастает вероятность возникновения кандидозного кольпита.
Кроме этого, существуют свечи от молочницы, которые можно применять на любом сроке вынашивания плода.
Для лечения во 2 и 3 триместре в арсенале врача имеется достаточно препаратов, чтобы эффективно помочь женщине избавиться от кандидоза. Хотя, следует понимать, что на 100% вылечить молочницу при беременности невозможно. В некоторых случаях приходится проводить лечебные курсы в каждом триместре.
Препараты для лечения молочницы по триместрам беременности:
| 1 триместр | 2 триместр | 3 триместр |
|
|
|
Особенности терапии молочницы в период вынашивания ребенка
- используются только местно мази и свечи от молочницы
- таблетки внутрь применяются только по назначению врача, по строгим показаниям, во 2 и 3 триместре беременности
- при беременности нельзя использовать спринцевания с какими-либо видами агрессивных средств (сода, марганец, хлоргексидин, см. можно ли делать спринцевание)
- наиболее безопасны для лечения свечи Пимафуцин, поэтому их применяют на первых неделях беременности и в послеродовом периоде во время кормления грудью
- как правило, уже на 2-3 свече все симптомы молочницы исчезают, но курс лечения надо в любом случае довести до конца
- иногда в начале лечения возникает жжение в области вульвы после введения свечи, но это быстро проходит и не надо прекращать терапию
- если при вынашивании плода был хотя бы один эпизод молочницы, то необходимо перед родами провести курс лечения, даже при отсутствии типичных жалоб
Пример из практики: у женщины было 2 курса противогрибковой терапии (в 28 и 34 недели). В 38 недель женщина, решив, что её ничего не беспокоит, проигнорировала рекомендацию доктора и не провела профилактический курс. В результате у малыша на первой неделе после рождения возникла молочница полости рта.
- даже если у полового партнёра нет никаких проявлений воспалительного процесса, ему также следует пройти курс лечения, иначе будет эффект «пинг-понга»
- при назначении антибиотиков на фоне беременности надо использовать профилактическое лечение препаратами против молочницы
- для контроля надо сделать посев из влагалища через 10-14 дней после курсового лечения.
Селезнева Валентина Анатольевна врач-терапевт
Источник: http://zdravotvet.ru/chem-lechit-molochnicu-pri-beremennosti/
Чем опасна молочница при беременности и как от нее избавиться
Молочница (в медицине – вагинальный кандидоз), каждая женщина хоть один раз в жизни сталкивается с данной проблемой, особо попадают под развитие данного заболевания беременные.
Что это за болезнь и главные ее симптомы? Какие причины развития и почему чаще встречается у беременных? Грозит ли заболевание матери ее будущему чаду? Можно ли избавиться от молочницы? Какие меры профилактики можно предпринять в период беременности? Попробуем разобраться по порядку.
Симптомы
В женском организме, совместно с основными микроорганизмами, участвующими в обменных процессах, существует и дрожжеподобный грибок Candida. Чаще всего выявляется во влагалище, меньше в кишечнике, во рту и на коже. Грибок считается безвредным, но только до определенного момента.
Как только в организме появляются благоприятные факторы, для размножения грибка, он становиться враждебным и его интенсивный рост начинает приносить женщине кучу проблем. В народе, заболевание приобрело название молочница из-за своих проявлений, которые выступают в виде выделений имеющих белый цвет и творожистую консистенцию.
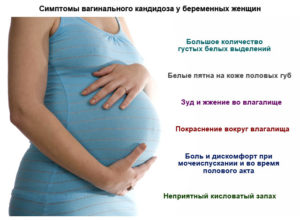
Симптомы вагинального кандидоза, у беременной женщины, ничем не отличаются от обычных проявлений и выступают в виде:
- Ощущение сильного жжения и зуда, создающее дискомфорт в районе половых органов которое увеличивается после горячих ванн и перед сном;
- Обычные вагинальные выделения становятся обильными и приобретают желтоватый или белый оттенок, также имеют творожистую консистенцию;
- Воспаленная слизистая оболочка половых органов приобретает ярко-красный окрас, и чувствуются болевые ощущения;
- Мочеиспускание сопровождается болевыми ощущениями, которые вызывает моча, попавшая на воспаленную поверхность;
- Половой акт также сопровождается болевыми ощущениями.
Проявления болезни выражается активнее у женщин, что склонны к различным аллергическим реакциям. В некоторых случаях, кандидоз может вообще не проявляться, поэтому женщина узнают о наличии проблемы только после сдачи анализов, что берутся при плановом осмотре беременной.
Ставить диагноз самостоятельно, и начинать лечение также нельзя. Симптомы молочницы имеют сходные проявления с другими заболеваниями вирусного характера или могут сочетаться с инфекциями в мочеполовых органах.
Причины
Вагинальный кандидоз во время вынашивания ребенка, поясняется изменением кислотности в самом влагалище и провокацией способствующих факторов. Происходят изменения по причине гормональных перестроек и повышением уровня прогестерона, а сопутствующими факторами, создавая подходящие условия быстрому размножению грибка Candida, могут послужить.
- Пониженный иммунитет. Причиной может стать: болезни инфекционного и онкологического характера, наличие туберкулеза, гипогликемии, патологии в кровеносной системе, сахарный диабет и дисфункция половых желез.
- Прием лекарственных препаратов. Иммуносупрессоры, кортикостероиды и антибиотики губительно действуют на все микроорганизмы, что присутствуют в женской микрофлоре влагалища, единственные кто остаются это грибки. Данные препараты не только на них не воздействуют, но и по причине пониженной защиты организма беременной женщины, способствую их быстрому размножению.
- Механические факторы. В период беременности, большую роль в появлении молочницы, может сыграть травматизация половых органов. Часто ее причиной является грубый половой акт или ношение нижнего белья из искусственных материалов (например, синтетика).
- Питание. Быстрое размножение грибка может провоцировать и пища. В период беременности многие женщины начинают неистово наседать на сладости: варенья, различные сиропы, конфеты, не является исключением и заменитель сахара, что производится в таблетках. Также не стоит увлекаться молочными изделиями, в основу которых входит кефирный грибок.
- Гигиена. Чрезмерная гигиена, на которой зациклены женщины в ожидании ребенка, в виде спринцеваний, вымывает полезную микрофлору, оставляя грибку полную свободу действий. Не стоит забывать и про половой акт, во время которого заражение может произойти от партнера.
Ослабленный организм женщины, что вынашивает ребенка, не может обеспечить достойную защиту от заболеваний и любое игнорирование вышеуказанных факторов, может привести к наличию молочницы.
Опасность
Молочница легкой формы на ранних сроках беременности приводит к усиленному размножению грибка, окисляя среду обитания.
Происходит это из-за понижения иммунитета и оживленности лейкоцитов. Игнорируя проблему, численность грибка до срока родов значительно увеличиться в своей численности и занимая всю площадь влагалища, начнет выходить наружу. Уже в запущенной форме кандидоз крайне неблагоприятно начинает влиять не только на саму беременную, но и на плод.
Помимо постоянных выделений, женщина будет чувствовать зуд и болевые ощущения при мочеиспускании (которое во время беременности происходит чаще). Как последствие – недосыпание, постоянная нервозность и истощение, а болевой синдром содействует поднятию тонуса самой матки.
На эмбрион заболевание влияет в зависимости от срока беременности и численности уже успевших размножится грибков.
- Заболевание на сроках, во время которых происходит формирование всех органов и систем, грозят ребенку развитием патологии, а в некоторых случаях и гибелью плода;
- На более поздних сроках молочница поражает слизистые рта и бронхолегочной системы, кожные покровы и пуповину;
- Даже если заражение не произошло в утробе, малыш может с легкостью заразится во время прохождения по зараженным родовым путям.
Прежде чем отказываться от помощи специалиста в лечении молочницы, стоит подумать о будущем ребенке.
Диагностика
Первая диагностика вагинального кандидоза при беременности, проводится в кабинете гинеколога во время планового осмотра или при жалобах женщины на появившиеся симптомы. Врач в ходе осмотра, предназначенным для этой процедуры шпателем, берет мазок из уретры и всего влагалища. Сама процедура безболезненная, если пациентка более или менее здорова.
Отделяемое наносится на стекло и передается в лабораторию, там под микроскопом просматриваются все собранные мазки. Информативность при данном анализе довольно высока даже если отсутствуют все симптомы.
Также беременной (если типичный мазок был не результативный, а врач сомневается в правильности результата), может быть назначен культуральный способ обнаружения возбудителя. Взятый у пациентки материал, подсаживается в искусственно созданную благоприятную среду обитания и присутствие грибка (если существует) при помощи микроскопа очень скоро выявляется.
Существует и другой метод обнаружить инфекцию, под названием ПЦР. Но притом, что считается самым дорогостоящим и точным, диагностирование молочницы именно в период беременности, нередко дает ложный положительный результат.
Лечение
Сразу хочется отметить, что появление молочницы у беременных, исключает самолечение.
Разрекламированные медикаменты, советы родных или подруг могут оказаться неэффективными, а вот вред будущему ребенку можно нанести непоправимый.
Только лечащий врач может подобрать оптимальное решение проблемы, опираясь на течение и тяжесть заболевания при этом учитывая общее состояние организма.
Лечение вагинального кандидоза состоит из нескольких этапов:
- Медикаментозное лечение самого заболевания;
- Назначение препаратов, что помогут восстановить микрофлору кишечника (лактобактерии, пробиотики и бифидобактерии);
- Иммуномодулирующие общеукрепляющие поливитамины и препараты.
Также лечение проходит с помощью системных и местных препаратов.
- Прием системных препаратов происходит внутрь, где их действие начинается с кишечника и лишь затем, с помощью крови, проникновение совершается во все остальные ткани. Из-за побочных эффектов и токсичности данных препаратов, их прием не желателен при вынашивании ребенка, но в очень тяжелых случаях врач все-таки оставляет свой выбор за ними.
- Основным лечением остаются препараты местного действия, которые выпускаются в виде вагинальных таблеток, свечей, мазей или кремов. В период первого триместра чаще всего назначается Пимафуцин, который нетоксичен для организма, хотя эффективность от его приема тоже мала, а это значить, что молочница обязательно вернется чуть позже. Уже по истечению 12-й недели беременности, назначаются свечи, что имеют в своем составе Нистатин. Ближе к родам, специалист может назначить: Миконазол, Циклопирокс, Натамицин и Клотримазол.
Перечисление препаратов не говорит о самостоятельном применении. Дозировку и продолжительность лечения определяет только лечащий врач.
Так как вагинальный кандидоз передается и через половой акт, лечение партнера тоже необходимо. Мужчинам назначают совместные препараты местного и системного действия. Внутрь приписывается Флуконазол, а вот половые органы обрабатываются кремами или мазями. По истечению двух недель после лечения, оба партнера проходят контрольное обследование.
Профилактика
В период вынашивания ребенка, с такой проблемой как молочница сталкиваются до 90% беременных. Если вагинальный кандидоз встречался у женщины до беременности,то следует убедиться в полном его излечении, чтоб предотвратить рецидив заболевания. В период беременности для избежания молочницы стоит придерживаться определенных правил даже тем, кто ни разу не сталкивался с данной проблемой.
- Исключить прием большого количества лекарственных препаратов. Бесконтрольность в применении может спровоцировать рост грибка. Особенно уделить внимание антибиотикам, которые сильнее остальных пагубно действуют на микрофлору в организме.
- Немаловажную роль играет правильный рацион беременной. Именно в данный период, организму необходимо как можно больше полезных элементов для поддержки иммунитета.
- Повышение иммунитета и выносливость организма к заболеваниям можно повысить витаминами, но назначить их и установить норму должен лечащий врач.
- Плановое посещение участкового гинеколога и сдача необходимых анализов помогут выявить малейшие нарушения в росте грибка и предотвратить заболевания.
- Нижнее белье должно быть из натуральных тканей и не стеснять женщину в движениях.
- Соблюдая гигиену интимных мест, нельзя спринцеваться (чтоб не вымывать полезную микрофлору). Моющие средства должны быть разработаны именно для интимной гигиены, так как любые другие могут иметь в своем составе пагубные для флоры свойства.
Грибки Candida присутствуют в организме женщины всегда, поэтому искоренить заболевание не получиться. Единственное что можно сделать — это постоянно контролировать их допустимую норму. Вышеуказанные правила применяются не только в период ожидания ребенка, но и хорошо подходят всем женщинам, в качестве профилактики заболевания.
Источник: https://moeditya.com/pregnancy/bolezni-pri-beremennosti/molochnitsa-pri-beremennosti
Чем опасна молочница при беременности для плода и мамы?

Вряд ли найдется в мире хоть одна женщина, которая не слышала о молочнице.
К сожалению, это заболевание настолько распространено, что каждая третья представительница прекрасного пола хотя бы раз в жизни лично ощутила, что это такое. Существует категория женщин, для которых молочница — постоянный спутник.
Некоторые женщины впервые могут столкнуться с молочницей как раз во время беременности, когда организм, из-за сниженного иммунитета, становится более уязвим.
Симптомы молочницы при беременности
«Виновником» возникновения или обострения данного заболевания является особый грибок рода кандида. Если быть точными, то заболевание вызывается не столько самим грибком, сколько его излишним количеством.
Если у женщины появились выделения белого цвета (как правило, по консистенции они творожистые, с комочками), которые имеют кисловатый запах и сопровождаются зудом, то 90%, что врач поставит диагноз «молочница». Почему не 100%? Потому что похожие симптомы имеют некоторые другие инфекционные заболевания, требующие абсолютно другого подхода и схем лечения. Вот почему так важно верно установить диагноз.
Чем опасна молочница при беременности?
Существует мнение, что молочница при беременности не несет вреда будущему ребенку и его матери. Во-первых, даже если это было бы так, то это вовсе не означало бы, что болезнь не нужно лечить. Во-вторых, на самом деле, молочница, как и любая другая инфекция, представляет собой потенциальную опасность.
Это заболевание, кроме ощутимого дискомфорта, осложняет протекание самой беременности и может негативно сказаться на процессе собственно родов. Так, молочница способна стать «катализатором» эрозии матки, что провоцирует потерю эластичности влагалищем.
В связи с этим, значительно повышается риск внутренних и внешних разрывов при родах.
Молочница при беременности опасна еще и тем, что вполне может передаться малышу: отсутствие должного лечения повышает риск инфицирования плода и новорожденного.
Например, мама может заразить новорожденного, в результате чего молочница может «поселиться» в ротике малыша, что в дальнейшем усложнит кормление.
Если молочница передастся от мамы крохе, уже на второй неделе после родов врачи, как правило, диагностируют у новорожденного так называемый кандидозный стоматит.
Но самый страшный исход, который может повлечь молочница при беременности – это смерть малыша: трагический итог возможен, если жизненно-важные органы и системы плода будут поражены инфекцией. Вот почему лечение молочницы при беременности крайне необходимо, и игнорировать проблему нельзя ни в коем случае.
Специфика молочницы во время беременности
Беременность — особое состояние, и применение большинства лекарственных средств для лечения тех или иных заболеваний просто не допустимо. Актуально это и для молочницы.
Поэтому не стоит слушать рекламу, утверждающую, что через несколько дней использования того или иного препарата все вернется в норму, поскольку не факт, что он разрешен для лечения молочницы в «интересном положении».
Первым делом необходимо отправиться к врачу, который установит точный диагноз и назначит такое лечение, которое не повредит течению беременности и самому малышу.
Чем лечить молочницу при беременности?
Первое, что требуется для успешного лечения молочницы, — соблюдение правил личной гигиены. На самом деле, об этом даже не приходится говорить женщинам, поскольку, с наступлением заболевания, каждая стремится облегчить свое состояние, а принятие душа этому способствует как нельзя лучше.
Сразу же после водных процедур наступает временное облегчение: зуд прекращается. Но, к сожалению, уже через некоторое время наблюдается прямопротивоположный эффект: зуд усиливается. Поэтому только гигиенических действий не достаточно, из-за чего очень важно объединить разные методы лечения.
Лечение во время беременности также включает в себя диету. Например, женщина должна ограничить или исключить из своего рациона сладкие, острые и маринованные блюда, пряности. Все эти продукты способствуют размножению грибков и повышают кислотность влагалища. Кисломолочные продукты, напротив, будут полезными. Также необходимо разнообразить свой ежедневный рацион свежими фруктами и овощами.
Иногда бывает достаточно соблюдения правил личной гигиены и диеты, чтобы молочница отступила. Это возможно, когда заболевание только начало развиваться и появились первые признаки. Такой вариант лечения наиболее благоприятен для беременной женщины, поскольку не приходится употреблять медикаментозные препараты, которые могут негативно повлиять на будущего ребенка.Беременной женщине следует пользоваться гигиеническими прокладками. В то же время лучше исключить долгие физические нагрузки и пребывание на жаре, поскольку это способствует усилению потоотделения и приводит к опрелостям и раздражению кожи. Не менее важен во время лечения половой покой.
Поскольку существует мнение, что одной из возможных причин возникновения молочницы является стресс, необходимо привести в норму свое психическое состояние, решить внутренний конфликт.
При лечении молочницы у беременных недопустимо использование пероральных медикаментов, обладающих противогрибковым действием.
Местное лечение заключается во введении во влагалище таблеток, кремов и свечей.
Среди множества существующих препаратов выбирают те, которые приемлемы для терапии беременных женщин, поскольку являются безопасными. Наиболее часто используемые — «Клотримазол» и «Миконазол».
Менее эффективен, но абсолютно безопасен для беременной «Пимафуцин», который даже в больших дозировках не оказывает токсичного воздействия на плод.
Народные средства
Во время беременности для лечения молочницы часто применяют народные средства. Самые популярные из них – это подмывание половых органов содовым раствором, отваром из коры дуба или календулы, раствором тетрабората натрия в глицерине.
Опишем наиболее простой «народный» метод лечения. Возьмите 1 литр воды, добавьте в него 1 столовую ложку соды и 1 чайную ложку йода. Получившийся раствор вылейте в тазик и посидите в нем 20 минут. Выполнять процедуру необходимо 1 раз в день.
Хорошими «помощниками» в лечении молочницы могут стать лук и чеснок, которые являются природными антисептиками и обладают противогрибковыми свойствами.
Один из рецептов лечения молочницы заключается в следующем: в литр кипятка кладется 1 головка чеснока и столовая ложка ромашки, и все это варится на медленном огне в течение 5 минут.Отваром следует спринцеваться один раз в день – перед сном.
При отсутствии противопоказаний можно практиковать лечение отварами трав, но согласовать возможность «травяной терапии» предварительно следует с врачом.
Одной из полезных при молочнице трав является крапива глухая (белая яснотка): трава всыпается в кипящую воду (20 г крапивы на 200 мл кипятка) и кипятится на медленном огне 5-10 минут.
Полученный отвар можно принимать как вовнутрь (по 1 стакану 3 раза в день), так и использовать для спринцеваний.
Лечение молочницы производится у обоих партнеров, чтобы избежать повторного заражения, поскольку она легко передается половым путем.
Как избежать молочницы при беременности?
Если женщина из личного опыта знает, что такое молочница, то с наступлением беременности она с особым вниманием должна относиться к этому вопросу. Во-первых, планировать зачатие необходимо после проведения лечения молочницы. Во-вторых, время от времени необходимо посещать гинеколога и сдавать соответствующие анализы.
В-третьих, необходимо наладить правильное, рациональное питание, ведь нехватка жизненно необходимых витаминов и микроэлементов приводит к обострению любых хронических заболеваний и, в том числе, молочницы. В-четвертых, во время интимной близости используйте презерватив.
В-пятых, с осторожностью относитесь к приему разнообразных лекарственных средств, поскольку они, в первую очередь антибиотики, могут спровоцировать обострение молочницы. В-шестых, не стоит носить обтягивающее белье из синтетических тканей, замените его на свободное хлопчатобумажное.
И, напоследок, напомним, что паховую область необходимо содержать в чистоте и сухости. При соблюдении этих нехитрых правил можно надолго забыть о таком коварном заболевании как молочница.Специально для beremennost.net – Ксения Дахно
Источник: https://beremennost.net/molochnitsa-pri-beremennosti
Чем нужно лечить молочницу при беременности? Молочница на 34 неделе беременности

Возбудителем молочницы является дрожжеподобный грибок рода Candina Albicans. Он присутствует в малых количествах в вагинальном секрете, где его численность контролируется основной флорой влагалища – лактобактериями. При неблагоприятных условиях в результате гибели лактобактерий, снижения местного иммунитета и развития дисбактериоза грибок начинает заселять слизистые гениталий.
Беременность — особое состояние в жизни женщины, когда все, что происходит в организме касается не только ее, но и будущего ребенка. Поэтому еще на этапе планирования беременности необходимо пролечить заболевания, которые могут обостриться в этот период. Лечение молочницы при беременности должно осуществляться только препаратами, назначенными врачом.
Факторы, провоцирующие заболевание
Причины молочницы при беременности многообразны и часто закладываются еще до зачатия: прием антибиотиков, гормональных лекарств, оральных контрацептивов, ослабленный иммунитет, вредные привычки.
Беременность является пусковым механизмом проверки организма на прочность.
Все дело в развитии иммуносупрессии — подавлении иммунной системы, которая формируется в организме беременной женщины, чтобы не произошло отторжения зародыша, наполовину состоящего из чужого (мужского) генетического материала.
- Если женщина забеременела при хроническом кандидозе, болезнь обязательно себя проявит, так как во время беременности значительно меняется гормональный фон, что влияет на кислотность влагалищного секрета и создает благоприятные условия для размножения грибков.
- Гормональная перестройка: нарастает уровень гормона прогестерона, который отвечает за сохранение беременности. Под его действием меняется слизистая влагалища, она разрыхляется, набухает, становится более чувствительной к патогенным микроорганизмам.
- Нарушение правил интимной гигиены: влагалищные спринцевания, несвоевременная смена прокладок, нижнее белье из синтетических тканей, длительное пребывание в мокром купальнике, использование для подмывания наружных половых органов различных гелей с отдушками.
- Дисбактериоз кишечника способен вызвать кандидозный вагинит, а хроническая, до конца не пролеченная, молочница может перейти на кишечник.
- Резкая смена климатических поясов – во время акклиматизации снижается иммунитет.
- Воспалительные заболевания гениталий и органов малого таза другой этиологии (в том числе и венерические болезни).
- Частые психотравмирующие стрессы, негативно влияющие на нервную систему.
- Влагалищный дисбиоз.
- Преобладание в рационе легкоусвояемых углеводов.
- Эндокринные заболевания (сахарный диабет, метаболический синдром, ожирение).
- Дефицит витаминов и микроэлементов.
Какие симптомы могут быть у беременных
Любые изменения качества и количество вагинальных выделений во время беременности должны настораживать. В норме у здоровой женщины в этот период наблюдаются прозрачные, иногда беловатые, без резкого запаха выделения. Они не раздражают кожу в области промежности и не доставляют женщине никакого дискомфорта.
Первыми признаками молочницы у беременной — это образование молочного цвета, густых выделений с комочками, напоминающими творог. Они сопровождаются сильным зудом, чувством жжения в области гениталий.
При вовлечении в инфекционный процесс выводного отверстия мочеиспускательного канала развивается уретрит, симптомом которого является боль при мочеиспускании.
Интимная близость вызывает у женщины неприятные ощущения или даже боль.
Гинеколог при осмотре констатирует воспаление наружных половых органов (вульвит) и влагалища (вагинит). Слизистая больших и малых половых губ, влагалища воспаленная, гиперемированная, отечная, покрыта белым налетом. При попытке снять пленку, обнажается эрозированная поверхность.
Лечение кандидоза при беременности – обязательное условие нормального течения беременности, развития плода и отсутствия осложнений при родах.
Почему необходимо лечить кандидоз у беременных
Некоторые женщины склонны рассматривать молочницу как безобидное заболевание, которое приносит лишь незначительные неудобства. Вопрос о том, стоит ли лечить молочницу или можно отложить лечение на время после рождения ребенка, интересует многих беременных.
Существуют веские причины лечить кандидоз у беременных, среди них:
- Постоянный дискомфорт в области половых органов, болезненность во время секса приводит к излишней нервозности и ухудшению качества жизни.
- Отсутствие нормальных сексуальных отношений часто приводят к конфликтам в семье.
- Негативное влияние на плод – рождение маловесного ослабленного ребенка.
- Опасность осложнений – преждевременные роды.
- Роды с симптомами молочницы приведут к инфицированию младенца с развитием у него грибковых поражений пупочной ранки, слизистых ротовой полости, глаз, гортани, кожи, легких. В тяжелых случаях при рождении ребенка с иммунодефицитом возможен кандидозный сепсис с летальным исходом.
- Дрожжевые колонии, внедряясь в слизистую влагалища, разрыхляют ее стенки, которые становятся тонкими и менее эластичными. Во время родов возможен их разрыв.
- Присутствие грибка в родовых путях повышает риск воспалительных процессов в матке, хотя сам грибок не участвует в заболевании. Это происходит из-за угнетения грибком местного иммунитета, а другие микробы легче пробираются в матку.
Основные принципы лечения
При лечении молочницы у беременных женщин не используются антигрибковые препараты системного действия из-за их токсичности.
Экспериментальные данные свидетельствуют о пороках развития плода при применении антимикотического средства интроконазола во время беременности у животных.
Терапия молочницы при беременности подбирается из средств местного действия – свечи, кремы, мази, влагалищные таблетки, которые влияют на возбудителя — грибок Candida непосредственно в месте расположения. Решающим фактором в пользу лечения именно местными препаратами является то, что они не всасываются в кровь, а, следовательно, не смогут попасть к плоду и негативно повлиять на него.
Фунгицидные средства местного действия
К ним относится большая группа современных лекарственных препаратов.
Пимафуцин – это антибиотик группы макролидов, обладающий активным противогрибковым действием в отношении Кандиды. Действующее вещество натамицин разрушает клеточные мембраны грибков, тем самым вызывает их гибель.
В свечах применяется интравагинально – по 1 свече на ночь 3-6 дней. Препарат показан для лечения кандидоза у беременных на любом гестационном сроке.
После исчезновения симптомов нельзя самостоятельно прекращать курс терапии.
Антифунгол – антимикотический препарат на основе клотримазола. Разрешен для лечения кандидозного вульвовагинита у беременных. Используется в виде вагинальных таблеток по 500 мг. Хороший эффект наблюдается после однократного применения. Одновременно для местного применения крем Антифунгол. Не назначается в первом триместре.Кандибене. Действующее вещество клотримазол. Влагалищную таблетку вводят во влагалище 1 раз в день. Курс – 6 дней. Противопоказан для использования в первые три месяца беременности.
Незадолго до родов беременной женщине назначают комплексный препарат —Тержинан для санации родовых путей от разных видов инфекции.
Каждый из компонентов, входящих в состав препарата, действует на различные звенья патогенеза.
- Тернидазол подавляет простейшие: трихомонады и хламидии.
- Неомицин сульфат – антибиотик в отношении большого ряда гноеродных микробов.
- Нистатин уничтожает грибки.
- Преднизолон, являясь глюкокортикоидом, уменьшает воспаление.
Так как в состав препарата входит антибиотик, который подавляет и полезную микрофлору, поэтому после лечения Тержинаном показано назначение пробиотиков: Бифидумбактерина, Вагисана для нормализации микрофлоры влагалища.
Лечить молочницу при беременности иммуностимуляторами нельзя из-за недостаточного опыта их использования и отсутствия достоверных данных о влиянии этой группы препаратов на плод.
Лечат кандидоз назначением комплексных витаминных препаратов, специально разработанных для беременных. Причем потребности в витаминах и минеральных добавках у организма будущей мамы различны в зависимости от срока.
Нельзя пить витамины больше назначенного, впрок – это тоже лекарство и излишек может навредить больше, чем дефицит.
Можно и вовсе обойтись без синтетических витаминов, если сбалансировать питание по основным пищевым ингредиентам: белкам, жирам, углеводам и с достаточным потреблением овощей и фруктов.
Вылечить кандидоз при беременности помогут препараты-пробиотики сравнительно недавно включенные в схему лечения этого заболевания.
Суть методики заключается в способности этих лекарств, а они в основном состоят из живых лактобактерий и бифидумбактерий, заселяться на слизистой влагалища и составлять конкуренцию болезнетворным микроорганизмам, в том числе и грибам.
Кроме того, они выделяют вещества, угнетающие рост и размножение патогенов. Большим преимуществом этой группы средств является их безопасность, отсутствие противопоказаний и возможность лечить молочницу у беременных на любом сроке.Вагисан. Входящие в его состав живые лактобактерии и молочная кислота быстро приводят рН влагалищного секрета к нормальному уровню, что негативно влияет на жизнедеятельность грибков. Способ применения: по 1 свече интравагинально на ночь в течение 6 дней.
Лактонорм. Содержит несколько видов ацидофильных молочных бактерий. При попадании во влагалище способствует регенерации слизистой, улучшает обменные процессы, нормализует вагинальный микробный состав.
Для успешного лечения молочницы во время беременности важен не только адекватный подбор медикаментов, но и коррекция питания, соблюдение правил личной гигиены.
Любимая среда для размножения дрожжевых грибков – субстрат с высоким содержанием гликогена – углевода, состоящего из глюкозы.
При повышенном потреблении продуктов, которые быстро в организме превращаются в глюкозу (сахар, сладости, шоколад, печенье, сдоба), создаются благоприятные условия для увеличения количества грибков.
Вывод очевиден – не надо выращивать грибы в собственном теле. Следует соблюдать диету с ограничением сладкой, жирной, жареной пищей.
Источник: https://alkomir.net/chem-nuzhno-lechit-molochnitsu-pri-beremennosti-molochnitsa-na-34-nedele-beremennosti/
Молочница 34 неделе беременности лечить
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Кандидоз при беременности
Молочница и беременность часто идут параллельно. Профилактика молочницы во время беременности сводится к простым мероприятиям: приему витаминов, правильному питанию, личной гигиене, спокойному ритму жизни и отказу от антибиотиков.
Молочница при зачатии ребенка явление нечастое, т.к. обилие дрожжеподобных грибков значительно усложняет саму возможность зачатия. Поэтому лечение молочницы обязательное условие желанной беременности.
Есть ли молочница при беременности? Есть. Молочница на ранних сроках беременности обязательно проявиться, если в диагнозе — хронический кандидоз у женщины. Даже если вы вообще не знали об этом заболевании, кандидоз при беременности может себя проявить. Это плохо для развития еще совсем слабого и незащищенного плода.
Молочница на поздних сроках беременности не так опасна, как на ранних. Ведь ребенка в утробе уже защищают плацента и околоплодные жидкости.
Причины возникновения
В большинстве случаев причины молочницы при беременности кроются в:
- гормональной перестройке организма;
- угнетении местного и общего иммунитета;
- стрессе;
- изменении пищевых пристрастий;
- запорах на поздних сроках и связанных с ними дисбактериозом, колитом и геморроем.
Признаки и симптомы молочницы во время беременности
Чтобы своевременно начать лечение, распознать молочницу при беременности, следует знать ее симптомы: зуд и кисло пахнущие выделения из влагалища творожистого характера, дискомфорт у промежности. Для уточнения диагноза беременной необходимо сдать мазок. Признаки молочницы при беременности свидетельствуют о том, что обследование, а при необходимости, и лечение нужно пройти и будущему папе.
Когда не проходит молочница при беременности, ее требуется лечить. Для этого следует обратиться к врачу. Самолечение в этом случае может привести к плохим последствиям.
Лечение проводиться с учётом возможного негативного лекарственного воздействия на развитие плода.
Избавиться от молочницы при беременности непросто, т.к. изменчивый гормональный фон и повышение нагрузки на организм — комфортные условия для грибка Кандида.При беременности можно лечить молочницу вагинальными таблетками и свечами согласно рекомендациям гинеколога.
Противогрибковые средства от молочницы при беременности вредны, т.к. они способны воздействовать на плод через плаценту.
Применять их можно лишь в случае обширного распространения молочницы по организму беременной, угрозе ее жизни и здоровью.
Важно при лечении кандидоза при беременности учесть, что нарушение продолжительности курса лечения или дозировки препаратов ведет к негативно повлияет на маму и ребенка.
И, естественно, молочница перед беременностью также должна быть пролечена. Для этого есть множество различных препаратов. Хороший специалист назначит правильную схему лечения, которая будет включать вагинальные свечи от молочницы, мази и другие препараты.
Довольно часто в лечении сейчас применяют пимафуцин, ливарол (Основная статья: «Ливарол при молочнице«), тержинан (Основная статья: «Тержинан при молочнице«), клотримазол.
Также возможно лечение народными средствами, например, спринцевание влагалища раствором ромашки.
Лечение в первом триместре
В большинстве случаев молочница на ранних сроках беременности не лечится. Если же необходимость в лечении все же существует, то назначают слабый и нетоксичный Пимафуцин (Основная статья: «Пимафуцин при молочнице«). Именно им может быть вылечена молочница на 8 неделе беременности, доставляющая неудобства будущей маме.
Лечение во втором триместре
При возникновении, молочница во втором триместре беременности может быть вылечена более серьезными препаратами, однако, их использование должно быть согласовано с врачом. Так, например, молочница не выявленная 24 неделе беременности, может быть вылечена свечами с нистатином.
Лечение в третьем триместре
Появление симптомов молочницы на 32, 34, 35, 36, 37, 38, 39, 40 неделе беременности – достаточно распространенное явление. Как правило, в этом случае специалисты назначают препараты местного применения, которые не несут угрозы для плода. Это могут быть свечи, вагинальные таблетки, а также мази и кремы. Иногда можно воспользоваться рецептами народной медицины.
Лечение народными средствами
Что касается средств народной медицины, то злоупотреблять ими во время беременности не следует. Несмотря на то, что молочница при беременности народными средствами вполне может быть полностью излечена, некоторые из них могут нанести серьезный вред плоду.
В основном лечение молочницы содой при беременности сводится к подмыванию содовым раствором. Или же применению ванночек, компоненты которых находятся в следующем соотношении — столовая ложка соды, чайная ложка йода и литр воды.
Спринцевание при беременности от молочницы содой, в особенности на ранних сроках, не рекомендуется – это может спровоцировать выкидыш.
Также спринцевание уничтожает полезную микрофлору родовых путей, поэтому в любом случае нужно по этому вопросу получить консультацию специалиста.
Последствия молочницы во время беременности
Опасна ли молочница при беременности? Однозначно.
Чем опасна молочница при беременности? В основном:
- она способствует появлению на шейке матки эрозий;
- слизистая влагалища разрыхляется и утончается;
- риск разрыва во время родов слизистой оболочки влагалища и шейки матки, и, возможно, кровотечения.
Опасен ли кандидоз при беременности для ребенка? В период беременности околоплодные воды могут инфицироваться и заразить ребенка. Ребенок в процессе родов также может быть инфицирован.
Думаю, что уже ни у кого не возникает вопрос: лечить ли молочницу при беременности?
Самый лучший совет — беременность после излечения от молочницы!
Влияние на беременность
Молочница оказывает влияние на беременность, причем, достаточно серьезное. Как влияет на беременность молочница? Попробуем разобраться.
На самом деле, грибок может вполне спокойно обитать в теле здоровой женщины, не причиняя последней никаких не удобств, и в мгновение ока активизироваться, как только она забеременела. Причем сопровождается его активация, в большинстве случаев, творожистыми выделениями, зудом в женских половых органах, неприятным запахом из влагалища и даже болями в паху.
И это далеко не все проблемы, которые может вызвать молочница во время беременности – дело в том, что кандидоз оказывает негативное влияние на протекание беременности. Грибок может поразить жизненно важные органы плода – в большинстве случаев, это пуповина, кожные покровы, слизистая система. Стоит отметить, что запущенная молочница у беременных вполне может вызвать гибель плода.
Беременность после молочницы
По сути дела, молочница не оказывает влияние на репродуктивную женскую систему, а потому беременность после молочницы ничем не отличается от любой другой.
Источник: https://dlyaberemennych.ru/34/molochnitsa-34-nedele-beremennosti-lechit


