Молочница во втором триместре беременности
Молочница во втором триместре беременности: причины, опасности и методы лечения

Молочница при беременности во 2 триместре диагностируется довольно часто. Это грибковая инфекция, вызванная дрожжеподобными условно-патогенными грибами.
Эти микроорганизмы присутствуют в ротовой полости, влагалище и толстой кишке. Но при неконтролируемом их размножении или возникновении патогенного их штампа возникает кандидоз.
Обычно патология сопровождается ярко выраженной симптоматикой и редко остается незамеченной.
Ввиду различной локализации Candida, признаки молочницы при беременности во втором триместре носят разный характер.
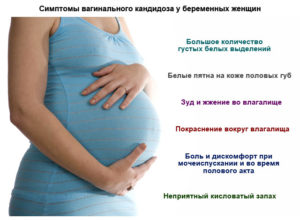
Вульвовагинит кандидозный локализуется в области половых органов. Наблюдаются обильные творожистые выделения из влагалища, сопровождаемые сильным зудом и болевыми ощущениями. Объясняется это нарушением микрофлоры.
Бели обладают неприятным, резким, кислым запахом, изменяют оттенок.
Дополняется клиническая картина болью при мочеиспускании и половом акте, отечностью наружных половых органов, жжением, покраснением (воспалением) тканей.
Для кишечной инфекции не характерен зуд или дискомфорт. Проявляется она примесью белых хлопьев в кале. Возникает на фоне поносов или запоров, которые нередко беспокоят женщину во время вынашивания и нарушают микрофлору кишечника. Сопровождается чрезмерным газообразованием, дисбактериозом.Крайне редко у беременных диагностируют кандидоз слизистой рта (оральный). Основной ее признак – это белесый плотный налет на языке и внутренней стороне щек.
Причины патологии
Почему так часто возникает кандидоз при беременности (второй триместр)? Молочница, как и другие инфекционные, вирусные и грибковые заболевания, чаще проявляются у беременных женщин, и обосновано это и физиологическими особенностями организма: гормональным дисбалансом, снижением защитных функций организма, изменением микрофлоры влагалища и кишечника, нарушениями функций желудочно-кишечного тракта. В 30 % случаев проявляется как первичное заболевание, в остальных 70 % как рецидив, произошедший под влиянием перечисленных выше факторов.
Снижение иммунитета во время вынашивания – это нормальный процесс. Сперматозоиды, а потом и эмбрион, воспринимаются организмом как инородные тела. Во избежание их отторжения происходит изменение иммунного статуса. В результате женщина становится уязвима к разного рода болезням.
Активная выработка прогестерона, прекращение овуляции и менструации влекут за собой кардинальные перемены в микрофлоре. Кислотность, отличимая от стандартов, оказывает иммуносупрессивное действие, способствует неконтролируемому размножению инфекции.
У будущих мам довольно часто болезнь появляется с расстройствами или запорами. Дисбактериоз кишечника рассматривается как пусковой механизм или оптимальный фон для размножения грибков, рецидива.
Недостаточная личная гигиена – еще одна причина заболевания. Бели в этот период становятся более обильными, и это не может не отразиться на частоте гигиенических процедур. Рекомендуется использование специальных гигиенических гелей для интимной гигиены, своевременная смена прокладок.
Как ни странно, но патология может быть спровоцирована неправильным рационом, а именно злоупотреблением мучными и сладкими продуктами. Проявляет себя болезнь как симптом других патологических состояний, в частности инфекций мочеполовой системы.
Опасно ли заболевание на этом сроке для будущей мамы и плода? В первую очередь болезнь приносит дискомфорт: выделения с неприятным запахом, жжение и зуд. Все это – сильнейший раздражитель, нарушающий покой и сон будущей мамы. Обильные выделения могут быть симптомом более серьезных инфекций – хламидиоза или трихомониаза.
Инфицирование плода происходит через плаценту, околоплодные воды и пуповину. При несвоевременном лечении грибы Candida оказывают негативное воздействие на кожные покровы ребенка, слизистые оболочки, внутренние органы. Также возможно инфицирование плода во время родовой деятельности.
После рождения ребенок часто поддается ремиссии при кормлении грудью, при контакте с бытовыми предметами, во время гигиенических процедур.
Диагностика
Определить наличие вагинального и орального кандидоза можно после визуального осмотра слизистых и на основании жалоб пациентки.
Из лабораторных исследований назначают анализ мазка. Изучив под микроскопом образец, лаборант определяет наличие возбудителя.
Более информативным методом считается посев – выращивание культуры гриба, извлеченного из соскоба. Благодаря методике, можно определить вид возбудителя.Анализ не только подтверждает или опровергает наличие инфекции, но и позволяет подобрать метод лечения и отследить динамику.
Лечение
Ввиду ограниченного спектра лекарств, разрешенных беременным, лечение происходит медленно и требует постоянного контроля врача.
Условно все препараты можно разделить на противогрибковые и противомикробные местного и внутреннего применения.
В рационе должны преобладать фрукты, овощи, кисломолочные продукты с бифидобактериями. Полностью исключаются сладкие и пряные продукты, соления.
Особое внимание нужно уделять личной гигиене. Помимо двухразового душа, необходимо дополнительно обрабатывать половые органы отварами трав (ромашкой, корой дуба, шалфеем, листьями березы, смородины). После консультации врача отвары могут использоваться для сидячих ванночек.
Источник: https://medbooking.com/blog/article/ii-trimestr-beremennosti/molochnitsa-vo-vtorom-trimestre-beremennosti-prichiny-opasnosti-i-metody-lecheniia
Кандидоз в середине вынашивания
Молочница при беременности 2 триместр является редким заболеванием. Часто данный недуг обнаруживается после зачатия. Причины развития проблемы в середине вынашивания разнообразны. При обнаружении патологии следует незамедлительно посетить врача.
Если помощь не оказывается своевременно, развиваются неприятные осложнения. Проблемы могут возникнуть и у ребенка. По этой причине не следует относиться к молочнице легкомысленно.
Любое нехарактерное проявление со стороны репродуктивной системы должно сопровождаться медицинским осмотром.
Характеристики патологии
Молочница является грибковым заболеванием. Проблема сопровождается изменением качественного состава микрофлоры влагалища. Частой причиной патологии является грибок из рода кандида. В медицине молочница называется кандидозом или вагинитом.
Кандиды относятся к группе условно-патогенных грибков. У здоровой женщины данные микроорганизмы не вызывают проблем. При определенных обстоятельствах происходит гибель полезной микрофлоры влагалища. Освободившиеся участки заселяются кандидой. Разрастание патогенной микрофлоры приводит к активизации ее негативных качеств.
Совместно с развитием грибкового недуга у женщины наблюдается сильное воспаление слизистого слоя влагалища. Также наблюдаются дополнительные изменения в тканях желудочно-кишечного тракта и кожных покровах. Благодаря этим особенностям заболевания у пациентки наблюдается ряд дополнительных проблем.
Причины размножения патогенной микрофлоры
Рассматривается множество причин патологического размножения грибка. Кандида реагирует на любые изменения в иммунной системе.
Резкое снижение защитных функций организма влияет на активное размножение микроорганизма. Было установлено, что у многих беременных болезнь отступает после укрепления иммунитета. Но существуют и другие причины, вызывающие рост и развитие патогенного грибка:
- смена доминирующего гормона;
- наличие различных дополнительных недугов;
- несоблюдение правил личного ухода;
- перепад температур;
- диабетические проблемы;
- выбор неподходящего питания;
- ношение синтетических трусиков.
Основной причиной появления заболевания является смена доминирующего гормона. До беременности менструальный цикл регулируется работой нескольких гормональных веществ. После оплодотворения яйцеклетка прикрепляется к матке.
На месте прикрепления формируется хорион, выполняющий роль плаценты в первый триместр. Он продуцирует гормон беременности — хорионический гонадотропин. Это вещество помогает эмбриону правильно развиваться.
С начала второго триместра деятельность хорионического гонадотропина заменяется работой прогестерона. Он отвечает за правильный ход беременности.
Появление прогестерона сопровождается формированием плаценты. Данная ткань внедряется в стенки матки и получает питание от сосудов малого таза. Рост плаценты вызывает частичную гибель полезной микрофлоры.
На фоне упадка иммунной защиты происходит быстрое размножение патогенных микроорганизмов. Кандида быстро распространяется по репродуктивной системе.
Через несколько дней у женщины появляются первые признаки молочницы.
Другие причины
Проблема наблюдается и при наличии разнообразных дополнительных проблем. В организме здоровой женщины грибок имеется на слизистых тканях влагалища, матки, кишечника, желудка и кожных покровах. При хорошем состоянии здоровья количество патогенных микроорганизмов не превышает нормы. Но у некоторых пациенток имеются сопутствующие патологии, приобретенные до наступления беременности.
Причиной развития грибка может стать наличие хронического гастрита, панкреатита, колита. Также на размножение кандиды может повлиять наличие аллергических реакций и псориаза.
Под воздействием этих заболеваний происходит изменение качественного состава микрофлоры тканей. Распространение патогенного грибка приводит к поражению половых органов.
Наблюдается появление молочницы во втором триместре.
Таким же эффектом обладает и сахарный диабет. Диабетическое поражение сопровождается снижением эластичности сосудов. Ткани становятся дряблыми. Кровяное давление становится слабым. Кровяная жидкость является основным источником кислорода для различных органов. Красные тельца разносят кислород по всему организму. Он помогает клеткам тканей обновляться.
При недостаточном количестве этого вещества появляются проблемы с обновлением клеток. Ткань становится дряблой. Ее структура ухудшается. Под воздействием диабета наблюдается частичное разрушение отдельных тканей. Развитие диабетического поражения влияет на характеристики микрофлоры. Организм подвергается атаке патогенных грибков.При диабете молочница может возникнуть в любом триместре.
Негативное воздействие оказывает несоблюдение правил личной гигиены. Интимный уход важен для здоровья не только репродуктивной системы, но и всего организма. Для очищения половых органов выпускаются разнообразные средства.
Имеется специальная серия средств для беременных женщин. Если очищение совершается не ежедневно, патогенная микрофлора быстро распространяется. У таких пациенток повышается риск развития молочницы и других половых инфекций.
Дополнительные факторы
Молочница во втором триместре беременности выявляется и при резком перепаде температур. Купание в холодной воде, посещение бани сопровождается изменением температурных показателей кожных покровов.
Не все полезные грибки переносят такое воздействие. Часть микроорганизмов погибает. На участках ткани размножается кандида.
После перепада обнаруживается молочница и другие воспалительные заболевания мочеполовой системы.
Состав микрофлоры зависит и от питания женщин во втором триместре. Условно-патогенные грибки хорошо реагируют на прием острых и пряных специй. Увеличение колоний наблюдается и при длительном употреблении фруктов, содержащих большое количество кислот.
Чтобы избежать такой проблемы, следует отрегулировать питание. Необходимо исключить курение и прием спиртосодержащих напитков. Кандида активизируется у пациенток, которые употребляют различные животные жиры. При таком питании происходит изменение микрофлоры кожных покровов.
Устранить проблему можно с помощью специальной диеты.
Важную роль в состоянии репродуктивной системы выполняет и ношение различного белья. Специалисты рекомендуют приобретать нательное белье, изготовленные из хлопка. Запрещается ношение стринг. Данное белье провоцирует прямой контакт микрофлоры влагалища и кишечника. Длительное ношение таких трусиков провоцирует развитие разнообразных заболеваний. Молочница является распространенным недугом.
Признаки поражения микрофлоры
Во втором триместре у беременных наблюдается снижение влагалищной секреции. Это связано с формированием плотной пробки в цервикальном канале Пробка предотвращает попадание в полость матки болезнетворных бактерий.
На фоне этого пациентки отмечают, что секреция становится значительно меньше. Объем выделений значительно уменьшается. Бели становятся более густыми. Но иногда появляются другие нехарактерные признаки.
Женщина должна обратиться за помощью к специалисту при появлении следующих тревожных симптомов:
- увеличение объема секрета;
- появление неприятного запаха;
- неприятные ощущения в области половых губ;
- проблемы при мочеиспускании;
- редко: повышение температуры.
Основным признаком развития молочницы во втором триместре является увеличение объема секрета. Выделения становятся более обильными. Может наблюдаться изменение окраски. Секрет становится желтым или бежевым. Данные симптомы указывают на распространение молочницы по репродуктивной системе.
Изменяется и структура выделений. Они становятся похожими на творог или хлопья. Такие признаки указывают на добавление к молочнице вирусных инфекций. При появлении этого симптома необходимо срочно обратиться за консультацией к врачу. Лечащий гинеколог подберет правильное и эффективное лечение.
В норме влагалищная секреция обладает слабым кисловатым запахом. Соблюдение интимной гигиены позволяет быстро устранить его. При молочнице же запах становится сильным. Он может напоминать аромат рыбы или прокисшего молока. Именно по этой причине патология и называется в народе молочницей. Развитие данного симптома является основным признаком грибкового поражения.
Дальнейшее развитие инфекции сопровождается появлением неприятных ощущений в области половых губ. Женщина испытывает жжение при мочеиспускании. Половые губы зудят. Эти симптомы возникают из-за быстрого распространения грибка на наружные кожные покровы. Грибок начинает атаковать здоровые ткани. Этот процесс и вызывает перечисленные признаки.
При беременности женщины не всегда обращают внимание на влагалищную секрецию. Тревогу вызывает только изменение окраски выделений. Но многие пациентки часто измеряют температуру тела. Молочница сопровождается воспалением слизистых.Воспаление тканей вызывает незначительное повышение температуры тела. Может наблюдаться субфебрильная температура. Если женщина обнаруживает данный признак, не рекомендуется принимать жаропонижающие средства.
Первоначально следует пройти медицинское обследование.
Опасность патологии
Не следует считать молочницу неопасным заболеванием. Патология оказывает негативное влияние на ткани репродуктивных органов. При хроническом грибковом поражении часто наблюдается истончение тканей. Слизистые теряют свои качества. Эта проблема вызывает потерю эластичности шейки матки. Такие пациентки рискуют получить множественные разрывы половых губ в процессе родовой деятельности.
Опасна молочница и для ребенка. При прохождении родовых путей у плода начинается раскрытие дыхательных путей. Небольшое количество патогенных микроорганизмов попадает на слизистую ротовой полости. После рождения такие дети страдают кандидозом десен. Чтобы избежать развития подобных осложнений, необходимо пройти лечение.
Диагностические мероприятия
Диагностика проводится в несколько этапов. Первоначально врач проводит осмотр влагалища на кресле. Во время осмотра берется небольшая проба микрофлоры. Анализ безболезненный. Проба направляется на изучение в лабораторию.
В лабораторных условиях осуществляется посев мазка в специальные условия. В емкости происходит размножение только патогенных грибков. Колония, имеющая большее количественное качество, подвергается дополнительному воздействию на обнаружение чувствительности.
В процессе исследования осуществляется ультразвуковой осмотр. Специалиста интересует толщина стенок влагалища и наличие патогенных участков ткани в матке. Если обнаруживаются данные участки, необходимо провести дополнительный мазок.
Терапевтические мероприятия
Молочница, обнаруженная во втором триместре, плохо поддается лечению. Это связано с состоянием здоровья пациентки. При беременности не разрешается прием антибиотиков и многих противовоспалительных препаратов.
Но современные фармацевтические компании разработали лекарственные средства, которые можно использовать в период вынашивания. Они не оказывают токсического воздействия на плод и не вызывают осложнений. При беременности на втором триместре можно использовать следующие лекарственные средства:
- натамициновые суппозитории;
- ромашковый отвар;
- мирамистиновый спрей;
- бактериологические препараты.
У многих специалистов пользуются популярностью препараты, изготовленные на основе натамицина. Это вещество способствует устранению патогенных грибков и нормализации состава микрофлоры. Натамицин помогает в короткие сроки устранить молочницу и восстановить состояние микрофлоры.
Менее опасными считаются растительные лекарственные средства. У беременных популярностью пользуется отвар ромашки. Данное вещество обладает антибактериальной и противомикробной активностью. Отвар можно использовать для подмывания или в качестве ванночек. Но такое лечение следует использовать в качестве сопутствующего.
Обработка слизистых осуществляется с помощью мирамистинового раствора. Данное лекарственное средство очищает стенки влагалища от болезнетворных бактерий. Периодическое использование мирамистина позволяет избежать дальнейшего распространения инфекции по родовым путям.
Хороший эффект оказывают и бактериологические препараты. Они изготовлены на основе бактерий, оказывающих губительное воздействие на патогенные микроорганизмы. Выпускаются эти лекарства в виде свечей и растворов. Свечи устанавливаются во влагалище, растворы используются в качестве спринцевания.
Молочница является частой проблемой в течение всей беременности. Своевременное обнаружение и лечение помогает избежать разнообразных проблем в процессе родовой деятельности. Также сохраняется здоровье ребенка.
Источник: https://JdemBaby.com/pregnancy/problems/molochnitsa-pri-beremennosti-2-trimestr.html
Какое при молочнице при беременности 2 триместр лечение

Молочница при беременности (2 триместр), лечение которой заключается в искоренении грибка Candida, представляет собой достаточно распространенную проблему. Клинически лечение делится на 2 группы:
- неосложненный вагинальный кандидоз, который протекает в виде относительно легкой формы заболевания (проявления ослабевают на протяжении недели после начала применения противогрибковых препаратов);
- сложный вагинальный кандидоз, лечение которого более трудное.
В этих случаях терапевтический курс следует продлить до 10-14 дней. В случае безуспешного местного лечения молочницы у беременных, а также для устранения тяжелых рецидивов рекомендуется системная терапия.
Пробиотики в лечении и профилактике
У пациенток с рецидивирующей инфекцией для восстановления естественной влагалищной колонизации наиболее часто используются:
- L. rhamnosus;
- L. fermentum;
- L. casei;
- L. gasseri;
- L. acidophilus;
- L. delbrueckii;
- L. plantaruma;
- L. paracasei.
Для терапевтических целей необходимо достаточное количество бактерий. Оно указывается в CFU (коли формные единицы), но у некоторых продуктов невозможно определить содержание бактерий даже на сайте производителя (Vagilact, Gyntima probiotica, Gyntima probiotica forte), другие указывают объем в граммах без указания граммажа (GynOcaps).
В случае перорального приема должна быть обеспечена устойчивость бактерий при прохождении через желудочно-кишечный тракт и, в частности, через кислую среду желудка. Системное применение пробиотиков не подходит для пациенток с тяжелым иммунодефицитом и после недавней операции ЖКТ ввиду, хоть и малого, но риска бактериемии и сепсиса.
В настоящее время рынок предлагает целый ряд различных пробиотических препаратов. Большинство из них предназначено для перорального применения, например Flora Protect® Probiotics (производитель — Natura), лактобациллы Forte с пребиотиками, Swiss Laktobacily 5, Biopron®9 и др.Пробиотики подходят и для лечения кандидоза во втором триместре беременности. Для использования в гинекологии предпочтительными являются вагинальные лекарственные формы. В настоящее время на рынке присутствует несколько пробиотических препаратов данного вида, например Fermalac vaginal, Gynocaps, Gyntima probiotica (вагинальные суппозитории) и др.
Лекарственный препарат Гино-Певарил
Продукт Гино-Певарил — это противогрибковое средство для вагинального или дермального применения.
Препараты Гино-Певарил 50, Гино-Певарил 150 (вагинальные суппозитории) и Гино-Певарил 150 Комбипак (вагинальные суппозитории и крем) рекомендуются для взрослых женщин и девушек в возрасте от 16 лет.
Они содержат эконазол-нитрат — имидазольное соединение, эффективное против грибков, плесени и некоторых бактериальных инфекций.
Нитрат эконазола подавляет и останавливает пролиферацию грибков и плесени, которые могут вызывать заболевания женских половых путей (молочница во влагалище).
Перед применением препарата сообщите своему врачу или фармацевту обо всех лекарствах, которые вы употребляли в последнее время, принимаете сейчас или только собираетесь это делать.
Женщинам, использующим оральные антикоагулянты (препараты для уменьшения свертываемости крови), такие как Варфарин и Аценокумарол, во время лечения Гино-Певарилом нужно проявлять осторожность и контролировать эффекты этих медикаментов.
Желательно предотвратить контакт между латексными контрацептивами и кремом Гино-Певарил, так как ингредиенты препарата могут повредить материал. Продукты и напитки не влияют на действие Гино-Певарила.
Лечение молочницы при беременности (2 триместр) при помощи Гино-Певарила (кроме того, это касается кормления грудью или планирования беременности) предполагает консультацию с врачом или фармацевтом. Особенно важный в этом отношении первый триместр беременности из-за всасывания препарата в кровь.
Женщины, вынашивающие младенца, должны перед и после введения вагинальных суппозиториев Гино-Певарил тщательно мыть руки.
Крем Йенамазол 2%
Йенамазол 2% — это вагинальный крем, характеризующийся широким спектром противогрибкового действия. Препарат активен в отношении ряда патогенных грибковых микроорганизмов, в том числе дерматофитов, дрожжей и плесени. Кроме того, противодействует вагинальным жгутиковым (трихомонадам) и некоторым видам бактерий.
Лечение при помощи препарата Йенамазол назначается в следующих случаях:
- вагинальные грибковые инфекции или вагинит, вызванные патогенными грибами (обычно дрожжами);
- вагинальные грибковые инфекции, вызванные грибком Candida;
- кандидозное воспаление вульвы.
Без консультации со специалистом не следует комбинировать любые препараты для местного лечения кандидоза. Йенамазол 2% уменьшает эффект некоторых антибиотиков (Амфотерицина В и других полиеновых средств, например Нистатина или Натамицина). При беременности, кормлении грудью или планировании зачатия о приеме препарата проконсультируйтесь с врачом или фармацевтом.
Крем вводится каждый вечер в течение 3 последовательных дней. Лечение медикаментом Йенамазол 2% в течение этого периода, как правило, достаточно для того, чтобы грибковая инфекция была вылечена. При необходимости курс терапии повторяется.
Поскольку кандидоз поражает как влагалище, так и вульву, комбинированное лечение обеих этих областей должно осуществляться одновременно. Вагинальный крем требуется вводить во влагалище как можно глубже. Применение медикамента наиболее удобно в положении лежа на спине со слегка вытянутыми ногами.
Способ использования аппликатора:
- тщательно вымойте руки;
- выньте аппликатор из упаковки, его палочку выдвиньте полностью;
- откройте тюбик, присоедините к нему аппликатор и, крепко держа, наполните его, осторожно сжимая тюбик;
- снимите аппликатор из тюбика, введите его во влагалище и выдавите содержимое (крем) при помощи нажатия;
- выньте аппликатор и выбросьте его.
Препарат Канестен
Канестен — вагинальные таблетки, используемые для лечения гинекологического воспаления, вызванного грибковыми микроорганизмами, дрожжами, особенно видом Candida. Кроме того, Канестен противодействует вагинальным инфекциям, вызванным грамположительными, в частности стафилококками, стрептококками, и грамотрицательными микроорганизмами.
Канестен можно использовать при следующих проявлениях кандидоза:
- зуд, жжение и/или покраснение влагалища и наружных половых органов;
- отечность и болезненность тканей влагалища и вульвы;
- выделения (беловатые, кусковые, без запаха).
Не используйте препарат Канестен в следующих случаях:
- наличие аллергии на активное вещество или любой из других ингредиентов препарата;
- увеличенная температура (38°С или выше) или озноб;
- боль в нижней части живота;
- боль в спине;
- пахнущие выделения из влагалища;
- тошнота;
- вагинальное кровотечение и/или боль в области таза;
- жжение во время мочеиспускания и другие проблемы, связанные с вагинальными выделениями.
Перед использованием препарата Канестен проконсультируйтесь с врачом в следующих случаях:
- у вас было более 2-х инфекций (кандидоза) в течение последних 6 месяцев;
- вы или ваш партнер ранее болели любым венерическим заболеванием;
- вы находитесь в возрасте до 16 лет или старше 60 лет;
- у вас когда-либо была аллергическая реакция на Канестен или другие вагинальные противогрибковые препараты.
В течение первых 3-х месяцев беременности Канестен использовать не следует. Таблетка вводится без использования аппликатора.
Профилактика женской гигиены
Немаловажную роль в вопросе, как и чем лечить молочницу при беременности, играет регулярное и тщательное соблюдение правил интимной гигиены. Ее основа — это теплая вода.
Для мытья интимных областей, однако, нецелесообразно применение мыла, так как оно может ухудшить вагинальную флору. Кроме того, следует обратить внимание на одежду.
Рекомендуемое белье — дышащее, в приоритете — натуральные материалы, синтетика совершенно непригодна.
В вопросе о том, как лечить вагинальный кандидоз, важно дополнение правильной интимной гигиены продуктами, поддерживающими уровень лактобацилл, и прямым их потреблением (пробиотики) либо путем добавления в пищу (пребиотики) или путем регулирования кислотности влагалищной среды.
Как известно, пробиотики способствуют уменьшению риска инфекций во влагалище, вызванных Candida, посредством нескольких механизмов, в частности за счет уменьшения количества дрожжевых микроорганизмов в ЖКТ и, соответственно, обесцениванием потенциального резервуара для рецидива инфекции.
Наряду с вагинальными капсулами с содержанием сухих лактобактерий применяются и легкие антисептики, такие как масло чайного дерева.
Рекомендуется использование вагинальных ванночек и промываний. Уместными являются очищающие натуральные экстракты розы, ромашки и гамамелиса.Эти растения обладают успокаивающим действием и уменьшают повышенную циркуляцию крови при болезненных состояниях.
Фармакологические вещества этого типа включают, в частности, Розалгин (Rosalgin®) — порошок для приготовления раствора для гинекологического использования — и Афловаг (Aflovag®), который продается в пакете и готов к использованию.
Активное вещество — бензидамина гидрохлорид — характеризуется комплексным противовоспалительным, антимикробным и локальным анестезирующим эффектом, способствует регенерации естественной влагалищной флоры, эффективно противодействует патогенным микроорганизмам. Кроме того, благодаря его десенсибилизирующему эффекту немедленно устраняется неприятная болезненность и зуд.
Питание при лечении кандидоза
Как вернуть здоровье и баланс телу, предотвратить распространение грибка в организме? В дополнение к регулярному отдыху и медикаментозному лечению, правильной тщательной гигиене, избеганию применения антибиотиков и гормонов способна помочь противогрибковая диета. Она имеет несколько основных принципов.
Для своего размножения грибок нуждается в сахаре. Разрастание патогена вызывает повышенную тягу к сладкому, поэтому главная цель противогрибковой диеты заключается в избегании потребления рафинированного сахара, алкоголя, молока и его производных, а также синтетически модифицированных продуктов. Какая пища подходит, а какая — нет?
Рекомендуемые продукты:
- овощи;
- фрукты — несладкие;
- бобовые культуры;
- крупы, рис и макаронные изделия (из муки грубого помола);
- растительные жиры и масла холодного отжима;
- орехи и семена;
- мясо и яйца;
- печень — куриная и телячья;
- рыба и морепродукты;
- уксус — ферментированный яблочный;
- соль — морская и гималайская;
- травы.
Неуместные продукты следующие:
- маринованные, консервированные, соленые, сладкие или химически обработанные;
- большие количества слишком сладких фруктов, таких как бананы, дыня, виноград, персики;
- кисломолочные, сыр тофу;
- проросшие зерна;
- белая мука, белый рис, дрожжи, кукуруза;
- рафинированные масла, маргарин;
- уксус, кроме ферментированного яблочного;
- говяжья и свиная печень;
- грецкие орехи, арахис, фисташки, кешью, изюм, финики, инжир;
- магазинные соки, алкоголь и кофе.
Диета должна быть дополнена достаточным питьевым режимом, состоящим из негазированной воды, зеленого чая, свежих фруктовых и овощных соков. Подходят, кроме того, противогрибковые чаи из трав и овощей, таких как:
- календула;
- имбирь;
- эхинацея;
- хлорелла;
- лопух;
- пассифлора;
- настурция;
- напитки мате и лапачо.
Перед использованием любых трав проконсультируйтесь с врачом. Соблюдение противогрибковой диеты для большинства женщин, особенно во время беременности, является довольно сложным. Но за такое питание тело вознаградит вас и здоровьем, и красотой, а также ясным умом.
Лечение кандидоза в период беременности, как и в целом, должно быть комплексным и включать не только местную терапию, но и корректировку питания, а при необходимости, изменение образа жизни и даже типа одежды.
Источник: https://stopmol.ru/molochnitsa/molochnitsa-pri-beremennosti-2-trimestr/
Лечение молочницы во втором триместре беременности

Лечение молочницы во втором триместре начинается именно потому, что в этот период риск нанесения ущерба здоровью ребенка существенно уменьшается. Однако, даже в это время необходимо соблюдать строгую осторожность и наблюдаться у врача регулярно.
Вопрос: а нужно ли вообще лечить молочницу во время беременности? Ответ: непременно! И лечащий доктор должен об этом позаботиться, назначив эффективное и безопасное лечение грибковой инфекции.
И очень важно устранить грибок еще до родов, поскольку иначе ребенок может заразиться молочницей, когда будет проходить по родовым путям.
Симптомы молочниц
Поскольку молочница выражается довольно ярко, на первые симптомы трудно не обратить внимание. Появление белых неприятных выделений пропустить мимо своего внимания просто невозможно.
Если же не принять медикаментозные меры, выделения смогут принять более густой вид, появится зуд и жжение, сухость и повысится общая температура в организме.
Необходимо обязательно пролечить молочницу во 2-м триместре у хорошего доктора. Самолечение может снять симптомы, но проблема и все сопутствующие угрозы останутся.
Почему молочница опасна при ношении ребенка?
Если же не беременная женщина может «забить» на молочницу и не обращать внимания на нее, то для беременных такое поведение просто непозволительно.
Особенно на последних неделях беременности кандидоз может нанести непоправимый ущерб здоровью ребенка и осложнить роды.
Также опасна молочница и тогда, когда для лечения необходимо принимать гормональные и антибиотические средства. Особенно опасен кандидоз для беременных с лишним весом, диабетом, герпесом и другими хроническими заболеваниями.
Как лечить молочницу и как она воздействует на беременность?
- Появляется жжение, которое не дает нормально спать ночью, делает женщину более раздражительной. Поэтому беременные женщины жалуются на головную боль, давление и увеличение тонуса матки, что может привести к бесплодию или выкидышу, из-за нарушения в развитии ребенка.
- Нарушение слизистой оболочки – это, прежде всего, благоприятная среда для формирования грибка и его размножения. Также часто из-за этого возникают проблемы с другими инфекциями и заболеваниями, лечение которых предполагает прием антибиотиков.
- Могут возникнуть осложнения при родах и вызвать сбои в развитии ребенка на последних сроках беременности. Чтобы этого избежать, необходимо лечить кандидоз именно на 2-м триместре ношения ребенка, когда риск нанести вред здоровью малыша минимален и можно принимать противогрибковые местные средства.
- Если женщина рожает уже не первый раз, а ранее ей приходилось делать кесарево сечение, повышается риск разрыва матки. Это большая проблема, которая нуждается во врачебной помощи.
- Постоянное жжение может привести к расчесыванию влагалища, что вызовет большой стресс и даже экзему.
Рекомендуется устранять жжение средствами, предписанными лечащим врачом и никак иначе.
Чем молочница опасна для ребенка?
На раннем сроке ношения плода увеличивается маточный тонус, а это очень плохо для правильного развития плода: ребенок не получает нужные компоненты и кислород в необходимом объеме, в результате чего появятся проблемы с формированием правильных внутренних органов.
Если же молочница сопровождается бактериальной инфекцией, а это довольно регулярная ситуация, то вне зависимости от срока, есть большой шанс заражения ребенка.
Это существенно увеличивает шансы на выкидыш. Если же ребенок заражается грибком в утробе, то он активно развивается на слизистой оболочке рта и на пищеварительном тракте, что приведет в существенным проблемам со здоровьем.
Какое лечение избавит от молочницы?
Лечение молочницы при беременности во 2 триместре должно проходить только под присмотром доктора. А еще лучше будет, вообще, предотвратить появление молочницы.
Для этого необходимо сдать все анализы и пройти диагностику на предмет молочницы еще перед зачатием. Если же симптомы были найдены, то сначала необходимо вылечить молочницу, а уже потом думать о зачатии.
Что еще можно сделать?
- Во время полового контакта во время беременности необходимо пользоваться презервативами, поскольку есть риск заразиться молочницей от полового партнера. Даже если у него не проявляются симптомы молочницы, он может быть её носителем, сам того не подозревая, а ослабленный женский организм быстро примет в себя любую инфекцию;
- Соблюдать гигиену и отказаться от антисептических препаратов, нарушающих естественную микрофлору организма;
- Отказаться от синтетического белья, которое блокирует нормальную циркуляцию воздуха, создавая благоприятную среду для развития грибка;
- Посещать доктора на регулярной основе, и при появлении молочницы тщательно соблюдать рекомендации и предписания специалиста. Нельзя заниматься самолечением, поскольку есть большой риск усугубить заболевание и нанести непоправимый ущерб здоровью и развитию ребенка в утробе матери;
- Соблюдать здоровый рацион, исключить из него соленое, сладкое, острое и мучное. Эти продукты только способствуют распространению грибка в организме, создавая благоприятную для его развития среду;
- Одеваться по погоде — не допускать переохлаждений и перегрева организма. Особенно это предостережение касается осеннего и зимнего сезонов, когда есть большой риск подхватить простуду, или, наоборот, одеться слишком тепло.
Если же молочница появилась на втором триместре беременности, не стоит вдаваться в панику и депрессию. Необходимо действовать — обратиться в врачу, который скажет как и чем лечить заболевание, и направить все усилия на устранение болезни.
К счастью, современные препараты позволяют быстро вылечить молочницу у беременных и избежать осложнений, если же все меры были приняты своевременно.
Всегда вовремя реагируйте на изменения в своем организме и тщательно следите за своим здоровьем и здоровьем будущего малыша, и помните: безопасное лечение молочницы при беременности – это вполне реально!
Лечение молочницы во втором триместре беременности Ссылка на основную публикацию
Источник: https://mymatka.ru/molochnica/2-trimestr-beremennosti
Молочница во втором триместре беременности

Когда у женщины наступает 4 месяц беременности, можно порадоваться, поскольку 1/3 вынашивания ребёнка уже пройдено.
Наступило окончание основной гормональной перестройки в организме, отступил токсикоз по утрам, женщина чувствует себя энергичнее, пусть и матка её увеличивается в размерах.
Таким образом, во втором триместре беременная гораздо лучше чувствуют себя, и становится значительно спокойнее.
Как лечить молочницу во втором триместре беременности
По сравнению с первым триместром беременности, во втором вначале предлагается для пациенток лечение более развёрнутого характера, поскольку самый опасный период миновал.
И всё же сильный прием медикаментов запрещен.
Подобно 1 триместру, данный период подразумевает назначение, как правило, местных препаратов, которые выпускаются в виде кремов, вагинальных таблеток, свечей, мазей и гелей.
Терапия во втором триместре беременности направлена на то чтобы:
- Подавлять размножение дрожжевых грибков в дальнейшем
- Нормализовать влагалищную микрофлору
- Устранить симптоматику болезни
Важно знать!
Не следует принимать лекарственных средств, если они не разрешены специалистом.
Не нужно слушать подруг родственников и знакомых, уверяющих, что когда они были в таком положении и при этом применяли лекарство, которое позволило им быстро и легко избавиться от молочницы.
Это не вылилось в осложнения, а малыш родился здоровым. Несмотря на это не следует прибегать к самолечению в период беременности, даже если медикаменты безобидны на первый взгляд.
Лечение молочницы медикаментами во втором триместре беременности
Подбор препаратов, которые применяются в качестве терапии против кандидоза во втором триместре, следует производить, учитывая самочувствие пациента, степень обширности грибковых поражений, фаз, когда развивается кандидоз, с сопутствующими патологиями. На выбор лекарств влияет степень тяжести протекания беременности.
- Натамицин (в форме вагинальных таблеток)
Может приниматься на любых сроках беременности, поскольку в его составе не имеется токсичных веществ, и не оказывается негативное влияние на развитие плода и состояние здоровья матери. Препарат почти не всасывается посредством слизистых в общий кровоток.
Натамицин следует отнести к группе антибиотиков, к основному действующему веществу которого обладают чувствительностью все грибковые микроорганизмы. Препарат при проникновении в мембраны клеток грибка способствует разрушению патогенной микрофлоры внутри. Дело заканчивается ликвидацией проявления кандидоза и дальнейшим прекращением роста грибков.
Применение средства производится по одной таблетке однократно перед сном ежесуточно. Женщинам следует лечь на спину, приподнять бёдра и произвести ввод таблетки глубоко во влагалище.
Определить курс лечения по длительности может только врач. Для применения препарата оптимальным сроком является 3–6 суток.
Если это необходимо, средство следует применить ещё на протяжении двух суток после того, как симптомы заболевания исчезнут.
- Клотримазол (в форме свечей)
Применение препарата возможно во втором и третьем триместре. Принимать Клотримазол в первые три месяца беременности запрещено. Препарат подавляет жизнедеятельность болезнетворных организмов, к которым относятся дрожжеподобные грибки и клеточная мембрана.
Преимуществом клотримазола является отсутствие процесса всасывания в кровь основного компонента. Максимальную концентрацию содержит только вагинальный секрет.
В общем кровотоке находится его незначительная часть, что не оказывает существенного негативного влияния на здоровье матери и плода. Применение клотримазола производится однократно по вечерам. Длительность курса составляет 6 суток, при необходимости возможна корректировка.
Ложась на спину, женщина глубоко вводит свечу во влагалище при помощи специального аппликатора, который идет в комплекте.
- Гинофорт (в форме вагинального крема)
Частицы эмульсии, содержащие главный ингредиент под названием бутоконазол, обволакивают слизистую влагалища, создавая тонкую защитную пленку на поверхности. После оседания активного вещества на стенках половых путей происходит начало процесса по разрушению патогенной микрофлоры длительностью 4 дня.
Гинофорт, который зачастую назначается в целях терапии от молочницы, то есть, кандидоза, во втором триместре беременности, характеризуется удобством в применении. Его отличием от других препаратов является то, что после нанесения он не вытекает из влагалища, создавая комфорт при лечении.
Длительность терапии составляет приблизительно одну неделю. С первого дня приёма лекарственного препарата исчезают неприятные проявления в виде жжения, зуда и отёков. Применение крема производится интервагинально, один раз в сутки, что не зависит от времени, но лучше всего наносить перед сном.Применение гинофорта удобно, поскольку он продаётся, расфасованный на однократные дозировки, содержащие по 5 г вещества.
- Гино-Певарил (в форме свечей)
Препарат применяется для лечения кандидоза в двух последних триместрах беременности. Активные компоненты эффективным образом нейтрализуют дрожжеподобные и плесневые грибки, кроме того, дерматофиты.
Основное вещество в виде Гино-Певарила способствует разрушению клеточных мембран грибков, что приводит значительному повышению степени проницаемости. Данный процесс чреват гибелью грибковой инфекции.
Назначение нередко производится в случаях приёма лекарственных средств, которые обладают сходством в отношении фармакологических и фармакокинетических параметров, не оказывающих воздействие должным образом и не приносящих положительного максимального результата. По мнению многих женщин, симптомы молочницы полностью отсутствуют по истечении 3 дней лечения. Прежде всего, наступает исчезновение зуда, чувства жжения и покраснения.
Лечиться от молочницы при помощи данного средства следует 2-недельным курсом. Лечащему врачу под силу корректировка длительности терапевтического курса при необходимости. Применение средства производится однократно перед сном. Женщине следует лечь на спину и произвести ввод свечи глубоко во влагалище.
Избавление от молочницы при беременности народными средствами
Вспомогательное лечение беременных женщин может быть основано на определённых народных средствах. Подобно медикаментам, их применение требует консультации с лечащим врачом.
Спринцевания
Несмотря на то, что в указанный период применяется спринцевание для лечения молочницы, необходима осторожность при соблюдении определённых правил. Данные процедуры проводятся не более 5 дней подряд и не чаще одного раза в сутки, лучше всего вечером, перед тем как принять лекарственный препарат, назначенный врачом.
В одном литре кипятка растворяется 10 г соды, после чего раствор тщательно перемешивается. Следует дождаться, пока не произойдёт остывания температуры до 37–37,5⁰С, и применять согласно назначению.
Еще одним ингредиентом, применяемым для приготовления раствора в целях процедуры спринцевания, следует считать целебные травы:— Душицы— Зверобоя— Крапивы— Манжетки— Ноготков— Ромашки
— Шалфея
В кипящую воду в объёме 1 л производится добавление 20 г травы, либо травяной смеси, после чего отвар держится на огне на протяжении 15 минут. Далее следует процедить раствор, остудить и применить по назначению.
- С использованием натуральных продуктов
Для приготовления раствора для спринцеваний следует применить натуральные продукты в виде чеснока и репчатого лука.
В воде, объёмом 1 л, следует в течении 5 минут прокипятить головку любого из продуктов, которые указаны выше. Для того чтобы усилить действие раствора, добавляется 100 мл отвара травы лекарственного назначения, к примеру, ромашки.
Внимание!
Способы приготовления растворов, описанные выше, подойдут и для подмывания наружных половых органов. При появлении молочницы во втором триместре беременности не паникуйте, а примите все меры, чтобы устранить болезнь. Посетите специалиста, который, выслушав ваши жалобы, произведёт определение степени обширности грибковых поражений, а также назначение адекватной и безопасности терапии.
Источник: http://kandidoza.net/molochnica-vo-vtorom-trimestre-beremennosti


