Утолщение плаценты при беременности 32 недели причины и последствия
Толщина плаценты по неделям: таблица норма в 20 28 30 31 32 33 35 беременности
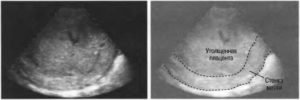
Плацента является первостепенным органом, который определяет нормальный ход беременности. Толщина плаценты по неделям играет значимую роль для жизнеобеспечения развивающегося плода.
Фотографии:
плацента интересно живот
что делать у врача уход
узи боли тяжесть
к врачу удобно прослушивание
В переводе с греческого это слово означает «лепешка». Несмотря на легкомысленность названия орган представляет исключительную ценность.
Уникальность его в том, что:
- во-первых, он живет только во время беременности и отторгается в течение 15 минут после рождения ребенка, недаром иначе его называют «детское место», как любой живой орган, проходит все этапы формирования, развития и даже старения;
- во-вторых, плацента является единственным органом, одновременно принадлежащим матери и ребенку, толщина плаценты зависит от недели беременности, нормы указаны в специальной таблице.
Формирование и гормональные функции
Основа плаценты состоит из ворсинок, которые начинают формироваться на седьмой день после зачатия. Внутри ворсинок происходит циркуляция крови зародыша, а снаружи происходит омывание ворсинок материнской кровью.
Наглядный макет
Происходит двухсистемный процесс кровообращения и газообмена: материнский и плодовой. Кислород поступает к зародышу и возвращается в кровь матери углекислым газом.
В зависимости от недели беременности происходит увеличение толщины плаценты, активный рост происходит на 19-35 неделях.
Планомерное развитие и формирование детского места приводит к полноценному функционированию приблизительно к 12 неделе беременности.
Существует несколько уровней зрелости плаценты, которые определяются по нормам толщины с помощью УЗИ на 20 неделе беременности. Сначала определяется место прикрепления, далее участок с наибольшим размером, по которому рассчитывается толщина.
Помимо обеспечения дыхательной и прочих функций для малыша, существует немаловажная гормональная функция. Плацента способствует выработке порядка пятнадцати гормонов, обладающих различными свойствами, которые необходимы для нормального вынашивания ребенка. Именно они сохраняют и пролонгируют беременность.
До 27 недели плацента находится на ранней стадии развития. Начиная с 32 недели норма толщины изменяется и наступает вторая стадия развития. Ближе к родам она начинает стареть, что говорит о третьей стадии зрелости.
Возможные нарушения развития
Бывают случаи сбоев жизнедеятельности детского места под воздействием внешних или внутренних обстоятельств. Если беременность протекает нормально, то толщина плаценты постоянно увеличивается и составляет ближе к 36 неделе срока значение от 20 мм до 40 мм. Любые отклонения от нормы по неделям беременности и по толщине плаценты несут угрозу тяжких последствий.
Без отклонений от нормы
Достаточно часто врачи диагностируют гипоплазию – это уменьшенная толщина плаценты. Если это несущественное отхождение от нормы, то паниковать не стоит. Значительное утончение детского места – достаточно редкое явление.
Более того, существуют размеры, которые соответствуют определенной женщине. Они зависят от телосложения и других особых параметров, когда норма толщины плаценты определяется индивидуально на соответствие неделям срока беременности.
Диагноз ставится только после генетического обследования и консультации.Во время вынашивания ребенка уменьшение плаценты может происходить неоднократно. Причины могут быть разными:
- употребление алкогольных напитков или наркотиков, курение;
- неправильное питание, диеты;
- депрессивные или стрессовые состояния;
- гипертоническое состояние беременной женщины;
- наличие инфекционно-воспалительных процессов;
- гестоз, отечность, наличие белка в моче.
Иногда гипоплазия связана с врожденными пороками ребенка, что грозит серьезными проблемам для здоровья малыша.
Если к 30 недели беременности показатели толщины плаценты существенно занижены и составляют значение меньше 28 мм, это может привести к следующим последствиям:
- наметится изменение сердцебиения малыша, обычно ритм становится слабым;
- разовьется гиподинамия.
Существуют противоположные случаи – это гиперплазия, когда плацента сильно увеличена. Причины этого факта могут быть разные:
- наличие токсоплазмоза, сифилиса или сахарного диабета у беременной;
- при резус-конфликте;
- нарушение работы почек или водянки у малыша;
- развитие тромбоза в ворсинках плаценты;
- перенесенный вирус или скрытое носительство вирусного заболевания.
Активное утолщение плаценты может вызвать преждевременные роды. Функции обеспечения плода кислородом, гормонами и питанием начинают работать с перебоями. Лечение подразумевает постоянное медицинское обследование.
Продолжение рода
Если к 31 неделе норма толщины плаценты существенно увеличена и составляет на порядок больше 32 мм, то это может привести к следующим последствиям.
- Возможно проявление гипоксии (недостатка кислорода) плода. Если не будут приняты своевременные меры, то существует риск асфиксии, внутриутробной гибели ребенка от удушья.
- Замечались случаи задержки внутриутробного развития, что приводит к различным диагнозам после родов. К примеру, ДЦП у ребенка.
Существует угроза выкидыша или преждевременных родов.
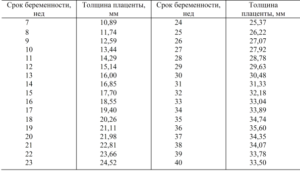
Таблица соответствия нормам
| Неделя беременности | Норма толщины |
| 20 | 21,8 |
| 21 | 22,6 |
| 22 | 23,4 |
| 23 | 24,2 |
| 24 | 25,1 |
| 25 | 26,0 |
| 26 | 26,9 |
| 27 | 27,8 |
| 28 | 28,7 |
| 29 | 29,6 |
| 30 | 30,5 |
| 31 | 31,4 |
| 32 | 32,3 |
| 33 | 33,2 |
| 34 | 34,1 |
| 35 | 34,9 |
| 36 | 35,6 |
| 37 | 35,1 |
| 38 | 34,6 |
| 39 | 34,1 |
| 40 | 33,5 |
Мамин и папин малыш
Какая должна быть норма толщины плаценты при беременности можно узнать, посмотрев параметры в указанной таблице. К примеру, размер в 31 мм соответствует 30-31 неделе беременности. Такое значение говорит о том, что у вас первая стадия зрелости, которая идеально соответствует норме.
Одним из основных параметров органа, характеризующих его состояние, считается определение степени зрелости. Проведенное обследование УЗИ дает возможность заранее выявить физиологию и патологию детского места.
Специалист расшифровывает показатели
Используя указанную таблицу, можно всегда быть в курсе происходящих внутри вас изменений, а также наблюдения за нормами толщины плаценты относительно срока беременности.
Способы увеличения плаценты
Как увеличить или уменьшить толщину плаценты определенных схем и рецептов нет. Лечения как такового не существует, но возможно поддержание матери и плода в стабильном состоянии.
Комплексная терапия заключается в:
- постоянном наблюдении и врачебной консультации;
- устранении причин, послуживших отклонению толщины плаценты от нормы относительно срока беременности;
- приеме назначенных врачом витаминов и препаратов.
задача – улучшение гиподинамики для формирования плаценты и развития плода. Куда можно обратиться указано ниже.
| Медицинский центр | Адрес | Цена |
| Столичная медицинская клиника | г.Москва, ул. Сретенка, д. 9 | от 350 руб. до 12000 руб. |
| Юнион Клиник | г.Санкт-Петербург, ул. Марата, д.69-71 | от 1500 руб. |
| Авиценна | г. Минск, ул. Громова, д.14 | от 4000 руб. |
| Допомога | г. Киев, ул. Днепровская набережная, д. 26 и | от 180 гривен |
- КТР плода по неделям беременности
- Фибриноген при беременности
- Правила питания и диет при гестационном диабете
- Самые опасные недели беременности
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник: https://sberemennost.ru/po-nedelyam/tolshhina-placenty-po-nedelyam
Гиперплазия плаценты при беременности

Плацента – это временный орган, который образуется в организме женщины во время беременности. Предназначение у него простое – обеспечить успешное вынашивание и развитие плода.
Функции плаценты
Плацента в женском организме формируется вплоть до 16 недели беременности, при условии что все идет нормально. В матке закрепляется оплодотворенная яйцеклетка, которая и дает сигнал развитию плаценты. Она выполняет очень важные функции: обеспечивает будущего младенца нужным количеством полезных и питательных веществ, а также транспортирует кислород к нему.
На ультразвуковом исследовании можно определить толщину этого важного органа, а затем легко проанализировать, выполняется ли ее предназначение в полном объеме.
Что такое гиперплазия?
Гиперплазией плаценты называется чрезмерное ее утолщение, когда она не соответствует нормам развития. Это значит, что в организме женщины имеются некоторые патологии. Анализ толщины плаценты целесообразно проводить, начиная с 20 недели беременности.
Что является нормальной толщиной? В зависимости от срока беременности определяется и толщина плаценты в миллиметрах. То есть столько миллиметров примерно должно быть, сколько соответствует сроку беременности.
Пик роста эмбрионального органа приходится на 37 неделю. Толщина ее в норме в этот период должна быть 33,7 мм. После чего плацента больше не растет, а даже несколько уменьшается. К родам в норме ее толщина может составить 33,2 мм.
В этой связи выделяют пять степеней зрелости эмбрионального органа.
Нулевой степенью считается толщина плаценты до 30 недели беременности, первой степенью зрелости — 34-36 неделя, при имеющейся патологии — 27-28 неделя, вторая степень — 34-38 неделя, третья степень — с 38 недели. Четвертой степенью зрелости считается состояние этого важного органа перед самыми родами. В этот период начинается его старение.
В некоторых случаях плацента может быть излишне тонкой. Это состояние тоже является патологией, но не столь опасной, как гиперплазия. Часто встречается у худых и миниатюрных женщин.
Когда чаще всего проявляется гиперплазия плаценты при беременности? 20 недель – критический период.
Максимальный рост плаценты происходит именно на последних 20 неделях. Ее толщина чаще всего измеряется в том месте, где к ней крепится пуповина.
Конечно, при измерении ее размеров обязательно нужно учитывать индивидуальные особенности женщины. Если имеются отклонения в толщине плаценты, это может быть чревато неприятными последствиями для плода.
При гиперплазии эмбриональный орган утолщается в некоторых случаях до 60 мм.
Каковы основные причины гиперплазии плаценты?
Есть определенные факторы, которые могут спровоцировать гиперплазию. Рассмотрим их более подробно:
- Клиническая несовместимость матери и плода по крови (резус-конфликт или несовместимость по группе крови). В этом случае чаще всего требуется внутриутробное переливание крови.
- Генетические мутации.
- Развитие острых вирусных инфекций. Возможно, необходимой будет антивирусная терапия.
- Гемоглобин в крови значительно понижается, развивается железодефицитная анемия. Потребуется повышение его уровня. Сделать это можно специальными препаратами железа.
- Повышается сахар в крови, что приводит к развитию сахарного диабета. Нужен тщательный контроль сахара, при повышении его необходимо снижать.
- В результате хронических половых инфекций (уреаплазмы, токсоплазмы, сифилиса, микоплазмы, хламидиоза, гонореи).
В связи с этими патологическими состояниями проявляет себя гиперплазия плаценты. Чем опасно это? Об этом будет сказано ниже.
На ранних сроках (в 1 и 2 триместрах) утолщение чаще происходит из-за инфекционных болезней. Так организм сам пытается защитить плод.
Гемолитическая болезнь плода зачастую выявляется именно по толщине плаценты. Иногда бывает аномальное разрастание кровеносных сосудов тогда, когда формируется кровообращение плаценты и плода.В редких случаях медики не в силах понять, по какой причине утолщается этот важный орган.
Признаки утолщения плаценты
Что означает гиперплазия плаценты, мы разобрались. А вот каковы симптомы этой патологии?
На небольших сроках беременности плацента тоже может увеличиться. Это можно определить только по результатам УЗИ. Никаких других признаков, говорящих о развитии патологии, не имеется.
Когда срок уже довольно большой, имеются определенные симптомы гиперплазии:
- Изменение характера шевелений плода. Он может начать слишком активно двигаться либо, наоборот, стать слишком спокойным.
- Биение сердца у плода тоже может замедлиться или, наоборот, ускориться (так проявляется тахикардия или брадикардия), но для определения этого симптома потребуется кардиотокография. У плода частота сердечных сокращений в норме — 140-160 ударов в минуту. Если происходят постоянные скачки частоты ударов от ускорения до замедления, это говорит о том, что плод испытывает кислородное голодание (гипоксию).
Если у женщины имеется сахарный диабет, то при гиперплазии развивается многоводие или чрезмерное количество амниотической жидкости. У беременной женщины находят гипергликемию, синтез инсулина повышается, проявляется обменный ацидоз.
Если своевременно не обнаружена гиперплазия плаценты, развивается тяжелое состояние плода, при котором он может погибнуть в результате самопроизвольного прерывания беременности.
Методы диагностики
Как уже было сказано выше, определить утолщение эмбрионального органа можно только на ультразвуковом исследовании.
А вот чтобы выявить причины гиперплазии, потребуются дополнительные анализы и обследования будущей матери:
- анализ крови на биохимию;
- проведение кардиотокографии плода;
- общий анализ мочи;
- общий анализ крови;
- анализы на наличие половых инфекций, в том числе могут быть выявлены TORCH-инфекции;
- определение в крови антител к различным бактериям и вирусам;
- допплеровское исследование;
- взятие гинекологического мазка на определение патогенной микрофлоры.
Лечение гиперплазии
Итак, все необходимые анализы сданы, исследования проведены. После чего выявлена гиперплазия плаценты и ее причина. Будущую мать необходимо госпитализировать в случае, если эта патология отражается на внутриутробном развитии плода. Необходимое лечение женщина получит в условиях стационара.
Толщина плаценты может регулироваться при помощи специальных препаратов. Также они обеспечивают хорошую микроциркуляцию в эмбриональном органе. Целесообразным является назначение препаратов, которые помогают крови разжижаться.
Оксигенация плода и плаценты обеспечивается также специальными лекарственными препаратами. Эссенциальные фосфолипиды помогут клеткам не разрушаться, ведь у них хорошие строительные функции.
Ведь крайне опасна гиперплазия плаценты. Лечение на этом не заканчивается.
Какие методы терапии еще применяются?
Также в индивидуальном порядке может применяться:
- Витаминотерапия. Будущая мама должна полноценно питаться, но иногда этого недостаточно. Ведь малышу нужно много полезных веществ и витаминов. Для этого и назначается их прием извне.
- Лечение вирусов и инфекций. Это необходимо в том случае, если к гиперплазии привели именно они.
- Терапия гестоза на поздних стадиях. Гестоз вообще сам по себе очень опасен, особенно если сочетается с утолщением такого важного эмбрионального органа, как плацента.
- Внутриутробное переливание крови при несовместимости крови плода и его матери.
- Нормализация в крови уровня сахара. Это необходимо, когда причиной гиперплазии плаценты стало такое серьезное заболевание, как сахарный диабет.
Когда может не потребоваться лечение гиперплазии? Если плацента незначительно утолщена, плод развивается, и все показатели в пределах нормы, тогда нет необходимости в лечении.
Если имеется несовместимость по крови матери и ребенка, то такую беременность, скорее всего, необходимо будет прервать. Вот в этом случае может помочь внутриутробное переливание крови. На сегодняшний день это единственный способ лечения такой патологии.
При серьезной железодефицитной анемии назначают диету, обогащенную продуктами с высоким содержанием железа. Но одной диеты будет недостаточно. Тогда применяют препараты, которые содержат двухвалентное железо и витамин С.
Гиперплазия плаценты: последствия
В чем главная опасность такой патологии? Об этом далее.
Существуют довольно серьезные последствия утолщения плаценты. Вот некоторые из них:
- Эта патология может вызвать фетоплацентарную недостаточность. В результате будущему малышу может не хватать различных питательных веществ, а в связи с недостаточным поступлением кислорода, может наступить гипоксия плода.
- Эти факторы замедлят внутриутробное развитие, а также негативно скажутся на процессе протекания родов.
- Гиперплазия плаценты при беременности приведет к хронической гипоксии плода, что также плохо повлияет на его развитие.
- Плод может погибнуть в утробе матери.
- Околоплодные воды могут измениться в объеме (это приведет к многоводию или маловодию).
- Беременность может окончиться преждевременно.
Рекомендации
Будущие мамы обязательно должны состоять на учете в женской консультации для того, чтобы своевременно диагностировались различные отклонения от нормы. Поскольку будущая мама сама не в состоянии определить какую-либо опасную для здоровья патологию.
Если поставлен диагноз врачом, то следует обязательно выполнять все его рекомендации. Ведь очень опасна может быть гиперплазия плаценты при беременности. Лечение должно быть комплексным и своевременным. Если показано женщине пребывать в стационаре, она обязательно должна прислушиваться к тому, что говорит ей врач.
Терапия, прежде всего, направлена на то, чтобы будущий малыш развивался полноценно. Для того чтобы беременность завершилась благополучно и ребенок родился здоровым, обязательно нужно выяснить причину, по которой возникла патология плаценты.
Заключение
Лучшей профилактикой тяжелых патологий является тщательное планирование беременности. Перед зачатием организм необходимо подготовить к вынашиванию младенца.
Для этого сдают анализы на всевозможные половые инфекции, проходят комплексное обследование, чтобы выявить отклонения в здоровье. Если найдены какие-либо хронические заболевания, их необходимо пролечить до беременности. Ведь будущей матери противопоказан прием лекарств.
Обследование, а при необходимости и лечение, обязательно нужно пройти и мужчине, который будет участвовать в процессе зачатия.
Нами рассмотрена гиперплазия плаценты при беременности.
Источник: https://FB.ru/article/310191/giperplaziya-platsentyi-pri-beremennosti
Насколько опасно утолщение плаценты и как его предотвратить — полезные советы для будущих мам
Гиперплазия плаценты ― это опасное заболевание, угрожающее как здоровью матери, так и благополучию малыша. Когда детское место растет на 1, 3 или 21 неделе ― это нормально. Но когда орган постоянно и быстро утолщается на 32-34 или даже 36 неделе, достигая величины в 40 мм и более ― необходимо обратиться к лечащему врачу.
Что такое гиперплазия и чем она опасна
Термин «гиперплазия» существует не только у беременных. Он обозначает целую группу заболеваний, связанных с утолщением того или иного органа. Чаще всего встречается гиперплазия матки и предстательной железы.
Фактически, это патология, при которой в тканях или органах пациента скапливается большое количество клеток. Из-за этого он начинает разрастаться и увеличиваться в размерах.
Вопреки распространенному стереотипу, никакого отношения к онкологии заболевание не имеет.
Гиперплазия плаценты ― это, соответственно, увеличение упомянутого органа при беременности. Ее стенки значительно утолщаются, доходя до 4 и более см. При этом сам орган не слишком увеличивается в размерах. Чем опасно такое состояние?
Поскольку питание ребенка происходит через стенки соединительных тканей, их утолщение затрудняет процесс. Ребенок испытывает дефицит полезных веществ и кислорода. Грозит это появлением внутриутробных пороков развития.
Незначительная форма не несет в себе особой опасности. Но при значительном утолщении стенок ребенок не может появиться на свет. Появляется необходимость провести кесарево сечение. Если это сочетается с маловодием, костно-мышечный аппарат ребенка развивается некорректно. Появляются смещения или сращения отдельных костей. Все это в сумме может привести к гибели ребенка на ранних сроках.
Почему возникает гиперплазия плаценты
Различные последствия и причины гиперплазии разнообразны, поэтому для правильной диагностики следует собрать полноценный анамнез. Чтобы выявить причину развития заболевания, проводят несколько исследований.
Если было обнаружено утолщение плаценты с явным расширением МВП (межворсинчатых пространств), причиной этому стало инфекционное заболевание. Оно могло быть перенесено как ребенком, так и матерью с последующей передачей бактерий в организм плода.
Локальное или диффузное утолщение указывает на тяжелую форму анемии. Симптомы заболевания часто списываются на банальную усталость, в результате чего беременная не получает своевременной диагностики.
Сахарный диабет ― еще одна распространенная причина. С таким диагнозом необходимо назначить поддерживающую терапию. Все время вынашивания плода больную должен курировать личный врач.
Гестоз ― опасная болезнь, проявляющая себя судорогами, отеками и потерями сознания. Диагностировать ее можно по утолщению плаценты на поздних сроках. Если вовремя не заметить симптом, можно потерять и ребенка, и его мать.
Патология возникает и из-за резус-факторов. Если у матери он положителен, а у ребенка ― отрицателен, организм настойчиво отвергает плод.
Признаки утолщения
Эхопризнаки ― это совокупность определенных признаков, выявляемых при ультразвуковом обследовании. Чаще всего патологии выявляются с их помощью. Эхопризнаки характерны для любого триместра ― хоть для 1, хоть для 20 недели.
При обследовании на УЗИ наблюдается значительное увеличение межворсинчатого пространства. Это ― первый признак развивающейся патологии. Если своевременно начать лечить болезнь, она не принесет никакого вреда. Сам ребенок перестает активно двигаться, что можно определить по самоощущениям женщины. Он не шевелится, не меняет своего положения. Любые перемещения вялые и редкие.
На первоначальном осмотре сложно услышать биение сердца ребенка. Со временем оно или сильно замедляется, или ускоряется. Любой звук приглушается толстыми стенками плаценты.Так называемой «воды» становится слишком много. Объем анемической жидкости постоянно увеличивается. Возникает угроза многоводия, опасного для здоровья и развития малыша.На ранних стадиях выявить гиперплазию невозможно, если только в организме не развивается ее ярко выраженная форма. Большинство симптомов дают о себе знать в последнем триместре.
Способы лечения
Лечение бывает как стационарным, так и домашним. Этот выбор зависит от того, в каком состоянии находится плод и его мать. Если жизни и здоровью что-нибудь угрожает, назначается немедленная и экстренная госпитализация.
В первую очередь женщине назначаются определенные медицинские препараты: Тивортин и Актовегин. Они разжижают кровь, способствуют увеличению газообмена между матерью и ее чадом, ускоряют микроциркуляцию крови в органе. Помимо этого назначаются лекарства, предотвращающие разрушение клеток.
Если гиперплазия была вызвана каким-либо заболеванием, назначается соответствующее лечение. Особое внимание уделяют при двойне: один брат при недостатке витаминов легко может поглотить другого. Если болезнь опасна, женщину кладут в стационар.
Также проводится противовирусная терапия. Если симптомы неиммунные, проводится профилактика. Женщина пьет витамины и витаминные комплексы.
Возможные осложнения
Сама по себе гиперплазия не настолько опасна, как возможные осложнения после нее.
Если плод недополучает многих полезных веществ, это говорит об значительной задержки в развитии. Она может выявить себя как во время беременности, так и после родов. Не исключены различные умственные патологии. Осложнения проявляют себя и на опорно-двигательной системе. Она может развиваться с патологиями. Не исключены серьезные сращения, отмирания конечностей или иные последствия.
Отражается гиперплазия и на родовом процессе. Нормальное родоразрешение становится невозможным. Возникают различные трудности, необходимость кесарева сечения ― об этом говорят даже отзывы беременных, у которых диагностировали гиперплазию детского места.
Профилактические меры
Склонность к гиперплазии встречается у многих женщин, соблюдали ли они меры профилактики или нет. Однако те, кто рожал с таким диагнозом, могут подтвердить: своевременная диагностика легко нивелирует все возможные последствия заболевания.
Достаточно никогда не забывать о профилактических осмотрах. О любых нестандартных симптомах следует сообщать лечащему врачу. Нельзя отказываться от дополнительных методов диагностики, если они необходимы.
Перед планированием беременности пройдите все необходимые обследования. При выявлении любых инфекций нужно полностью излечить их. Даже незначительная болезнь во время ожидания малыша может перейти в острую стадию.
Во время вынашивания также не следует игнорировать начала любых болезней. Обычная простуда при «правильном» протекании вызывает острую гиперплазию. Тщательно следуйте указаниям врача.
Повышайте иммунитет. Гуляйте на свежем воздухе и правильно питайтесь, не забывая про овощи и фрукты. Период вспышек инфекций отсидите дома, ежедневно проводя влажную уборку.
Гиперплазия плаценты во время беременности
Array( [id] => 5 [cat_id] => 2 [type] => 3 [html] => [link] => [check_number] => 0 [show_number] => 0 [check_user] => 0 [show_user] => 0 [check_click] => 0 [show_click] => 0 [count_view] => 12142329 [width] => 0 [height] => 0 [alt] => [title] => [target_blank] => 0 [name] => Баннер 1 [text] => ) 31 июля 2016 г.
- Рубрика:
- Сайт для мам→
- Беременность→
- Осложнения при беременности
Плацента является одним из самых важных временных органов беременности. Еще несколько десятков лет назад функцию плаценты можно было оценить лишь косвенно — по состоянию самого плода. Если плод в порядке, значит и плацента работает хорошо. С развитием медицины и, особенно, ультразвуковой диагностики, стало возможным исследовать плаценту внутриутробно.
Что такое гиперплазия плаценты?
Гиперплазия – это древнегреческое слово, означающее «чрезмерное развитие», «увеличение». Этот термин применим к любому органу человеческого тела. В случае с плацентой термин гиперплазия обычно подразумевает увеличение ее толщины, массы и окружности.
Однако на ультразвуковом сканировании возможно точно измерить только толщину плаценты, поэтому отталкиваются именно от этого показателя. Хочется отметить, что единичное ультразвуковое исследование неправомочно ставить диагноз гиперплазии плаценты.
Необходимо динамическое наблюдение беременной, мнение нескольких врачей, расширенные исследования. Тем более недопустима самостоятельная оценка результатов УЗИ.
Причины утолщения плаценты
Гиперплазия или диффузное утолщение плаценты подразумевает ее отек, а также компенсаторное увеличение количества структурных единиц. Причин тому несколько:
- Инфекции. Это, пожалуй, самая частая причина утолщения плаценты. Бактерии, вирусы и другие чужеродные агенты могут проникать в полость матки, околоплодные оболочки и воды как восходящим путем из влагалища, так и с током крови из других очагов. Плацента редко инфицируется изолированно. Воспаление детского места называется плацентит и очень часто он сочетается с воспалением плодных оболочек и внутриутробным инфицированием плода. При развитии воспалительного процесса происходит отек плаценты и кажущееся увеличение ее толщины.
- Иммунологический конфликт матери и плода, например по резус-фактору. В этом случае картина будет сходна инфекционному процессу, только поражают ткань плаценты не вирусы и бактерии, а антитела матери. Говоря простым языком, в этом случае организм матери пытается убить плод и все временные органы беременности, принимая их за чужеродные.
- Тяжелый или длительно текущий гестоз. При гестозе повышается артериальное давление, появляется белок в моче и нарастают отеки, в том числе и скрытые. К таким скрытым отекам относится и отек плаценты. Кроме этого, гестоз поражает сосудистую сеть плаценты, также приводя к отеку.
- Тяжелая анемия у матери. При падении уровня гемоглобина ниже 80 г/л плод начинает испытывать кислородное голодание. В этом случае плацента начинает расти компенсаторно, чтобы увеличить площадь газообмена и таким образом помочь плоду.
- Природная особенность. Не нужно исключать возможность увеличения плаценты просто как варианта развития. Часто у крупных детей бывают массивные плаценты, или эта особенность передаются в поколениях.
Очень часто утолщение плаценты сочетается с многоводием или маловодием, а так же расширением межворсинчатых пространств (МВП) плаценты. В первых двух случаях это дополнительные проявления инфекции или иммунного конфликта.
Расширение МВП говорит о том, что плацента пытается компенсировать свою функцию.
Изолированное расширение МВП не является диагнозом, а лишь может подразумевать инфекционный процесс, анемию, фетоплацентарную недостаточность или просто особенность развития.
Симптомы и диагностика гиперплазии плаценты
Плацента лишена болевой иннервации, поэтому при начальных признаках ее поражения ничего не беспокоит беременную. Обычно основные симптомы появляются спустя недели и даже месяцы.
- Основными симптомами нарушения функции плаценты являются признаки кислородного голодания плода: задержка его роста, нарушение плодово-маточных кровотоков, острая гипоксия. Женщина отмечает уменьшение шевелений плода, снижение его активности. Врач при осмотре обращает внимание на снижение темпов роста живота беременной, плохие показатели сердцебиения или кардиотокографии.
- Проявления инфекционного процесса также могут выступать как основные жалобы. Беременная жалуется на повышенную температуру, слабость, головные и мышечные боли, ознобы, выделения из половых путей. Часто при расспросе женщина вспоминает про недавнее обострение хронического воспалительного процесса (отит, синусит, пиелонефрит) или острое заболевание (ОРВИ, грипп, ангина, тромбофлебит).
При обнаружении утолщения плаценты на очередном УЗИ необходимо выполнить так называемый диагностический поиск – ряд обследований для выявления возможных причин:
- Общий анализ крови, мочи и биохимию крови для поиска воспалительных изменений, а также определения уровня гемоглобина и ферритина.
- Посев и мазок из влагалища, исследование на инфекции передающиеся половым путем и группу TORCH.
- Определение уровня антител к резус-фактору и группам крови для исключения резус-сенсибилизации.
- Кровь на глюкозу.
- Консультации терапевта и кардиолога для исключения гестоза, инфекциониста в сложных случаях внутриутробного инфицирования.
Постоянный КТГ-мониторинг и ультразвуковая допплерометрия плода входят в протоколы наблюдения таких беременных.
Гиперплазия плаценты: последствия для мамы и малыша
Так как плацента является временным органом для существования плода, то и последствия нарушения ее функций сказываются в основном на ребенке:
Опасность для матери составляет не столько сама гиперплазия плаценты, сколько причина, вызвавшая ее. Гестоз и эклампсия, инфекционный процесс, тяжелая анемия безусловно грозят здоровью и жизни женщины.
Лечение утолщения плаценты
Терапия гиперплазии плаценты заключается в лечении непосредственной причины, вызвавшей данное осложнение:
- Антибактериальная и противовирусная терапия в случае инфекции.
- Лечение гестоза, а также скорейшее родоразрешение.
- Лечение резус-конфликта, заключающееся в периодическом внутриутробном переливании крови плоду и плазмаферезе матери. В этом случае также показано максимально скорое родоразрешение с обязательной профилактикой резус-конфликта антирезусными иммуноглобулинами в следующей беременности.
- Терапия препаратами железа анемии у беременной женщины, а также переливание эритроцитарной массы в случае снижения гемоглобина ниже 75 г/л.
Учитывая нарушенную функцию плаценты, показано применение различных препаратов, улучшающих плацентарный кровоток: Курантил, Актовегин, Пирацетам, Пентоксифиллин.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
:
- Отслойка плодного яйца (плаценты) на ранних сроках беременности
- Преждевременное старение плаценты на 31, 32, 33, 34, 35, 36 неделе: причины, последствия, лечение, роды
- Плацентарная недостаточность у беременных
- Отслойка плаценты: причины, симптомы, лечение
Калькуляторы
беременности
Источник: https://mirmam.pro/beremennost/oslozhneniya-pri-beremennosti/diagnostika-placenty
Все об утолщении плаценты и что с этим делать
Плацента – это временный, но крайне важный орган, который появляется только во время беременности и обеспечивает все потребности растущего в утробе малыша. Различные неблагоприятные факторы могут повлиять на состояние плаценты и ухудшить ее функции. В этих случаях говорят о плацентарной недостаточности, разновидностью которой является утолщение плаценты.
Что это такое гиперплазия плаценты
Гиперплазия или утолщение плаценты — это структурная патология органа, которая сопровождается увеличением толщины внезародышевого слоя. При этом состоянии ее толщина выше установленных физиологических норм, которые определяют на определенных сроках беременности (начиная примерно с 21-22 недели).
Гиперплазия плаценты мешает ей полноценно выполнять свои функции, связанные с обеспечением плода кислородом и необходимыми питательными веществами. В связи с этим замедляется его развитие, что может привести к необратимым последствиям.
Что может стать причиной
Окончательно сформировавшись к 16-ой неделе беременности детское место продолжает расти вместе с плодом. Его толщина постепенно увеличивается и к 36-37 неделе составляет от 2 до 4 см.
В таблице ниже приведены ориентировочные нормы толщины детского места на разных сроках беременности.
Причины этого состояния связывают со следующей патологией:
- Несовместимость матери и плода по иммунологическим показателям крови (гемолитическая болезнь). Возникает при несовпадении групп крови или резус-фактора.
- Тяжелая анемия с уровнем гемоглобина ниже 70 г/л.
- Сахарный диабет, в частности и тот, который развивается только при беременности.
- Наличие инфекционной патологии у беременной, так называемые TORCH-инфекции: цитомегаловирус, герпес, краснуха и другие.
- Тяжелые гестозы при беременности (эклампсия, артериальная гипертензия).
- Инфекции мочеполовой системы (хламидии, уреаплазмы, гонококки, сифилис).
- Генетические проблемы.
- Инфекционные болезни во время беременности (грипп, энтеровирусная инфекция и др.).
Важно! Чаще всего при увеличении толщины плаценты, специалисты подозревают гемолитическую болезнь. Если диагноз не подтверждается, то начинают искать другие причины.
Как проявляется эта патология
Беременная женщина первое время не ощущает никаких признаков того, что происходит гиперплазия плаценты. Выявить это состояние помогает ультразвуковое исследование, которое проводят на определенных сроках.
Позднее женщина может заметить изменение двигательной активности плода. Малыш начинает реже двигаться. При осмотре доктор отмечает уменьшение частоты сердечных сокращений и глухость сердечных тонов. Эти симптомы являются следствием кислородного голодания плода и могут стать косвенным признаком увеличения толщины плаценты.
Гиперплазия плаценты впоследствии приводит к гипоксии (кислородному голоданию) плода и задержке внутриутробного развития. Если вовремя не принять необходимые меры, то последствия могут быть необратимыми.
Важно! Плацентарная недостаточность может начаться в любом триместре беременности, но ее осложнения для плода проявляются в основном в третьем триместре, когда идет интенсивный рост и созревание всех систем и органов малыша.
Как происходит диагностика
Диагностика этой проблемы проводится с помощью УЗИ. Этот метод позволяет установить параметры плаценты и выявить ее утолщение.
Кроме этого, проводят допплерографию. Это исследование сосудов, которое позволяет уточнить состояние кровотока в системе мать-плод.
КТГ (кардиотокография) помогает выявить частоту сердечных сокращений плода и его активность. Снижение этих показателей может быть косвенным признаком того, что произошло плацентарное утолщение.Дополнительно, при постановке этого диагноза, беременную женщину направляют на сдачу общеклинических анализов крови и мочи, а также проверяют на наличие инфекционной патологии (гистология, цитология мазков, анализы крови и др.).
Понятие о хорионангиоме
Хорионангиома – это доброкачественная сосудистая опухоль плаценты. Она развивается из мелких капилляров, расположенных в ворсинах хориона.
В большинстве случаев это одиночное новообразование, но может быть представлена несколькими узлами. Локализуется на внутренней поверхности плаценты, реже — на других участках.
Гистология определяет эту опухоль, как гамартому, новообразование из клеток сосудистого эпителия. Течение ее доброкачественное, метастазы в другие органы и ткани она не дает.
Потенциальный риск для плода может быть связан с развитием плацентарной недостаточности. Это образование может забирать на себя часть крови, тем самым вызывая синдром обкрадывания плода. В таких случаях наблюдается гипоксия и задержка внутриутробного развития.
Симптомы и состояние беременной зависят от размеров и локализации опухоли. Единичные небольшие хорионангиомы ничем не проявляют себя и беременность протекает без осложнений. Диагностируют на основании данных УЗИ и допплерографии.
Что применяют для лечения гиперплазии плаценты
Терапия этого патологического состояния проводится в нескольких направлениях. Специалисты занимаются лечением основного заболевания и сопутствующих осложнений беременности.
Параллельно терапия направлена на улучшение маточно-плацентарного кровообращения. Это достигается с помощью применения комплекса сосудорасширяющих средств, а также препаратов, улучшающих свойства крови и расслабляющих мускулатуру матки.
При иммунологических причинах специалисты могут порекомендовать женщине прервать беременность или назначить курс интаперитонеальной гемотрансфузии — переливание очищенных эритроцитов с отрицательным резус-фактором внутриутробно.
При выраженной анемии назначают специальную диету, а также препараты железа в комплексе с витамином С. Широко применяют средства, влияющие на тонус сосудов и улучшающие реологические свойства крови (Курантил, Актовегин, Трентал). Все они имеют ряд побочных эффектов, поэтому могут быть назначены только лечащим доктором.
Источник: http://ProZachatie.ru/zabolevaniya/vse-ob-utolshchenii-placenty.html