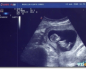
Длина цервикального канала при беременности 12 недель норма
Церкивометрия при беременности – что это такое: какова норма длины внутреннего зева
Примерно 8–10 % всех женщин рожают своих малышей в период от 22 до 37 недели. Причина кроется в негативных изменениях шейки матки. Она больше не может справляться с возложенными на нее барьерными функциями.
В период вынашивания плода рекомендуется делать цервикометрию. Процедура позволит избежать негативных последствий. В случае обнаружения патологии врач пропишет оптимальный курс лечения.
Благодаря этому у ребенка еще будет время для окончания формирования внутри утробы матери.
Назначение процедуры
Многие беременные задаются вопросом: цервикометрия – что это такое? Если медицинский термин начинается с «цервико-«, это значит, что речь идет о чем-то, имеющем отношение к шейке матки, в данном случае о ее измерении при помощи УЗИ. Цервикометрия направлена на оценку формы и структуры шейки матки. Дополнительно изучается соотношение ее длины, проходимости и эхогенности.
Цервикометрия при беременности назначают обязательно
Открытие цервикального канала при беременности очень опасно, ведь это может привести к преждевременным родам. В медицинской практике есть ряд показаний к регулярному проведению данной процедуры:
- Женщина вынашивает сразу несколько плодов.
- Ранее у женщины уже были преждевременные роды, причину которых не удалось установить.
- На нижней стенке матки ранее было проведено оперативное вмешательство.
- Матка развита неправильно.
- Ранее была диагностирована истмико-цервикальная недостаточность.
- Шейка матки слишком короткая.
Если у беременной ранее уже были самопроизвольные аборты или преждевременные роды, то ей рекомендуется постоянно быть под наблюдением у врача. Благодаря этому удастся выявить аномалию на раннем сроке. В таком случае удастся предотвратить преждевременные роды. задача врачей – сделать все для того, чтобы данная ситуация не повторилась.
Как часто случаются преждевременные роды:
- 15 % — те, у кого ранее уже была зафиксирована негативная клиническая картина;
- 85 % — рожающие первый раз. В эту группу также входят те беременные, у которых первые роды прошли точно в срок.
Цервикальный канал при беременности должен измеряться минимум один раз. Дальнейшее обследование целесообразно производить в том случае, если были выявлены аномалии в данной области.
Цервикальный канал: измерение
Особенности проведения процедуры
Пациентки с данным назначением задаются вопросом, что такое цервикометрия при беременности, как делают данную процедуру. Предварительной подготовки нет. Будущей маме предложат только освободить свой мочевой пузырь.
Потребуется также раздеться ниже пояса и лечь на кушетку. Далее специалист наносит на датчик специальный гель и вводит во влагалище. Рекомендуется выполнять данную манипуляцию ближе к своду. Длина и диаметр необходимой области будут зафиксированы всего через несколько минут.
Женщина не должна испытывать боли и дискомфорта.
Важно! Назначением врача нельзя пренебрегать. Анализ необходим для контроля за развитием плода. Ведь он появится полностью сформированным только в том случае, если вовремя родится на свет.
Если у беременной ранее не было проблем с вынашиванием плода, то цервикометрия производится на 12 неделе. При необходимости срок может быть изменен.
В любом случае процедура должна быть проведена на третьей неделе. Данный сегмент матки можно исследовать до 24 недели беременности. Такое исследование не должно смущать пациентку.
Оно проводится с целью обеспечения безопасности ее и ребенка.
Норма и отклонения
Врачом при УЗИ оценивается длина цервикального канала при беременности. Норма напрямую зависит от срока гестации. Немаловажное значение имеет количество плодов, которое в данный момент вынашивает женщина.
Нормальные показатели для одноплодной беременности по неделям следующие:
- Если измерение производится в середине второго триместра, то длина канала должна быть в пределах от 45 до 40 мм. Однако на 24 неделе можно наблюдать существенное снижение данного показателя до 37 мм. На конец третьего триместра можно зафиксировать уменьшение длины до 35 мм. После 32 недели беременности показатель снизится до 30–35 мм.
- Если женщина вынашивает одного ребенка, то длина шейки должна составлять более 30 мм. В таком случае риск появления ребенка на свет крайне мал. Он составляет всего 1 %.
- Короткий канал шейки матки отмечается в том случае, если величина находится в пределах от 25 до 30 мм. Женщине потребуется пройти повторную цервикометрию. На ее основании удастся создать полную картину течения беременности.
- Угроза преждевременных родов существенно увеличивается в том случае, если длина шейки находится в пределах от 15 до 25 мм. У женщины диагностируется ИЦП. Потребуется пройти дальнейшее обследование у специалиста в данной области. На его основании будет выбрана тактика дальнейшего курса лечения. Отказываться от него не рекомендуется. На кону жизнь и здоровье ребенка, поэтому родители должны сделать все для его благополучия.
- Если зафиксирована длина менее 15 мм, то женщина должна быть госпитализирована в срочном порядке. Как правило, 30 % рожают в течение следующих 7 дней с таким показателем. Однако при правильно подобранном курсе лечения половине из них удается доносить ребенка до 32 недели.
- Для многоплодной беременности существуют другие показатели нормального состояния. Экстренной длина считается в том случае, если ее показатель равен 25 мм. Это первый сигнал того, что женщина родит намного раньше срока. Однако существует ряд мер, которые позволят добиться вынашивания ребенка в нормальном режиме.
Профилактика преждевременных родов
Ключевая задача специалистов – подобрать адекватный курс сохранения беременности. На сегодняшний день существует широкий арсенал средств, которые помогут выносить ребенка до 40 недель. В случае обнаружения патологии развития беременности рекомендуется не медлить с обращением к специалисту.
Женщина должна будет принимать специальный прогестерон в форме таблеток. Для устранения патологии потребуется 200 мг действующего вещества каждый день. Как правило, курс лечения занимает период от 20 до 34 недели.
При этом удается снизить риск преждевременных родов до 45 %. Однако такая клиническая картина наблюдается только у тех женщин, анамнез которых не был отягощен такой ситуацией ранее.
При укорачивании шейки матки до 15 мм примерно 25 % всех будущих мам увидят своих малышей раньше положенного срока.Расширение внутреннего зева удается предупредить посредством использования специального цервикального серкляжа. Данная процедура имеет ряд особенностей, которые позволят избежать преждевременных родов в будущем:
- На маточную шейку накладываются специальные швы. Такая манипуляция может производиться только под эпидуральной анестезией. В некоторых случаях допускается использовать общий или спинальный вариант.
- Благодаря такой манипуляции примерно 25 % женщин с тяжелым анамнезом смогут доносить ребенка до 34 недели.
- Серкляж ставится в период с 20 по 24 неделю. При этом длина шейки матки должна составлять 15 мм. Удается продлить срок 15 % женщин, у которых уже были проблемы с вынашиванием ребенка и преждевременными родами.
- Если у женщины многоплодная беременность, то наложение швов целесообразно производить в том случае, если длина шейки составляет менее 25 мм. Благодаря такой манипуляции удается предотвратить раннее начало родов.
- При необходимости серкляж проводится в конце первого триместра. Такое решение принимается в том случае, если у женщины в анамнезе уже есть беременности с плохим исходом. В дальнейшем медикам придется следить за изменениями в длине шейки матки весь период вынашивания. Женщине рекомендуется проводить процедуру каждый 14 дней весь второй триместр. Данный метод допускается использовать только в том случае, если длина шейки матки составляет менее 25 мм.
В медицинской практике необходимость наложения швов считается неоправданной в 50 % случаев.
Еще один вариант – использование акушерского пессария. Данное приспособление представлено в широком ассортименте форм и размеров. В качестве основного материала для его изготовления используется силикон.
Благодаря пессарию удается эффективно поддерживать нижнюю часть матки. Также удается изменить ее положение в сторону копчика. Приспособление помогает уменьшить нагрузку на шейку.
Также удается добиться снижения давления, которое оказывается непосредственно на само плодное яйцо.
Если была рекомендовано установить серкляж или пессарий, то после прохождения данной манипуляции необходимость в регулярном наблюдении посредством цервикометрии отпадает.
Важно! На сегодняшний день еще продолжаются исследования, которые должны подтвердить эффективность использования влагалищного пессария.
: как важно проводить исследование шейки матки
Цервикометрия – особый вид исследования, который позволяет получить специалисту полную картину протекания беременности. Для него не нужно проходить дополнительную подготовку. Благодаря тщательному исследованию области шейки матки удается предотвратить преждевременные роды.
Норма показателя напрямую зависит от количества плодов, которые в данный момент находятся в утробе матери. Если возникает подозрение на развитие недуга, беременной придется выполнять исследование каждые 14 дней.
При подтверждении проблемы врач назначает метод ее устранения, который подходит больше всего.
Источник: https://beremenno.ru/diagnostika/tservikometriya-pri-beremennosti-chto-eto-za-protsedura.html
Цервикометрия

Есть устойчивое выражение, что вынашивание ребенка не является патологическим состоянием. Однако в этот период здоровье женщины, а заодно и здоровье будущего ребенка, очень уязвимы.
Поэтому необходимо постоянно отслеживать различные показатели функционирования организма и матери, и малыша. Внимательное наблюдение поможет не пропустить начинающихся патологических изменений, что позволит вовремя оказать квалифицированную помощь.
Будущая мать проходит массу разнообразных исследований. Одной из таких процедур является цервикометрия при беременности.
Фото pixabay.com
Причины
Цервикометрия – разновидность УЗ-исследования, в ходе которого определяются:
- длина шейки;
- состояние ее канала;
- состояние ее наружного и внутреннего зева.
Это исследование проводят с целью выяснить:
- риск преждевременных родов;
- риск прерывания беременности.
Обычно цервикометрия проводится на сроках от 3 до 5,5 месяцев, но есть различия в зависимости от показаний:
- на сроке 3,5 месяца (примерно 15 неделя) цервикометрия проводится, если раньше у пациентки уже были преждевременные роды;
- если ранее проблем с вынашиванием не было, а процедура проводится лишь с профилактической целью, то ее назначают на сроке 5 месяцев.
Назначается цервикометрия при следующих обстоятельствах:
- если текущая беременность многоплодная;
- если ранее проводились хирургические вмешательства на половых органах;
- если есть швы на шейке матки;
- при истмико-цервикальной недостаточности;
- при наличии в анамнезе невынашивания или преждевременных родов;
- при наличии у беременной синдрома Элерса-Данлоса, который способствует невынашиванию;
- при гипертонусе и/или жалобах беременной на болезненные ощущения в животе.
Как делают цервикометрию при беременности?
Измерение возможно двумя способами:
- трансабдоминально – через стенку живота при полном мочевом пузыре;
- трансвагинально – через влагалище путем введение специального датчика, при этом наполнение мочевого пузыря не требуется, даже, наоборот, с целью наилучшей видимости внутреннего зева рекомендуется перед процедурой опорожнить мочевой пузырь.
ИнформацияНаиболее информативен именно второй способ цервикометрии, так как он позволяет разглядеть внутренний зев.
Для проведения измерений длины и визуализации формы трансвагинальным методом цервикометрии требуется для начала освободить мочевой пузырь перед процедурой. Во влагалище вводится УЗ-датчик в направлении переднего влагалищного свода. При этом на экране видна шейка в сагиттальной плоскости. Измерению подвергается закрытая часть шейки (расстояние от наружного до внутреннего зева).
Примерно у каждой сотой женщины параметры измерений могут изменяться в зависимости от сократительных движений, тогда проводят несколько измерений и берут наименьшую из этих значений длину.
Также иногда проводится не трансвагинальное, а трансабдоминальное УЗИ, но такое исследование чисто визуальное, а не измерительное, к тому же результаты измерений цервикометрии могут различаться при ТВУЗИ и ТАУЗИ более, чем на 5 мм, что существенно.
В процессе цервикометрии специалист определяет:
- наличие и расположение швов;
- наличие/отсутствие плодных оболочек в цервикальном канале;
- имеется ли расширение цервикального канала;
- параметры и длину.
Если окажется, что длина уменьшена по сравнению с нормой, специалист немедленно информирует об этом врача, ведущего беременность пациентки. Для сохранения беременности и профилактики преждевременного родоразрешения на шейку накладывают швы. Кроме этого могут быть также применены специальные резиновые кольца, препятствующие чрезмерному расширению цервикального канала.
Норма цервикометрии
При вынашивании плода происходит изменение шейки матки, затрагивающее и ее форму, и ее длину. По изменению этих параметров можно предположить начало родовой деятельности, поэтому возможно вовремя определить риск преждевременных родов.
Имеется определенная норма результатов измерений, соответствие которой говорит о том, что беременность протекает нормально, и риска прерывания беременности или преждевременного начала родов нет. Эта норма меняется в зависимости от срока, поскольку меняется вес плода, и момент начала родов близится.
Нормы результатов измерения по данным цервикометрии таковы:
- с 4 по 5 месяц длина цервикального канала должна равняться 4 – 4,5 см;
- с 6 по 7 месяцы норма длины канала составляет 3,5 — 4 см;
- с 8 по 9 месяцы нормальная длина цервикального канала должна быть от 3 до 3,5 см.
ВажноСнижение этих значений цервикометрии свидетельствует о том, что роды способны начаться раньше, чем планировалось. При этом, чем больше отклонение от нормативного значения, тем с большей вероятностью наступит преждевременное родоразрешение.
Длина более 3 см свидетельствует о том, что риск преждевременного наступления родов не больше, чем внутрипопуляционный риск (1 %).
По статистике до 6 месяца расширение и укорочение шейки приводит к риску преждевременного начала родов, а именно:
- почти у каждой пятой женщины, родившей до срока, длина цервикального канала составляет
Источник: https://baby-calendar.ru/obsledovaniya/uzi/cervikometriya/
Как делается цервикометрия во время беременности: показания и расшифровка

Цервикометрия – это процедура замеров длины цервикального канала при помощи УЗИ.
Зачем измеряют длину шейки матки?
Шейка матки играет важную роль в удержании плода, однако случается, что она начинает преждевременно расслабляться и укорачиваться. Это ведёт за собой риск преждевременных родов, что представляет опасность, прежде всего для ребёнка.
Обычно такая ситуация развивается как следствие маточного тонуса. И чтобы её предотвратить, важно знать размер цервикального канала. Если своевременно распознать патологические состояния, связанные с шейкой, то их можно правильно скорректировать, что поможет женщине сохранить беременность и родить здорового ребёнка.
Справка! Преждевременные роды, согласно мировой статистике, составляют от 5 до 12% всех родоразрешений.
Снижение числа патологически ранних родов связывают с применением инноваций в акушерстве и гинекологии. Снизить риск развития патологий на ранних этапах вынашивания ребенка – это одна из первоочередных задач для современной медицины. Вот почему цервикометрия при беременности становится востребованным и важным инструментом сохранения нормальной беременности.
Показания
Длина шейки матки обязательно измеряется у женщин, которые страдают повторным невынашиванием или имеют иные факторы риска, например:
- женщины, беременные двойняшками или тройняшками;
- будущие мамы, искусственно возмещающие недостаток прогестерона;
- пациентки с ИЦН;
- женщины, имеющие в анамнезе выкидыши или недоношенные беременности;
- пациентки, перенёсшие операцию на шейке матки;
- женщины с врождёнными или приобретёнными деформациями цервикального канала.
Также исследование может быть назначено, если женщина жалуется на:
- боли в нижней части живота;
- частое желание сходить в туалет;
- обильные кровянистые выделения.
Все эти симптомы могут свидетельствовать о начале отслойки плаценты или выкидыша и говорят о необходимости срочного визита к врачу. И если доктор посчитает нужным узнать длину шейки матки, то отказываться от процедуры не стоит.
Помимо цервикометрии, врач может назначить допплер-исследование.
Когда назначают?
Если беременная женщина ранее сталкивалась с преждевременными родами, или имели место операции на цервикальном канале, то об этом нужно предупредить врача-диагноста.
Как часто нужно (можно) делать цервикометрию при беременности?
Важно! Указанные выше случаи плюс вынашивание двойни-тройни являются поводами для регулярного исследования, которое рекомендуется проводить дважды в месяц с 16 недели и, как минимум, два месяца подряд.
Процедура имеет важное диагностическое значение и для женщин, впервые ожидающих ребёнка, так как нет данных о характере предыдущих беременностей.
Вот почему первая беременность – это серьёзная причина для цервикометрии, которая поможет убедиться в нормальной длине шейки.Дополнительно процедура позволяет оценить функционирование внутренних органов и состояние развивающегося малыша.
Что смотрят?
При трансвагинальном УЗИ цервикального канала специалисты могут оценить:
- локализацию швов, если они были произведены в данном районе;
- проникновение плодных оболочек в шейку;
- расширение и длину цервикального канала;
- его положение относительно оси таза.
Когда делают?
На каком сроке делают цервикометрию? Обычно процедура включается в обследование ультразвуком, проводимое с 18 по 22 неделю.
Но если есть подозрение на преждевременные роды или в анамнезе пациентки было прерывание беременности, то исследование шейки переносится на более ранний срок (примерно с 10 недели).
Это важно для установки соответствия её длины нормативам, принятым на данном сроке. Если обнаружены отклонения, то врач примет меры по сохранению беременности.
Как делают?
Как делают цервикометрию (в т.ч.при беременности)? Измерить длину шейки, чтобы уточнить соответствие параметров нормам, можно двумя способами: внутренним и наружным.
Внутренний способ
Производится трансвагинально путём введения трансдьюсера во влагалище пациентки (мочевой пузырь предварительно опустошается).
Процедура проводится так: пациентка принимает комфортное положение на кушетке, её ноги разведены и согнуты в коленях. Доктор подготавливает датчик, надевая на него презерватив и покрывая специальным гелем. Затем датчик аккуратно вводится во влагалище женщины, чтобы не вызвать искусственного увеличения длины шейки матки.
Важно! Процедура не должна быть дискомфортной – как только что-то начинает беспокоить, нужно сообщать доктору.
Исследование шейки занимает около 3 минут.
Наружный способ
Предполагает обследование через переднюю брюшную стенку (при условии, что мочевой пузырь женщины наполнен).
Наружный способ осмотра не позволяет детально рассмотреть внутренний зев матки из-за расположения мочевого пузыря. А без этого исследования результаты цервикометрии могут быть неточными, поэтому специалисты всё же рекомендуют трансвагинальный метод осмотра.
Подготовка
Подготовка к исследованию заключается в предварительном опорожнении мочевого пузыря.
Расшифровка
В ходе обследования доктор обязательно оценит:
- размеры матки;
- раскрытие её канала;
- уровень сомкнутости зева;
- наличие околоплодных оболочек во внутренней области матки;
- при наличии послеоперационного шва его параметры и локализацию.
На результат осмотра влияет целый комплекс факторов от срока беременности и числа предыдущих родов до количества плодов, вынашиваемых женщиной.
Только рассмотрев все составляющие в комплексе, можно добиться достоверных результатов.
Нормы
В ходе замеров врач опирается на следующие нормативы длины шейки матки (при одноплодной беременности):
- 16 – 20 неделя: 4,5 – 5 см;
- 25 – 28 неделя: 3,5 – 4 см;
- 32 – 36 неделя: 3 – 3,5 см.
Факторы риска
Обычно длина шейки, превышающая норму в 3 см, означает, что статистически риск самопроизвольного выкидыша равен 1%. А вот угрожающим фактор считается, если шейка:
- Короче 2,5 см на сроке 14 – 24 недели при многоплодной беременности и короче 1,5 см при вынашивании 1 ребёнка. Эта ситуация требует немедленной госпитализации пациентки, поскольку риск преждевременных родов при таком значении длины шейки составляет 50% (роды могут произойти на 36 – 37 неделе беременности).
- Короче 1,5 – 2 см. Есть вероятность родов на 34 неделе.
- Короче 1 см – есть риск преждевременных родов на 32 неделе. Однако если на таком сроке длина шейки всё ещё равна 2,5 – 3 см, то УЗИ нужно проводить еженедельно.
При результатах менее 2,5 см может быть назначена операция или проведена интенсивная терапия.
Фото 1. Образец протокола цервикометрии при беременности.
Нормальным значением можно считать диапазон от 3 до 4,5 см, а короткой называют шейку длиной от 1 до 2,5 см.
Заключение в баллах
Каждый параметр имеет балльную систему оценки, по итогам обследования эти баллы суммируются, после чего можно сформулировать итоговое заключение о состоянии шейки.
К примеру, в период с 14 по 24 неделю происходит оценка структуры цервикального канала, и в этот период нормой считается плотный мышечный слой.
Если плотность наблюдается лишь в области зева, то врач поставит 1 балл, если шейка мягкая по всей длине, то в заключении будет стоять 2 балла.
Затем оценивается длина цервикального канала (по той же шкале). Если длина превышает 2 см, то это считается нормой и оценивается в 0 баллов, если 1-2 см, то такая шейка получит 1-2 балла, а если менее 1 см или сглажена, то речь идёт о 3 баллах.
Проходимость шейки матки
Этот показатель оценивается по той же системе, что и все предыдущие. В зависимости от числа пальцев, которые входят в шейку при осмотре, степень её проходимости получит оценку:
- в норме наружный зев пропускает кончик пальца – это 0 баллов;
- если наружный зев пропускает 1 палец, а внутренний зев закрыт, то ставят 1 балл;
- если шейка сглажена, а открытие канала составляет 2 и более пальцев, присваивают 2 балла.
Расположение
Следующий немаловажный параметр – расположение цервикального канала. Если он отклонён назад – 0 баллов, вперёд – 1 балл, если расположен посередине, то 2 балла.
Итог
Складывая полученное число баллов, делаем вывод о состоянии шейки матки:
- до 3 баллов – незрелая;
- до 6 баллов – созревающая;
- до 10 баллов – зрелая.
Считается нормой, если шейка созревает только к родам.
Справка! Раннее созревание ещё называют истмико-цервикальной недостаточностью или ИЦН.
Однако незрелая шейка накануне родов – это тоже серьёзная патология. Она требует наблюдения в динамике и, возможно, родов при помощи кесарева сечения.
1. Истмико-цервикальная недостаточность на УЗИ.
Если параметры шейки матки граничат с нормой, однако есть другие признаки возможных преждевременных родов, то пациентку направляют на дополнительную УЗИ-диагностику.
Где сделать и сколько стоит?
Диагностика состояния цервикального канала имеет ряд рекомендаций, обязательных для исполнения, поэтому проводить её должен квалифицированный специалист.
Если есть необходимость в проведении подобной процедуры, то нужно подготовиться и подобрать подходящую клинику. Для этого стоит потратить время на сбор информации о её специалистах, доступности и ценах на услуги (в т.ч.
касательно цервикометрии), а также поискать отзывы и рекомендации других пациенток.В платных центрах таких городов как Москва и Санкт-Петербург стоимость процедуры составляет порядка 1500 р.
Заключение
Если проигнорировать цервикометрию, то можно пропустить развитие некоторых патологических состояний.
Чтобы сохранить жизнь ребёнку и здоровье матери, нельзя халатно относиться к врачебным назначениям, которые касаются шейки матки.
Цервикометрия не вредна для плода: наоборот, пренебрежение ею чревато плохими последствиями для малыша.
Источник: https://MediGid.com/uzi/organy/malyj-taz/zhenshhiny/matka/tservikometriya.html
Длина цервикального канала: строение, показатели нормы, патологии

В уникальности женского организма сомневаться не приходится. Матушкой-природой все предусмотрено в мельчайших подробностях.
Устройство организма женщины позволяет формироваться плоду, который начинает свой путь с набора клеток, впоследствии превращаясь в эмбрион, и к началу III триместра уже напоминает человека.
После оплодотворения яйцеклетки организм вступает в новую фазу, целью которой является развитие новой жизни. Длина цервикального канала в этом процессе играет далеко не последнюю роль.
Недаром на приеме в женской консультации этому параметру врачи уделяют пристальное внимание. Фиксация длины шейки матки позволяет своевременно обнаружить наличие той или иной патологии, а также принять все необходимые меры во избежание серьезных осложнений. Но какую длину принято считать нормой, а в каком случае это признак отклонения? Собственно, этому и посвящена тема данной статьи.
Общие сведения
Для начала раскроем суть понятия цервикального канала – что это вообще такое? По сути, это отрезок, который соединяет влагалище с полостью детородного органа. На языке врачей он именуется зевом. Именно через него проходит семенная жидкость для оплодотворения яйцеклетки, а также выделения в период менструаций.
Размеры канала находятся в прямой зависимости от того, рожала девушка или нет. Стандартный диаметр зева составляет не более 3 мм. При этом если девушка еще не становилась матерью, то на гинекологическом осмотре врач увидит точку, а у женщин, которые уже родили – щель. Что касается длины цервикального канала, то здесь такие размеры:
- у нерожавших девушек – 40 мм;
- у матерей – до 80 мм.
При второй беременности нормой можно считать, если в ходе осмотра зев пропускает палец. В то же время длина шейки не должна быть меньше 20 мм. В противном случае это явно указывает на истмико-цервикальную недостаточность (ИЦН).
Роль цервикального канала при беременности
Главные функции зева заключаются в следующем:
- Данный просвет связывает между собой влагалище и полость матки, через него проходят менструальные выделения, что указывает на отсутствие беременности. Но если у девочки не наступило первое менструальное кровотечения (менархе), следовательно, проблема кроется в непроходимости шеечного канала.
- Формирование слизистой пробки на всю длину цервикального канала при беременности. Данная субстанция оказывает помощь в продвижении мужских половых клеток в полость детородного органа. Слизь обеспечивает защиту от проникновения инфекции, поскольку обладает бактерицидными свойствами. В период беременности она твердеет, и образуется пробка, окончательно закрывающая проход внутрь матки. Тем самым формируется физический барьер, который исключает проникновение любых патогенных микроорганизмов в полость органа.
- На стадии увеличения детородного органа канал становится меньше (это не является патологией) и плотнее. Такая мера позволяет избежать преждевременного излития околоплодных вод.
- В процессе родов канал способен растягиваться, дабы пропустить ребенка.
Что касается пробки, то она сохраняется на протяжении всех 9 месяцев, пока женщина носит под сердцем ребенка. А вместе с раскрытием зева она самостоятельно отходит. Но как определяется длина цервикального канала по неделям беременности и в обычном физиологическом состоянии?
Под этим термином следует понимать методику ультразвукового исследования канала шейки матки. Она позволяет врачам узнать не только его длину, но и прочие параметры. Кроме того, проведение УЗИ способствует определению размеров внутреннего и наружного зева.
Само обследование проводится с использованием трансвагинального датчика, при помощи которого выясняют все параметры канала. Данная процедура не вызывает болевых ощущений у женщин и легко ими переносится.
В основе методики лежит принцип отражения исходящих ультразвуковых волн от биологических структур разного типа. Что характерно, УЗИ можно проводить не только в условиях стационара, но и в ходе посещения клиники.
Кроме этого, длина шейки по цервикальному каналу может быть определена при плановом посещении беременными женщинами врача для проведения гинекологического осмотра. Ее размер специалист выявляет на ощупь. Причем таким способом определяется не только длина, но и плотность, локализация, расширение.
Показатели нормы
В норме цервикальный канал находится в закрытом состоянии, что позволяет удерживать плод в полости детородного органа на протяжении всего срока беременности. Обычно состояние зева регистрируется в процессе стандартной диагностической процедуры. Но при наличии каких-либо подозрений, врач назначает пациентке дополнительное исследование, которое подтвердит диагноз либо опровергнет его.
Также женщинам придется сдавать все необходимые анализы. Это позволит врачам составить объективную клиническую картину текущей ситуации как в отношении самой женщины, так и ее ребенка.
Длина цервикального канала с 20-й недели беременности начинает изменяться и, начиная с этого срока, врачи уже фиксируют данный параметр каждые семь дней. Это делается с целью своевременного обнаружения отклонений от нормы, если они имеют место.
Изменение длины канала по неделям беременности
С наступлением I триместра беременности длина канала составляет 40 мм, что вписывает в пределы нормы. Во II периоде вынашивания ребенка канал начинает укорачиваться, а сам зев расширяться. В это время нормой считается длина в 35 мм.
Перед родами, на 36-37 неделе, длина канала становится еще меньше — до 30 мм, что также не является патологией. За неделю до родоразрешения это значение становится еще чуть меньше, зев при этом расширен до 100 мм.
Более точное представление об изменении длины канала предоставит таблица ниже.
| Срок беременности (по неделям) | Длина канала (в мм) |
| От 10 до 14 | 34-36 |
| От 15 до 19 | 38-39 |
| От 20 до 25 | 40 |
| От 25 до 29 | 41 |
| От 30 до 32 | 30-33 |
| От 32 до 36 | 33-36 |
| От 36 до 40 | 29-30 |
Из таблицы выше хорошо видно, что на сроке от 12 до 15 недель беременности длина канала почти такая же, как и его протяженность у девушек вне этого физиологического состояния. Конечно, при условии физического здоровья женщины.
Длина шеечного канала начинает увеличиваться, начиная с 16 недели беременности. И в 19 недель она составляет уже 39 мм, а к 29-й достигает максимума – 41 мм. Иными словами, канал шейки матки начинает постепенно увеличиваться со II триместра беременности. Но потом размеры уменьшаются – и все это является нормой.
Удлинение канала
На протяжении 9 месяцев вынашивания ребенка длина цервикального канала при беременности в норме сначала увеличивается, а затем уменьшается, и это не является патологией.
Но что если размер канала не соответствует среднему значению в определенный период? Является ли это нормой или данное явление уже можно расценивать как патологию? Для начала рассмотрим причины удлинения канала шейки матки:
- анатомическое строение врожденного характера;
- частые воспалительные процессы органов женской репродуктивной системы;
- получение травмы;
- хирургическое вмешательство.
Из-за удлиненных размеров канала может произойти нарушение процесса оплодотворения и развития плода, включая последующее родоразрешение. Кроме того, нежелательным изменениям подвергается маточный зев, а сама плацента может неправильно закрепиться на стенке матки. При этом нередки случаи переношенной беременности в связи с тем, что репродуктивная система еще не готова к родам.
Ко всему прочему при отклонении длины цервикального канала от нормы он имеет твердую структуру. Следовательно, плохо растягивается и поэтому не созревает к нужному сроку. Вдобавок продолжительность схваток увеличивается, что приводит к ослаблению женского организма и усложнению родоразрешения. Как правило, в подобных ситуациях прибегают к стимуляции родовой деятельности.
Слишком длинный канал следует относить к патологии. Такое состояние не приводит ни к чему хорошему, а поэтому требует вмешательства специалистов. По этой причине и проводятся исследования в женской консультации.
Длина канала шейки матки меняется на протяжении всех 9 месяцев беременности. При этом в норме на этот процесс оказывают влияние гормоны и ряд прочих причин.
Однако нельзя исключать и провоцирующие факторы, способствующие отклонению длины цервикального канала в 12 недель от нормы (или при любом другом сроке). Некоторые из них не сулят ничего хорошего:
- Нарушение гормонального фона. Биологически активные вещества обеспечивают контроль над беременностью. Также они обеспечивают подготовку репродуктивной системы женского организма к родовой деятельности. По этой причине возникновение дисбаланса неизбежно вызывает отклонение длины цервикального канала от пределов нормы.
- Травма шейки матки в ходе проведения оперативного вмешательства. В частности речь идет об абортах или предшествующих родах. При этом шейка матки может стать короче либо длиннее.
- Заболевания репродуктивной системы инфекционного характера.
- Особенности анатомического строения.
- Стресс. Недаром специалисты рекомендуют беременным женщинам избегать сильного волнения. Любой будущей матери важно обеспечить покой, поскольку стабильное состояние способствует поддержанию гормонального фона в пределах нормы. Стрессовые ситуации (в особенности сильные) могут спровоцировать различные патологии в развитии плода.
По этой причине необходимо постоянно контролировать длину цервикального канала при беременности. Это позволит своевременно предпринять соответствующие меры.
Расширение канала
В тех случаях, когда у пациенток обнаруживается расширение канала шейки матки, их направляют в стационар. Необходимость этого решения во многом обусловлена тем, что данный признак указывает на ИЦН.
То есть сама шейка уже раскрыта раньше положенного срока. Плод же, увеличиваясь в размерах, оказывает на нее еще большее давление.
А если речь идет о многоплодной беременности, то такое явление наблюдается почти всегда в силу специфики данного положения.Для устранения патологии используются медикаментозная терапия либо хирургический способ. С помощью медикаментов удается привести гормональный фон в норму, а также устранить гипертонус детородного органа.
Патология воспалительного характера
Воздействие патогенных микроорганизмов на цервикальный канал способствует развитию воспалительного процесса. Такое состояние именуется эндоцервицитом. Как правило, воспаление обусловлено наличием ранки (по всей длине цервикального канала либо в определенной его части). Такие микроорганизмы, как хламидия и стафилококк, способны вызвать подобную реакцию, даже если канал не травмирован.
Опасность эндоцервицита заключается в следующем:
- гипертонус матки;
- недостаточное поступление кислорода к плоду;
- рыхление плодной оболочки;
- преждевременное начало родовой деятельности.
В ходе гинекологического осмотра пациентки на основе вышеназванных признаков специалист ставит диагноз эндоцервицит. Для определения курса лечения берется мазок, который исследуется в лабораторных условиях. Для начала необходимо выяснить тип возбудителя заболевания и только потом определить препарат для борьбы с ним.
Поскольку беременным женщинам разрешены к применению не все лекарства, то предпочтение отдается средствам местного назначения: свечам, капсулам. Назначением того или иного препарата наружного применения должен заниматься только врач высокой степени квалификации. К тому же следует учитывать не только тип возбудителя, но и срок беременности.
Пугающий диагноз
В некоторых случаях в ходе определения, в норме длина цервикального канала по неделе беременности или нет, врачи могут выявить наличие полипа. Многих девушек пугает такой диагноз.
Однако в этом случае есть два пути развития:
- Истинный полип. Зачастую его наличие вызывает проблемы с зачатием. По этой причине при планировании беременности его непременно следует удалить. После этого женщине необходимо пройти медикаментозную терапию во избежание рецидивов.
- Псевдополип развивается лишь у будущих матерей. При этом сам нарост не оказывает никакого влияния на здоровье и самочувствие женщины и ее ребенка. И после родов он самостоятельно рассасывается. Поводом же для появления данного новообразования служит изменение гормонального фона в женском организме. Поскольку он сам устраняется, то нет необходимости прибегать к хирургической операции, достаточно его обработать любым антисептическим средством.
В то же время истинный полип может быть также обнаружен и у беременных женщин.
Только в этом случае его не следует тревожить до рождения ребенка, только проводить неусыпный контроль его состояния в ходе плановых осмотров длины цервикального канала.
Это позволит своевременно предупредить какие-либо осложнения. Лишь в самых тяжелых случаях, несмотря на особое положение женщины, назначается оперативное вмешательство, когда существует угроза жизни матери.