Узи на 13 неделе беременности скрининг
Скрининг при беременности
Биохимический скрининг при беременности стал обязательным обследованием около 12-ти лет назад. Для биохимического обследования берется венозная кровь. Сдают кровь, как правило, рано утром и натощак.
Так называемый «двойной тест» предполагает определение количества в составе крови беременной двух важных показателей:
- свободный бета-ХГЧ
- РАРР-А
Изучим оба маркера подробно, чтобы понять, о чем могут сказать специалистам результаты данной части скрининга.
Β-ХГЧ и его значения
Принятое сокращение ХГЧ обозначает Хорионический Гонадотропин человека (также его называют «гормоном беременности»). ХГЧ отвечает за поддержание и развитие беременности. Многим известно, что современные тесты на беременность основаны именно на концентрации этого гормона в моче женщины.
Функционал ХГЧ в женском организме заключается, прежде всего, в следующем:
- Препятствие самопроизвольного аборта на ранних сроках, который может произойти при отслойке плодного яйца.
- Стимуляция роста желтого тела. В нём, в свою очередь, вырабатываются прогестерон и эстрадиол. Эти гормоны необходимы на ранних сроках беременности для поддержания нормального развития эмбриона.
- Производство тестостерона в семенниках в случае, если плод мужского пола. Это обеспечивает нормальное формирование мужских половых признаков.
Гормон β-ХГЧ продуцируется клетками оболочки зародыша (хориона). Он является маркером наличия беременности и даёт возможность установить её уже через 6 — 11 дней после оплодотворения.
Постепенный прирост уровня ХГЧ наблюдается в течение первого триместра беременности. Своего максимума он достигает приблизительно к 10-12-й неделям.
Далее показатель начинает снижаться и во время второй половины беременности практически не изменяется.
В случае нормального развития беременности, маркер β-ХГЧ находится в пределах нормативных значений. Для каждой недели беременности установлена своя норма.
Повышение или снижения уровня этого гормона в крови является настораживающим фактором и может говорить о неблагоприятном течении процесса вынашивания ребенка.
Интервал между биохимическим анализом и проведением УЗИ должен быть не больше трёх дней – такой комплексный подход позволяет с максимально возможной точностью установить и срок беременности, и вероятность наличия той или иной патологии.
Нормативные показатели бета-ХГЧ по неделям берменности:
| Срок беременности | мЕд/мл |
| 9- 10-я неделя | от 200000 до 95000 |
| 11- 12-я неделя | от 200000 до 90000 |
| 13- 14-я неделя | от 15000 до 60000 |
Повышенный уровень β-ХГЧ может быть объяснен следующими факторами:
- Неверно определен срок беременности. Каждая неделя развития плода имеет свой нормативный показатель, который максимально точно диагностировать возраст плода.
- Ранний токсикоз.
- Синдром Дауна или другие хромосомные мутации (только в совокупности с наличием отклонений по результатам других тестов).
- Многоплодная беременность. У каждого плода есть собственный хорион, продуцирующий ХГЧ. Именно совокупная выработка гормона объясняет превышающие норму показатели.
- Беременная страдает сахарным диабетом.
Снижение показателя β-ХГЧ относительно норм может указывать на следующие варианты патологических процессов:
- Развитие внематочной беременности. Предполагается в случае незначительного повышения уровня ХГЧ при отсутствии плодного яйца в матке. Маркер ХГЧ в данном случае превышает 1500 мМЕ/мл.
- Болезнь плода синдромом Эдвардса.
- Плацентарная недостаточность . Нарушение функций плаценты, из-за которого плоду поступает недостаточное количество кислорода, что ведет к задержке его развития.
- Угроза выкидыша.
Для расчета риска развития патологий по результатам анализа на бета-ХГЧ специалисты используют специальный коэффициент (МоМ).Расчет его ведется так:
Вариантом нормы считаются значения от 0,5 до 2 Мом. Результаты проведенных исследований и расчетов позволяют говорить о том, принадлежит ли будущая мама к группе риска по хромосомным патологиям.
Стоит отметить, что в случае, когда беременность наступила вследствие проведения ЭКО показатель ХГЧ у пациентки будет выше, чем при беременности, ставшей следствием естественного оплодотворения.
РАРР-А и его диагностическое значение
Ассоциированный с беременностью белок PAPP-A (плазменный протеин ассоциированный с беременностью А) синтезируется плазмой и отвечает за иммунный ответ организма матери, а также обеспечивает развитие и работу плаценты. Измерение
количества этого белка – неотъемлемая часть первого скрининга при беременности.
Концентрация белка PAPP-A в крови беременной увеличивается с каждой новой неделей беременности. Уровень PAPP-A становится важным для диагностики уже с 8 недели беременности.
Однако в связи с тем, что определение уровня ХГЧ для скрининга правильнее делать несколько позже, то оптимальным срок для определения уровня PAPP-A в сочетании с ХГЧ будет 11-14 неделя.
После 14-й недели результаты PAPP-A уже не будут достоверны фактором определения синдрома Дауна.
Установлены определенные нормы количества данного белка в крови на разных сроках беременности, отклонение от них в сторону уменьшения может свидетельствовать о следующих отклонениях:
- Хромосомные мутации у ребенка.
- Вероятность самопроизвольного аборта.
- Регресс беременности
- Некоторые моногенные синдромы, например синдром Корнели де Ланге
Нормы значения показателя РАРР-А:
| Срок беременности | мЕд/мл |
| 9- 10-я неделя | 0,32- 2,42 |
| 10- 11-я неделя | 0,46- 3,73 |
| 11- 12-я неделя | 0,7- 4,76 |
| 12- 13-я неделя | 1,03- 6,01 |
| 13- 14-я неделя | 1,47- 8,54 |
PAPP-A превышающий нормальные показатели имеет меньшее значение, чем его значительное понижение относительно нормы. Если РAPP-А при беременности повышен, то это может свидетельствовать о повышенном тонусе матки или о возможной ошибке при установлении срока беременности. Стоит заметить, что повышенное значение не исключает вероятность наличия патологических нарушений.
Перед проведением биохимического скрининга лаборатория в обязательном порядке запросит результаты ультразвукового исследования, чтобы сделать правильные расчеты.
Квалифицированные специалисты производят оценку риска возникновения хромосомных аномалий и других патологий в развитии плода, принимая во внимание совокупность всех данных, полученных в ходе скрининга при беременности.
Маркер PAPP-A оценивают, сопоставляя его с результатами УЗИ и количеством бета-ХГЧ. Такая комплексная оценка помогает выявлять до 90% беременностей, где плод болен синдромом Дауна, Эдвардса и Патау.Первый скрининг при беременности обладает достаточно высокой, но, тем не менее, не 100% точностью. Плохие результаты этого обследования нельзя воспринимать, как показатель необходимости прерывания беременности. Высокие риски развития аномалии – абсолютно не являются гарантией того, что родится ребенок с отклонениями.
Они указывают лишь на больший риск развития аномалий, чем в среднем по популяции. Значение результатов анализов может колебаться и в силу индивидуальности каждого организма. Лишь значительные отклонения от нормативов должны привлечь внимание врача и подтолкнуть его к проведению дополнительного обследования пациентки.
Наличие подозрений на генетические мутации у плода – повод для консультации с врачом — генетиком. В компьютерную программу вводятся показатели УЗИ, биохимичесокго скрининга и данные анамнеза. Возрастной риск также учитывается при скрининге.
Программа высчитывает степень риска и если он оказывается высоким, то следующим шагом будет направление на лабораторные обследования, подразумевающих хирургическое вмешательство: амниоцентеза или биопсии хориона и плаценты.
Обычно инвазивная диагностика рекомендуется при уровне риска хромосомных аномалий со степенью риска 1:100 и выше.
Следующий скрининг будет производиться в 16-20 недель беременности. Наиболее важный скрининг тест на этом этапе — УЗИ. На втором УЗИ уточняется наличие или отсутствие пороков развития.
Новое слово в пренатальной диагностике
Для многих будущих матерей прохождение полного обследования и сдача огромного количества анализов становится настоящим стрессом, особенно когда приходится столкнуться с неутешительными результатами скрининга при беременности, которые необходимо будет подтвердить или опровергнуть.
В некоторых случаях для разрешения сомнений врачи назначают беременной инвазивные методы диагностики (амниоцентез, хорионбиопсия). Обе методики подразумевают хирургическое вмешательство, неприятны для пациентки и несут с собой риск выкидыша и некоторых других осложнений.
Однако такие аномалии, как трисомия есть возможность диагностировать гораздо более мягким и щадящим способом.
В перечне методов, относящимся к неинвазивной пренатальной диагностики, есть современный ДНК — тест Panorama, разработанный в США, успешно использующийся за рубежом и приобретающий всё более широкое распространение в России.Тест способен выявлять анеуплоидии и широкий ряд различных патологий, в том числе синдром Дауна, Патау, Эдвардса уже на ранних сроках беременности и даже до первого скрининга. Анеуплоидия — это нарушение количества хромосом.
Большой процент самопроизвольных абортов и замерших беременностей часто является результатом такого отклонения.
Хромосомные патологии связаны, прежде всего, с недостатком или избытком хромосом в наборе:
- Моносомия (вместо пары хромосом, клетка содержит лишь одну из них). Например, причина возникновения синдрома Тернера 0 моносомия по хромосоме X (имеется только одна половая хромосома). Моносомии по не половым хромосомам не совместимы с жизнью и у живорожденных детей практически не встречаются.
- Трисомии (к паре хромосом присоединяется одна лишняя). Например, при синдроме Дауна имеется три 21 хромосомы вместо двух (трисомия 21).
Для прохождения теста Panorama беременной женщине достаточно будет сдать кровь из вены, что можно сделать уже с 9 недель беременности. Материал анализа будет исследован с помощью самых современных молекулярных технологий, а результаты исследования будут предоставлены вместе с заключением врача-генетика.
Благодаря данной методике можно опровергнуть наличие широкого спектра отклонений, что позволит будущей маме провести остаток беременности без лишних волнений. В случае выявления высоких рисков по патологиям можно будет правильно подобрать методы дальнейшей диагностики.
Плюс ко всему, тест безошибочно определяет пол ребенка уже на 9-й неделе беременности.
Если женщина желает быть проинформированной о состоянии здоровья плода на самых ранних этапах еременности и хочет избежать неприятных процедур инвазивной диагностики, ей стоит спросить у своего врача о неинвазивном пренатальном тесте (НИПТ) Panorama.
Источник: http://panoramatest.ru/skrining-pri-beremennosti/
Скрининг 1 триместра: расшифровка результатов, нормы пренатального узи
Скрининг 1 триместра – это диагностические обследования. Его проводят беременной женщине, которая состоит в группе риска от 10 до 14 недели.
Фотографии:
Определение риска Биохимический Ультразвуковое исследование
о состоянии здоровья внутри развитие
просмотр плановое снимок
Это обследование позволяет с высокой точностью определить имеется ли высокий риск рождения неполноценного ребенка. Оно состоит из двух частей: сначала вы сдаете кровь из вены, потом проходите УЗИ. На основании этих исследований, учитывая, особенность каждой отдельной женщины, и то, как протекает ее беременность, врач-генетик уже может сделать определенный вывод.
Скрининг 1 триместра проводят, начиная с 11 по 13 неделю беременности. В группу риска входят такие женщины:
- те, кто имеет близкое родство с отцом ребенка;
- у кого было двое или больше преждевременных родов;
- в анамнезе были ранее замершие беременности;
- рожали мертвого ребенка, или женщина перенесла вирусное, бактериальное заболевание во время вынашивания;
- в роду есть люди, которые страдали генетическими заболеваниями, патологиями;
- в семье уже есть ребенок, который имеет патологии, например, синдром Дауна, Патуа и прочее;
- было проведено лечение с помощью медикаментозных препаратов, которые могут нанести вред плоду;
- женщина в возрасте старше 35 лет;
- желание узнать о наличии патологии обоих родителей.
Это позволяет узнать о состоянии плода на ранних сроках
Для чего делается скрининг на первом триместре.
- Оценивают длину эмбриона, размер головки.
- Первое обследование показывает симметричность полушария головного мозга, наличие необходимых структур на данном сроке.
- Осматриваются трубчатые кости, плечевые, бедренные, голень и т. д.;
- Проверяют на своем ли месте органы (желудок, сердце их размер и т. п.);
- Это безопасный способ определить вероятные хромосомные отклонения плода;
- Определяют патологии зачатков ЦНС;
- Определяют наличие пуповинной грыжи.
Также узнай про желтое тело на поздних сроках беременности и как выглядит таблица правильного питания для беременных.
Диагностику лучше делать в это период, потому что ошибки в расчетах снижают правильность и точность результатов. Ваш лечащий врач должен все досконально изучить и высчитать сроки от последнего дня менструации и назначить первое исследование плода.
Что означает исследование?
Перинатальный – значит, дородовой. Поэтому процедуры и связанные с ним термины пренатальный скрининг (при необходимости его могут сделать на 1 триместре) – это процедуры, которые позволяют уточнить состояние внутриутробного плода. Так как жизнь человека начинается с момента зачатия, то и разные проблемы со здоровьем у него могут возникнуть еще до рождения.
Для того чтобы выяснить состояние здоровья плода, используют такие методы, как:
- ультразвуковое исследование;
- кардиотокография;
- биохимические исследования.
Конечно, методы перинатальной диагностики, не граничат с риском осложнений беременности, но все же их применяют только тогда, когда имеются все показания к этому. Часто это женщины, которые попадают в группу риска.
Определение, что такое биохимический скрининг – это комплекс диагностических процедур, который делают (1 триместр) на основе венозной крови.
Определяют специальные гормоны, которые являются маркером хромосомных патологий у плода. Благодаря этому обследованию определяется, насколько высок риск возникновения порока развития у растущего плода.
Оно проводится вместе с ультразвуковым исследованием в одинаковые сроки.
Биохимический скрининг
Исследования, проводимые в рамках перинатального скрининга – безопасны. Никакого негативного влияния на беременность и плод не оказывают, их делают для всех беременных. Обычно проводят (с 10 – 14 неделю), и во втором триместре (16 – 20 неделю беременности).Биохимический скрининг, который делают на первом триместре состоит из нескольких исследований. Определение концентрации маркеров определяют для оценки риска хромосомных аномалий зародыша. Самые оптимальные сроки проведения исследований от 11 до 13 недели.
Итогами биохимического скрининга являются беременные, которым определили высокий риск рождения ребенка с ДЗНТ и хромосомными болезнями будущего малыша.
Если расшифровали результаты анализа на 1 триместре и подтвердили наличие патологий, если есть высокий уровень ДЗНТ, назначают ультразвуковое сканирование и дополнительные анализы.
ДЗНТ – это вероятность того, что возможен дефект заращения невральной трубки у зародыша.
Этапы прохождения диагностики
Женщина, которая собирается на скрининг, волнуется о том, как будет проходить обследование. Какие болевые ощущения будут? Остается страх навредить плоду. Никаких сильных болевых ощущений вы не испытаете, кроме укола по забору крови. Но самый волнительный этап — это ожидание результатов.
В обследование будут включены такие моменты – если это первый триместр, как анализ крови на проверку гормонов и ультразвуковое исследование. На втором обычно ограничиваются лишь забором крови.
Как проводится процедура и как необходимо подготовиться к скринингу на 1 триместре:
- не нужно пить слишком много перед тем, как собираетесь сдавать гормоны, достаточно 100 мл на пустой желудок;
- есть также не рекомендуется, если делать обследование на полный желудок, результаты будут неверными, смазанными;
- УЗИ проводят на полный мочевой пузырь, перед самой процедурой необходимо выпить не менее литра воды.
Для начала делают УЗИ. Его проводят трансвагинально или абдоминально:
- в первом случае никакой подготовки не нужно, введут специальный датчик прямо во влагалище;
- во втором случае датчиком будут проводить обследование с внешней стороны живота и как уже говорилось, мочевой пузырь должен быть при этом полон.
За три-четыре часа не стоит ходить в туалет. После того как вам провели УЗИ, вы с этими результатами идете на анализ крови. Перед тем как его сдавать рекомендуют выдерживать диету, которая исключает из рациона шоколад, морепродукты, цитрусовые, мясо, жирные продукты (желательно за несколько суток). Перед тем как сдать кровь с вами побеседуют.
Ультразвуковое исследование
Результаты будут готовы примерно через несколько недель. Расшифровывать результаты необходимо только в присутствии врача, для того чтобы он верно все рассказал, и для того, чтобы вы заранее не волновались.
Врач отслеживает наличие инфекций (сифилис, ВИЧ-инфекции, гепатит В и С и т.д.), заболеваний, которые впоследствии могут причинить вред для развития плода.
Определяет риск развития патологий для того, чтобы вовремя провести необходимое лечение.
Нормы результата обследования
Скрининг – это процесс сбора всех данных о состоянии здоровья будущего ребенка и матери. Понятия нормы в подобных исследованиях относительны. Если есть небольшие отклонения в показателях – это не означает наличие патологий. Возможно то, что нормально для одного зародыша в 11 недель, для другого это может быть аномалией, учитываются особенности роста, веса плода.
Стандартные результаты УЗИ скрининга, которые показывают на 1 триместре, приближенные к норме по срокам:
- копчико-теменные размеры (КТР) плода в начале 10 недели должны быть от 33 до 41 мм, на шестой день 10 недели от 41 – 49 мм;
- на 11 неделе – от 42 до 55 мм в первый день, в шестой день от 49 до 58 мм;
- на 12 неделе срока этот размер должны быть от 51 до 59 мм, на шестой день от 62 до 73 мм;
- С 10 – 14 недели – толщина воротниковой зоны должна быть от 2,5 до 4,5 мм.
Есть показатели, которые должны насторожить специалистов, при отклонении:
- складки в воротниковой части, на 12 недели – это может говорить о синдроме Дауна у зародыша;
- любое изменение в строении сердца или крупных сосудах может свидетельствовать о пороке сердца;
- повышение гиперэхогенности мозгового слоя может говорить о кистозной дисплазии или о поликистозе почек.
Специалисты много на чем заостряют внимание и пытаются выявить малейшие риски для того, чтобы исключить то или иное заболевание. В любом случае скрининг позволит определить вид порока, и рассказать, как следует себя вести в той или иной ситуации.
Сбор всех данных
Все проводимые исследования индивидуальны. Только на основе всех данных о вашей беременности можно делать вывод относительно того или иного диагноза.
Врачи могут принять решение о прерывании беременности, но родители могут настаивать на рождении, тогда врачи помогают доносить ребенка и помочь с минимальными потерями принять роды.
Такую процедуру должны проходить все беременные на 12 неделе, которые стоят на учете. Но это дело добровольное, никто принуждать к прохождению процедуры не станет.Обследования в клиниках Санкт-Петербурга.
| Название поликлиники | Адрес поликлиники | Стоимость услуги |
| Medical Clinic | Набережная реки Карповки д.20м. Петроградская | Скрининг плода 1 – 3 триместр цена – 1900 рублей. |
| Медицинский центр «Таурас-Мед» | Торфяная дорога, 9 | Скрининг беременных на 1 триместре – 2000 рублей;2 триместр – 3000 рублей;3 – триместр 2700 рублей. |
| Клиника «ОНА» | Набережная реки Фонтанки, 110 (ст. метро «Технологический институт», «Садовая») | Ультразвуковое скрининговое исследование 1 триместра – 2500 рублей;Второй триместр – 4000 рублей;Третий триместр – 3350 рублей. |
Где можно сделать ультразвуковое скрининговое обследование в городе Москва.
| Название клиники | Адрес поликлиники | Стоимость услуги |
| Поликлиника НИИ Физико-химической медицины ФМБА России | ул. Малая Пироговская, 1а | Скрининговое УЗИ в 1 триместре беременности – 1800 рублей;Скрининговое УЗИ плода во 2 и 3 триместре – 2500 рублей. |
| Медицинская клиника Москвы «Центр Женского Здоровья» | Кутузовский проспект, 33 | Скрининговое УЗИ в первом триместре – 3500 рублей;Скрининговое УЗИ во 2 триместре – 4500 рублей; Скрининг в 3 триместре – 5000 рублей. |
| Центра медицины плода | ул. Мясницкая, д. 32 | Скрининговое УЗИ 1 триместра – 4800 рублей;Второй триместр – 5800 рублей;3 триместр – 5200 рублей. |
Где можно сделать подобные исследования в других городах.
| Название поликлиники | Адрес поликлиники | Стоимость услуги |
| «Гармония» Медицинский центр планирования семьи и репродукции человека | Екатеринбург, ул. Родонитовая, 1 | скрининг УЗИ до 11 недель – 1200 рублей;После 11 недели – 1600 рублей. |
| Альфа-Центр Здоровья | Нижний Новгород, ул. Максима Горького, д. 48, корп. 50 Пересечение улиц Максима Горького и Малая Ямская, около метромоста | Скрининг УЗИ стоимость 2500 рублей. |
| Медицинский центр «Самарская школа ультразвука» | Самара, ул. Мира, 12 | Обследование одноплодной беременности на 1 триместре – 1800 рублей;Обследование 2 и 3 триместр – 3900 рублей. |
Отзывы женщин об обследовании
Есть женщины, которые узнав о своей беременности, не планируют обращаться к специалистам, для того чтобы встать на учет. Они не хотят проходить обследования, которые может назначить врач. Кто-то делает это из-за религиозных побуждений, кто-то просто не хочет (как он думает) навредить малышу.
Но все же в некоторых случаях врачи рекомендуют обращаться к гинекологу для того, чтобы предотвратить неприятные последствия. Но это дело каждого, и вот отзывы тех женщин, которые прошли скрининг обследование уже на 1 триместре.
Кристина Волкова:
У меня срок 13 недель. На неделе прошла подобную процедуру. Ничего страшного в этом нет, у нас в городе практически каждую направляют на обследование. Это не означает что у вас какие-то отклонения в здоровье или с малышом не все в порядке.
Это делается для определения более точных данных о беременности, для того чтобы врач не действовал вслепую. Процедура стандартная, делают УЗИ, берут кровь, ждешь результатов – все просто. Можно сразу узнать пол будущего ребенка, но это не главное.
Главное здоровье.
Валентина Шайрутдинова:
Я считаю, что такие анализы очень важны. Ведь сейчас многие женщины рожают в таком возрасте, когда стоит внимательнее следить за ходом беременности.
Сама рожаю после 30, и врач может посоветовать для того, чтобы это период максимально облегчить, да и вообще сообщить, стоит ли рожать, ведь случается так, что детки могут родиться мертвыми.
А этого лучше избегать, для женского организм — это вред.
Ольга Моисеева:
У меня Рарр занижен в несколько раз от нормы. Я в любом случае буду сдавать все анализы, какие только назначит врач. Странно слышать рассуждения многих, о том стоит идти на процедуры или нет. Не думаете о своем здоровье, хоть о малыше позаботьтесь.
Также узнай про можно ли делать разгрузочные дни во время беременности и читайте отзывы о вреде рыбьего жира при беременности.
- Можно ли пить клюквенный морс при беременности
- Дыхание во время родов и схваток
- Можно ли чеснок при беременности
- Как курение влияет на плод при беременности
- Рыбий жир во время беременности
- Как носить бандаж при беременности
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Источник: https://sberemennost.ru/pregnancy/health/skrining-1-trimestra-pri-beremennosti
Узи на 13 неделе беременности
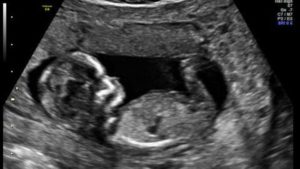
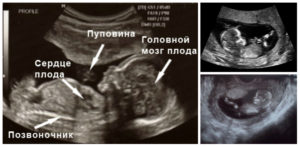
Гинеколог может назначить вам УЗИ на 13 неделе. Важно увидеть и проанализировать, в каком состоянии плод, плацента, матка женщины нет ли у плода аномалий на генетическом уровне, воспалений и т. д. Ведь прошло ужетринадцать недель вынашивания малютки и при исследовании можно снять различные показатели.
Как развивается плод?
УЗИ покажет, как развивается малыш:
- Кости с мышцами формируются;
- Инсулин уже вырабатывается в поджелудочной железе;
- ЖКТ в процессе развитии. Ворсинки образуются в кишечнике. Они помогут переваривать пищу;
- Формируется ой аппарат;
- У плода проявляется пол. Из генитального бугорка появляется клитор или пенис. Идёт развитие предстательной железы либо клеток половых;
- За 24 ч. сердце малютки может перекачать 23 л крови. Хорошие показатели;
- Молочные зубы уже заложены;
- Плод уже похож на маленького человечка;
- Сейчас туловище у плода больше, чем голова и продолжает расти. Около 8 см плод от копчика до темени. 15-20 г весит малыш.
Эмоционально и в психике у малыша происходят такие изменения:
- Он начинает двигаться более упорядоченно;
- Меньше спит;
- Реагирует на то, что находится вне тела во внешнем мире: Тепло с холодом, прикосновения, когда светло или темно, полная тишина или какие-то звуки;
- Малютка уже слышит запах еды и понимает, какую пищу ест мамочка, где сладкий вкус или горький и Ребёнок отдаёт предпочтение той или иной пище и уже родившись, будет больше любить определённые продукты. А всё из-за того, что вы ели во 2 триместре;
- У плода вырабатываются новые навыки и проявляются проявляются дополнительные интересы: он умеет глотать или зевать, улыбается, корчит рожицы, сосёт и может реагировать на раздражители извне.
Если сравнивать с другими неделями, то 13 окажется безопасной и спокойной. Пол малыша уже известен. Малыш уже способен вас слышать.
«Совет. Раньше не разговаривали с ним, не рассказывали сказки? Пора начинать общение и показателиразвития у новорожденного будут отличными.»
Что чувствует мамочка в этот период?
На 13 неделе ваш организм освоился и привык к новому состоянию беременности. Большинство уже не чувствует тошноту или она бывает изредка. Пора позаботиться о том, чтобы на животе не возникли растяжки. Талия становится шире, а животик больше и пора покупать более просторную одежду, которая не будет сдавливать живот.
Бюстгальтер выбирайте с широкими лямками и точно вашего размера. По мере того, как грудь растёт, меняйте его на чуть больший. К концу вынашивания малыша ваша грудь увеличится в 2 раза.
Какие боли ощущаются на 13 неделе?
Вы ощущаете боль в животе и появляются кровяные выделения, которые тянутся? Сразу сообщите об этом гинекологу и езжайте в больницу, как только начнётся повторное кровоизлияние. Старайтесь как можно меньше двигаться. Идеально, когда к машине вас отнесёт муж на руках или заберёт скорая с носилками.
Когда мышцы матки под весом плода с плацентой натягиваются, может чувствоваться боль в боку вашего живота. Если нет выделений — это ничем не грозит, но нужно прилечь отдохнуть.
Некоторые женщины ощущают боли в ногах, икрах, появляются судороги. Это из-за того, что организму не хватает кальция. Нужно добавить в рацион овощи, бобовые, содержащие кальций.
Старайтесь не простуживаться
На 13 неделе уже не так опасно заболеть простудой. но и на этом сроке она может спровоцировать выкидыш или пороки в развитии малыша. Потому, когда ощущаете боли в горле, ломоту в теле, температура выше 37С, сразу нужно лечиться.
При малейших признаках покалывания в горле, головной боли, можно сделать что-то из народной медицины. Например, пополоскать горло содой с солью, отваром ромашки и т. д. Вам стало хуже? Одевайте марлевую повязку и идите в поликлинику на приём к доктору.
«Совет. С осени и особенно зимой, когда холодно, риск заболеть простудой увеличивается, одевайтесь по погоде, но теплее, чем обычно. Носите шапку, перчатки или варежки. Старайтесь избегать многолюдных мест. Смазывайте Оксолиновой мазью в носу и старайтесь поменьше бывать в людных местах.»
Какими могут быть выделения на этом сроке вынашивания?
К 13 неделе консистенция выделений может измениться. Например, они станут более жидкими, чем были раньше или густыми. Хорошо, когда по цвету и запаху они такие же.
Плохо, когда выделения творожистые или пузырятся, вы чувствуете дискомфорт в виде боли, зуда или жжения. Резкий запах выделений и их зеленоватый, сероватый. желтоватый, коричневатый цвет,говорят о том, что вы заболели и нужно сразу обращаться к доктору. Если это инфекция, передаваемая половым путём, то её нужно срочно лечить, пока она не спровоцировала выкидыш.
Что предпринять при кровотечении?
На 13 неделе у многих бывают кровотечения. Не стоит сразу паниковать. Проконсультируйтесь со своим доктором. Почему они случаются? Причины различные:
- У плаценты неправильно предлежание или она отслоилась
- Вы получили гематому;
- Шейка матки повреждена либо образовалась гематома. Это бывает как во время секса с супругом, так и при осмотре в гинекологическом кресле;
- Сосуды стали ломкими
- У вас опухоль;
- Вы упали и ушиблись животом и т. д.
Не все причины кровотечений такие опасные, но нужно выяснить от чего у вас потеря крови, чтобы предупредить выкидыш. Попросите доктора дать вам направление на УЗИ. Оно покажет в каком состоянии, малыш, плацента, матка и т. д.
УЗИ
Нецелесообразно делать 3D УЗИ в 13 недель . Плод ещё крохотный. недостаточно сформированный, пол ясен, но половые органы не видны. Отдайте предпочтение таким способам:
- Трансвагинальному. Он считается стандартным при УЗИ. Доктор определит проблемные места, патологии плода если такие имеются. Для плода УЗИ безопасное. Он достаточно сформирован и хорошо закрепился в матке. Исследование покажет патологии если они есть. После УЗИ в 13 недель вашей беременности доктор точно скажет на какой вы неделе;
- Абдоминальному. Доктор будет водить по вашему животу датчику и исследует в каком состоянии малыш, плацента, ваша матка. Хотите, чтобы фото было как можно четче? До проведения процедуры пейте много воды. Метод очень информативный;
- УЗИ показало, что есть значительные отклонения от нормы? Значит, врач назначит дополнительные анализы и спустя какое-то время дополнительное УЗИ.
Вы беременны, пол малютки известен и теперь ответственны за развитие и жизнь своего сына или дочери. Хорошо питайтесь, больше гуляйте на свежем воздухе, идите на приём к врачу. когда беспокоят боли и подозрительные выделения, кровотечения. При резком ухудшении состояния к врачу нужно звонить немедленно и выполнять его рекомендации.
Процедура прохождения УЗИ
Чаще абдоминальный метод УЗИ проводят на 13 неделе беременности. На него уходит всего 10 мин. Доктор нанесёт на ваш живот гель и станет по нему водить датчиком. Информация отобразится на экране. Будет произведён скрининг показателей и потом доктор их расшифрует.
Когда доктор закончит осмотр, сотрите гель салфеткой с живота и одевайтесь. Если пожелаете, попросите врача сделать первое фото малыша. Пол на скрининге вы не увидите.
В частной клинике вам смогут уделить больше времени и покажут на мониторе малыша. В муниципальных очередь и доктор сделает только скрининги плода, чтобы потом расшифровать. Потому, многие женщины проходят УЗИ 13 недель в частных клиниках.
Кроме самого малыша врач изучит в каком состоянии плацента с маткой мамочки, околоплодные воды, осмотрит органы малютки. На этой стадии развития можно сказать не болен ли ваш крошка синдромом Дауна? Зная в чем проблема, многие отклонения от нормы можно скорректировать или сразу полностью исправить. Существуют и такие пороки внутриутробного развития, которые не поддаются исправлению.Главное, вовремя обнаружить отклонение от нормы или патологию и тогда врач назначит курс лечения. Теперь вы понимаете, почему так важно не пропустить УЗИ на у неделе вынашивания младенца?
Как правильно питаться в этот период?
Не важно, какая у вас неделя вынашивания малютки, вы должны полноценно питаться, получая необходимые белки с жирами, углеводами, витаминами с микроэлементами.
Старайтесь каждый день готовить и есть свежую, полезную еду. Исключите из рациона малополезную пищу: чипсы, сухарики, макароны, всё жаренное, копчёное, солёное и т. д.
Конечно, не все придерживаются таких рекомендаций по здоровому питанию.
В вашем рационе постоянно должны присутствовать: мясо с крупами, бобовые с орехами, овощи и много фруктов. Много кальция в: фруктах с овощами (зелёными), чечевице, хурме.
Если у вас есть склонность к запорам, введите в рацион такие продукты: соки с фруктовыми пюре (особенно быстро действует томатный сок), делайте салат со свеклы, ешьте сухофрукты с яблоками и много салатов с морской капустой.
Высокий риск заболеть молочницей. Во влагалище вы ощутите зуд с болью, а выделения станут белыми хлопьеобразными. Это связано с тем, что иммунитет ослабел и в организме продолжается гормональная перестройка. Идите на приём к доктору, он назначит безопасное для малыша лечение.
Источник: https://uzibook.ru/beremennost/uzi_13.html
Скрининг 1 триместра
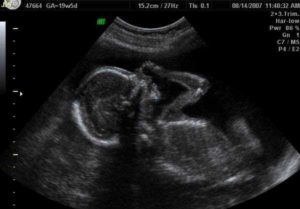
В настоящее время ультразвуковое исследование в сроки 11+0 – 13+6 недель беременности является обязательным и называется скрининговым, то есть исследованием, позволяющим уже на ранних сроках выделить плод группы высокого риска по наличию хромосомных аномалий (ХА), врожденных пороков развития (ВПР), прогнозировать и диагностировать различные осложнения беременности.
Хотите записаться на УЗИ?
С целью наиболее ранней пренатальной диагностики ХА определяются так называемые эхографические маркеры хромосомных аномалий. И уже с начала 2000-х годов исследователи многих стран мира активно работали в этом направлении.
Так, в конце 90-х – начале 2000-х гг. группа английских ученых под руководством профессора K.Nicolaides, основателя FMF (Фонда Медицины Плода), провела обширное исследование большого количества пациенток (в основном в 12 недель), предложила ряд пренатальных ультразвуковых маркеров ХА и схему-алгоритм обследования беременной.
Основным критерием определения степени риска ХА у плода в сроки 11 – 14 недель считалась (и считается до сих пор) толщина воротникового пространства (ТВП) (область в проекции шеи плода), при увеличении которой приблизительно каждый третий плод имеет хромосомную патологию, и приблизительно в 70% случаев диагностируется синдром Дауна – до настоящего времени все еще наиболее трудно выявляемая болезнь плода.
В течение последнего десятилетия предлагались все новые и новые пренатальные маркеры, публиковались рекомендации FMF по методике их измерения, представлялись данные серьезных национальных мультицентровых исследований, а параллельно происходил анализ работы врачей ультразвуковой диагностики практически во всех уголках мира.
Что в себя включает 1 скрининг при беременности
В настоящее время в нашей клинике для работы по скрининговому протоколу в сроки 11+0 – 13+6 недель беременности отобраны наиболее чувствительные и воспроизводимые показатели/критерии в соответствии с международным и собственным многолетним опытом. Учитывая специализированный профиль Нова Клиник и зачастую сложный акушерский контингент, мы придерживаемся оптимально корректного подхода к скринингу I триместра, который является комбинированным: ультразвуковым + биохимическим.
В сроки 11+0 – 13+6 недель беременности пациентке проводится профессиональное УЗИ:
- с оценкой эхографических маркеров ХА (толщины воротникового пространства, носовых костей, кровотока через трикуспидальный клапан сердца и венозный проток, при необходимости – дополнительные маркеры),
- с оценкой анатомии плода (структуры головного мозга, костей свода черепа, позвоночника, органов грудной клетки и брюшной полости, передней брюшной стенки, почек и мочевого пузыря, конечностей),
- с определением хориальности (при многоплодной беременности), оценкой структуры хориона (будущей плаценты), состояния шейки матки и внутреннего зева, т.д.
- с одновременным биохимическим исследованием крови беременной женщины (так называемый двойной тест, при котором определяется содержание определенных белков, вырабатывающихся в плаценте – РАРР-А и бета-ХГЧ – концентрация которых строго зависит от срока беременности).
В нестандартных ситуациях и в зависимости от гестационного срока объем ультразвукового исследования может увеличиваться.
Так, с применением трансвагинального сканирования расширяются возможности для эхокардиографии (то есть изучения сердца и основных сосудов плода) на самых ранних допустимо возможных сроках беременности; для более детальной оценки внутричерепных структур, включая желудочки головного мозга (что также является маркерами ХА); для более четкой визуализации желудка, печени, кишечника, почек (и лоханок), мочевого пузыря и артерий пуповины; для более объективной оценки длинных трубчатых костей. В режиме цифрового увеличения можно видеть (и даже пересчитать!) пальчики рук крошечного пациента.
Используя методики допплерографии, несложно определить количество сосудов пуповины и проследить ее ход от плаценты вплоть до внутрибрюшного отдела пупочной вены и венозного протока (это также маркеры ХА).
3D УЗИ в 1 триместре беременности
Объемное (3D/4D) сканирование позволяет более детально визуализировать головку и лицо (включая кости свода черепа, швы и роднички, глазки, ушки, носик, нередко – носогубный треугольник), ручки и ножки, т.д.
, а также наблюдать совершаемые малышом движения.
В эти сроки его движения уже комбинированные и разнообразные, что, помимо диагностической ценности, практически всегда вызывает бурю положительных эмоций (а нередко — и радостные слезы) у мамы.
Таким образом, приоритетным в нашей работе по протоколу I скрининга является не только оценка риска хромосомных аберраций, но также попытка раннего выявления врожденной патологии, выделения плодов группы высокого риска по ВПР в более поздние сроки беременности, оптимально корректное ведение беременности.
Пренатальный генетический тест
Следует также учитывать, что разработанный американскими учеными пренатальный неинвазивный генетический тест активно применяется во многих странах мира, в том числе в нашей стране и конкретно в нашей клинике.
Широкое применение неинвазивного теста, обладающего высокой чувствительностью в диагностике основных хромосомных болезней плода, послужит альтернативой инвазивным процедурам (амниоцентез, хорионбиопсия), будет способствовать их сокращению.
Стоимость скрининга 1 триместра
Экспертный УЗ-скрининг при одноплодной/ многоплодной беременности в 11 – 13 недель (программа с расширенной оценкой анатомии плода, определения УЗ-маркеров хромосомной патологии в соответствии с положениями FMF, допплерография), проводится по последним мировым стандартам — от 4 150 рублей.*
*Внимание! Анализы крови оплачиваются отдельно!
Хотите записаться на УЗИ?
Источник: https://nova-clinic.ru/uzi-na-11-13-nedele-beremennosti/